第五节 耳的解剖及生理
耳分外耳、中耳和内耳三部分(图1-29)。

图1-29 耳的解剖
一、外耳(external ear)
(一)耳廓(auricle)
耳廓除耳垂由脂肪和结缔组织构成外,其余由弹性软骨组成,外覆软骨膜和皮肤。耳廓藉韧带和肌肉附丽于头颅和颞骨。耳廓分前、后两面,后面较平面微凸,前面凹凸不平形成耳轮(helix)、对耳轮(antihelix),耳轮脚(crus of helix)、对耳轮脚(crus of antihelix)、三角窝(triangular fossa)、舟状窝(scaphoid fossa)(或耳舟)、耳甲(concha)、耳甲艇(cymba conchae)、耳甲腔(cavum conchae)、耳屏(tragus)对耳屏(antitragus)、耳屏间切迹(intertragic notch)、耳垂(lobule)等标志(图1-30)。

图1-30 耳郭表面标志
(二)外耳道(external auditory meatus)
在成人平均长度约2.5~3.5cm。分软骨部和骨部,软骨部居于外,占全长的1/3。软骨部的前下壁有裂隙,为外耳道和腮腺之间提供互相感染的途径。下颌关节位于外耳道的前方,关节运动时可使外耳道软骨部变形。骨部居于外耳道内侧2/3。骨部的前壁、下壁和后壁的大部分由颞骨的鼓部组成。鼓部在外耳道的内侧端形成鼓沟,鼓膜的紧张部附着于此。鼓沟上部分缺口名鼓切迹(tympanic incisure),鼓膜的松弛部附着于此。外耳道的方向软骨部是向内向后上方,至骨部则转向前下方,故检查时应将耳郭向后上方牵拉使成直线,才易看清鼓膜,但在小儿仅有弧形弯曲,检查时需将耳郭向后下牵引。因鼓膜位置倾斜,所以外耳道的前壁和下壁较长。在外耳道的软骨部和骨部交界处较窄称外耳道峡部,外耳道异物多停留于此。婴儿的外耳道因骨部和软骨部尚未发育完全,故较狭窄。整个外耳道复盖皮肤,仅软骨部的皮下组织有毛囊、皮脂腺及耵聍腺,故易感染而患耳疖。因皮肤和软骨附着较紧,故疖肿疼痛剧烈。耵聍腺构造与汗腺类似,能分泌耵聍。
(三)外耳的血管、神经和淋巴
1.耳廓血液:由颞浅、耳后、耳深动脉供给,并至鼓膜外层。
2.外耳淋巴:汇入耳前、耳后、耳下、颞浅和颈深上淋巴结。
3.外耳神经:感觉神经由耳大神经、枕小神经、耳颞神经及迷走神经耳支分布,当刺激外耳道时常有咳嗽出现,即迷走神经耳支受刺激之故。
二、中耳(middle ear)
中耳包括鼓室、咽鼓管、鼓窦和乳突四部分。
(一)鼓室(tympanic cavity)
为鼓膜和内耳外侧壁之间的空腔。向前借咽鼓管鼓口与鼻咽部相通,向后借鼓窦入口(aditus)、与鼓窦(antrum)相通,内有听骨、肌肉、韧带和神经。鼓室粘膜和咽鼓管、鼓窦粘膜相连续。在鼓膜、鼓岬和听骨表面的粘膜为无纤毛扁平上皮,其他部分为纤毛柱状上皮,粘膜内有分泌细胞。鼓室分为三部,位于鼓膜紧张部平面以上的部分为上鼓室(epitympanum)(鼓上隐窝attic);位于鼓膜下缘以下的部分为下鼓室(hypotympanum);位于上下鼓室之间者为中鼓室;上鼓室内外径约6mm,中鼓室的最短内外径约2mm,下鼓室的内外径约4mm。
1.鼓室有上、下、内、外、前、后六个壁(图1-31)。
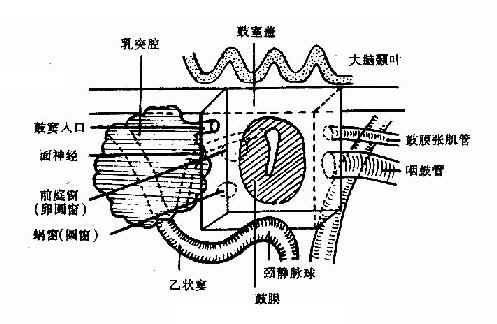
图1-31 鼓室各壁示意图
(1)上壁:亦称鼓室盖(tympanic tegmen),属颞骨岩部(petrous)部分,是一层薄骨板,将鼓室与颅中窝分隔,向后和鼓窦盖相连。鼓室盖有岩鳞缝,幼儿时此骨缝骨化不全,硬脑膜的细小血管经此与鼓室相通,鼓室病变可经此引起颅内感染。
(2)下壁:为一层薄骨将鼓室和颈静脉球(glomus jugular)分隔,向前和颈内动脉管的后壁相连。
(3)内壁:即内耳的外壁,在中部有一隆起名鼓岬(promontory),为耳蜗的基底转所在处。鼓岬骨面浅沟内有鼓室丛神经(plexus tympanicus)。鼓岬的后上方有前庭窗(vestibular window),又称卵圆窗(oval window),为镫骨底板借环状韧带将其封闭。鼓岬的后下方有蜗窗(cochlear window),亦称圆窗(round window),通入耳蜗鼓阶,圆窗为一膜封闭,又称第二鼓膜,或圆窗膜。前庭窗上方有面神经水平段,面神经由此通过,该段的面神经骨管有时残缺,面神经直接暴露于鼓室粘膜下,是急性中耳炎早期出现面神经瘫痪的原因之一,前庭窗前上方有匙突(cochleariform pocess),即鼓膜张肌骨管的末端弯曲向外形成,鼓膜张肌腱在此绕过。
(4)外壁:大部为鼓膜,小部为鼓膜连接的颞鳞部及鼓部组成,即上、下鼓室的外侧壁。
鼓膜为8×9mm2的椭圆形、灰白色的半透明薄膜,厚0.1mm,呈浅漏斗状,凹面向外,鼓膜自外上斜向内下,与外耳道底约成45°角,婴儿鼓膜的倾斜度更为明显,几成水平位,所以清拭婴儿外耳道时,应避免向上损伤鼓膜。
鼓膜的周缘略厚,形成纤维骨环嵌附于鼓沟中,鼓沟上方有5mm的缺口,称鼓切迹。鼓膜分二部分,其上方小部分称松弛部(pars flaccida),薄而松弛。其余大部分鼓膜称紧张部(pars tensa)。该部的鼓膜分为三层:外层是复层鳞状上皮与外耳道皮肤相连;中层由浅层的放射状和深层的环形纤维组织形成;内层为粘膜层是扁平上皮,与鼓室粘膜相连(图1-32)。
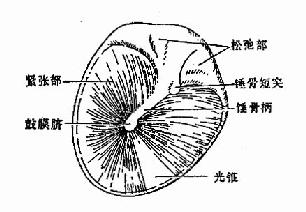
图1-32 鼓膜
正常鼓膜有以下标志:
①锤骨短突(short process of malleus),鼓膜前上部灰白色的小突起,系锤骨短突自鼓膜深面的凸起。
②鼓膜前后皱襞(anterior and posterior malleolar folds),为自锤骨短突向前、后引伸的鼓膜皱襞,皱襞上面为鼓膜松弛部,下面为鼓膜紧张部。鼓膜内陷者,其前后皱襞尤为明显。
③锤骨柄(manubrium of malleus),透过鼓膜表面的浅粉红色条纹状影,自短突向下微向后止于鼓脐(umbo)。
④光锥(light cone),鼓脐向前下方达鼓膜边缘的三角形的反光区。
(5)前壁:前壁的上部为鼓膜张肌骨管,其下为咽鼓管鼓室口。前壁的下部借一薄骨壁将鼓室与颈内动脉分隔。
(6)后壁:后壁的上部有鼓窦入口,自上鼓室通入鼓窦,为中耳炎症向乳突气房扩散感染的通道。鼓窦入口的下方,前庭窗的后面和面神经垂直段的前面有一隆起,称锥隆起(phyramidal emimence),内有小管,为镫骨肌腱所穿过,在锥隆起的外侧有鼓索神经(chorda tympani)穿出,进入鼓室。鼓室后壁为外耳道后壁的延续,有面神经垂直段通过,该垂直段位于面神经水平段交界处的后面。鼓窦入口的底部有一小窝名砧骨窝(incudial fossa),内为钻骨短脚附着处。
2.鼓室内有听骨、肌肉、韧带和神经。
(1)听骨:听骨有三,即锤骨(malleus)、钻骨(incus)和镫骨(stapes)构成听骨链。锤骨具有头、颈、柄、长突及短突各部,锤骨头位于上鼓室与砧骨体关节面相连。锤骨柄附于鼓膜纤维层与粘膜层之间。锤骨短突接于鼓膜紧张部之前上方。砧骨分体部、长突和短突三部。砧骨体与锤骨头相连接。长突位于锤骨柄之后,末端呈小圆形节名豆状突,与镫骨头相连接。短突向后位于鼓隐窝下部之砧骨窝内。镫骨分头、颈、脚及底板。头与砧骨长突相连接,颈部甚短,镫骨肌附丽于其后侧。脚有二,由颈部前后分开而接而接于底部。前脚较后脚细小而直。底板为椭圆形骨片,上缘稍凸,下缘较直,由环状韧带而连于前庭窗。各听骨之间形成活动关节接连,借以传导声波。砧骨血运较差,上鼓室病变时,易受侵犯坏死(图1-33)。
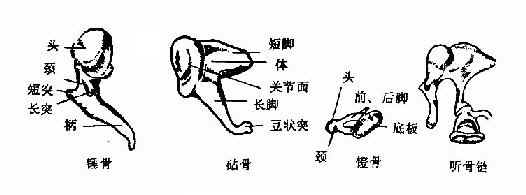
图1-33 听小骨
(2)肌肉:即镫骨肌与鼓膜张肌
①镫骨肌起自鼓室后壁锥隆起,向前止于镫骨颈。由面神经分出一小支支配它的运动,收缩时使镫骨底板的前端跷起,以减低内耳的压力。
②鼓膜张肌起自咽鼓管软骨部、蝶骨大翼和鼓膜张肌管壁向后成肌腱,绕过匙突,止于锤骨颈。该肌由第V颅神经的下颌支所支配,它的作用是牵锤骨柄向内,增加鼓膜张力,减少振幅,可减少内耳损伤,同时对于高频音产生共振作用。
(3)韧带:听骨借韧带固定于鼓室内。有锤上、锤前、锤外侧韧带,砧骨上、砧骨后韧带、镫骨底部环韧带。
(4)鼓室神经
①面神经 面神经离开脑桥下缘后,会同听神经进入内耳道,经膝状神经节向后行,达锥隆起稍后方,即转向下行出茎乳孔。该神经出茎孔之前分二枝,一枝为镫骨肌神经,支配镫骨肌,另一枝为鼓索神经在距茎乳孔6mm处分出,通过鼓室与舌神经连合,分布于舌前2/3,司味觉。
②感觉神经有舌咽神经鼓室支和颈动脉(交感)神经丛的岩深支组成的鼓室丛。位于鼓岬表面,司鼓室,咽鼓管和乳突气房粘膜的感觉。
(二)咽鼓管(pharyngo-tympanic tube)
亦称耳咽管(auditory tube),是沟通鼻咽腔和鼓室的管道。是中耳通气引流之唯一通道,中耳感染的主要途径。它的鼓室口开口位于鼓室前壁,然后向前下、内通入鼻咽部侧壁,适在下鼻甲后端之后下部,其开口的前上缘有隆起,称咽鼓管隆突(咽鼓管圆枕)。成人全长约35mm,内1/3为骨部,外2/3为软骨部,咽鼓管粘膜为纤毛柱状上皮,与鼻咽部及鼓室粘膜连续,纤毛的运动向鼻咽部,使鼓室内的分泌物得以排除。骨段与软骨段交界处狭窄,两端呈喇叭状。咽鼓管的鼻咽端开口在静止状态时是闭合的,当张口、吞咽、歌唱或呵欠等动作时开放,空气乘机进入鼓室,以保持鼓室内外的气压平衡。司咽鼓管开放的肌肉是腭帆张肌,由三叉神经的下颌支支配。成人咽鼓管的鼻咽端开口较鼓室口低15~25mm,婴儿和儿童的咽鼓管较成人短而平直,口径相对较大,当鼻及鼻咽部感染时较成人易患中耳炎(图1-34)。

图1-34 成人与儿童咽鼓管的比较
(三)鼓窦(tympanic antrum)
是上鼓室后上方的一个小腔,实际为一较大气房,是鼓室和乳突气房间的通道。初生儿已发育完成,但婴儿和儿童的鼓窦位置较高而浅。鼓窦上壁为鼓窦盖,与颅中窝相隔;下方与乳突小房相通;前方有鼓窦入口通鼓室;下为外耳道后壁及面神经垂直部开始段,后方借乙状窦骨板与颅后窝分隔;底及内侧壁为颞骨乳突及岩部构成,前部有外半规管凸及面神经管凸水平部的一部分;外壁为乳突处壳的一部分,即相当于外耳道上棘(suprameatal spine)的后上方三角区(supra-meatal triangle),其骨面有许多小孔,称筛区,是乳突手术凿开鼓窦的重要标记。
(四)乳突(mastoid process)
位于鼓室的后下方,含有许多大小不等的气房,各气房彼此相通,与鼓室之间的鼓窦相通。出生后开始发育,至4~6岁时,整个乳突的气房发育完成。根据气房的发育程度可将乳突分为三型:①气化型(pneumatic type)占80%,气房发育良好,气房间隔很薄,乳突外层也薄;②硬化型(sclerotic type),气房未发育,骨质致密。③板障型(diploetic type),气房小而多,气房间隔较厚,外层骨质较厚,颇似头盖骨的板障构造(图1-35)。
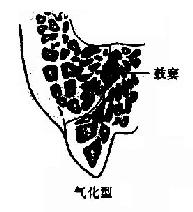

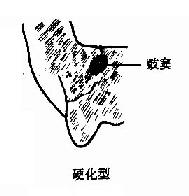
图1-35乳突类型
三、内耳(internal ear)
内耳又称迷路,位于颞骨岩部内,外有骨壳名骨迷路,内有膜迷路,膜迷路内含内淋巴液。膜迷路与骨迷路间含外淋巴液(图1-36)。外淋巴液经耳蜗导水管与脑脊液相通,内淋巴液由耳蜗螺丝旋韧带的血管纹所分泌。

图1-36内耳腔和内外淋巴
(一)骨迷路(bony labyrinth)
由耳蜗、前庭和半规管所组成(图1-37 )。
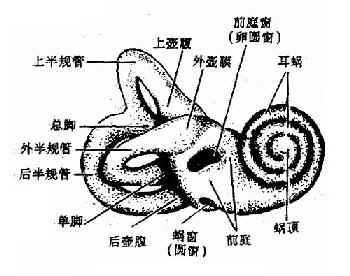
图1-37 骨迷路(右)
1.耳蜗(cochlea)形似蜗牛壳,为螺旋样骨管,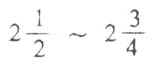 圈。蜗底面向内耳道,耳蜗神经穿过此处许多小孔进入耳蜗。耳蜗中央有呈圆锥形骨质的蜗轴(modiolus),从蜗轴有肌螺旋板(osseous spiral lamina)伸入骨蜗管(osseous cochlear duct)内,由耳蜗底盘旋上升,直达蜗顶。从骨螺旋板外缘有二薄膜连接骨蜗管外壁,与螺旋板平行延伸的薄膜名基底膜(basilar membrane),又称Reissner氏膜,因此,骨蜗管便被基底膜和前庭膜分隔成前庭阶(scala vestibuli),鼓阶(scala tympani)和蜗牛管三个管道。蜗管内储内淋巴(endolymph),为一封闭的盲管。前庭阶和鼓阶内储外淋巴(perilymph),并在蜗顶借蜗孔(helicotrema)相交通(图1-38)。
圈。蜗底面向内耳道,耳蜗神经穿过此处许多小孔进入耳蜗。耳蜗中央有呈圆锥形骨质的蜗轴(modiolus),从蜗轴有肌螺旋板(osseous spiral lamina)伸入骨蜗管(osseous cochlear duct)内,由耳蜗底盘旋上升,直达蜗顶。从骨螺旋板外缘有二薄膜连接骨蜗管外壁,与螺旋板平行延伸的薄膜名基底膜(basilar membrane),又称Reissner氏膜,因此,骨蜗管便被基底膜和前庭膜分隔成前庭阶(scala vestibuli),鼓阶(scala tympani)和蜗牛管三个管道。蜗管内储内淋巴(endolymph),为一封闭的盲管。前庭阶和鼓阶内储外淋巴(perilymph),并在蜗顶借蜗孔(helicotrema)相交通(图1-38)。

图1-38 耳 蜗
2.前庭(vestibule):呈椭圆形,居骨迷路中部,前接耳蜗,后接三个半规管,前庭外侧壁为鼓室内侧壁的一部分,有前庭窗及蜗窗。内壁即内耳道底。
3.骨半规管(osseous semicircular canals):为三个互相垂直的半环形的骨管,根据其所在的位置分外(水平)半规管、上半规管和后半规管(lateral “horizontal”、superior “vetrical”and posterior “semicircular canal)。位于前庭的后上方。半规管的管腔直径为1mm,每个半规管的一端膨大部分为壶腹,其直径为2mm。由于上半规管和后半规管没有壶腹的一端合并而成总脚连接前庭,所以三个半规管只有5个开孔通入前庭。头直立时,外半规管平面约比地面后倾30°角,壶腹端在前;上半规管的平面与同侧岩部的长轴垂直;后半规管的平面则与同侧岩部的长轴相平行。
(三)膜迷路(membranous labyrinth)
形与骨迷路相同,直径为骨半规管的1/4,借纤维束固定于骨迷路壁上,悬浮于外淋巴液中。骨耳蜗内有膜蜗管(membranous cochlear duct);骨前庭内有椭圆囊和球囊;骨半规管内有膜半规管(membranous semicircular canals)(图1-39)。
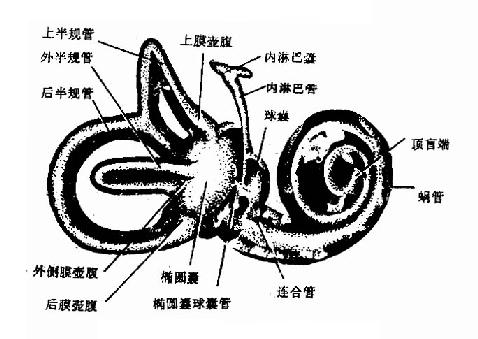
图1-39 膜 迷 路
1.蜗管:为膜性螺旋管,蜗尖端为盲端,下端借连合管通入球囊,内含内淋巴液。其切面呈三角形,介于前庭阶和鼓阶之间。其上壁为前庭膜;其外侧壁增厚与骨蜗管的骨膜接连,因有血管增多名血管纹;底壁为基底膜,基底膜上由支柱细胞、内、外毛细胞(inner and outer hair cells)和胶状盖膜(tetcorial membrane)构成螺旋器(spiral organ),亦称柯蒂氏器(organ of corti),是耳蜗神经末稍感受器。基底膜的纤维组织呈辐射状从螺旋板伸到骨蜗管外侧壁,称底膜纤维。纤维的排列好像钢琴中的钢弦。靠近圆窗的纤维最短,长约64~128um,在近蜗尖的纤维最长约325~480um,。全部的底膜纤维约有2400条(图1-40)。
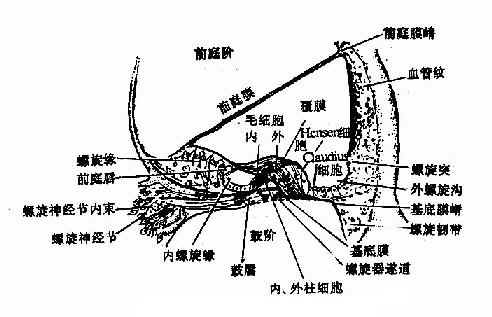
图1-40 蜗管横切面
2.椭圆囊(utricle)和球囊(saccule):二囊均在骨前庭内,囊内各有一个囊斑,其构造相同,由支柱细胞和感觉毛细胞的神经上皮所组成,毛细胞的纤毛上一层含有石灰质的胶质体名耳石(otolith)。椭圆囊斑大部位于囊的底壁及小部位于囊的前壁。球囊斑居于囊的内侧壁上。囊斑为重力和直线加速度运动平衡的外周感受器。
3.膜半规管(menbranous semicircular canals):二个膜半规管的壶腹内各有壶腹嵴(crista ampullaris),由支柱细胞和感觉细胞的神经上皮组成,毛细胞的纤毛较长,为一胶质膜复盖,名壶腹嵴顶,亦称终顶(cupula terminalis)。
(三)内耳血管和神经
内耳的血管大部由基底动脉的内听动脉所供给,间有耳后动脉之茎乳支供给分布于半规管。
位听神经(n.statoacusticus):在脑桥和延髓间离开后,偕同面神经进入内耳道,在内耳道内分为耳蜗和前庭二支。耳蜗支(n.cochlearis)穿入蜗轴内形成螺旋神经节(spiral ganglion),节内双极神经细胞的远侧突穿过螺旋板,终止于螺旋器.前庭支(n.vestibularis)在内耳道内形成前庭神经节(vestibular ganglion),节内双极细胞的远侧突终止在半规管壶腹嵴、球囊斑和椭圆囊斑(图1-41)。

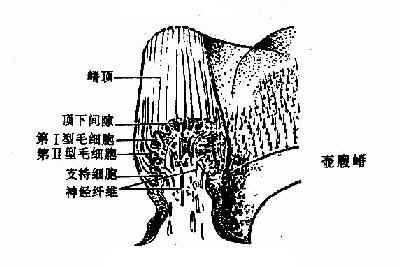
图1-41 位觉斑和壶腹嵴
四、耳的生理功能
耳的功能主要有二、一司听觉,二司平衡。
(一)听觉生理
听觉是人的主观感觉,声音是一种物理性能。物体振动后引起空气的振动而形成声波。不同物体的振动可产生不同的声波,并各具有不同的频率、波长、振幅和波形。物体每秒振动次数称频率,其单位为赫(hertz,简写Hz),如频率高,波长就短。频率的高低决定音调的高低,振幅的大小则决定声音的强度。人的听觉感觉范围在20~20000Hz,但对语言频率500~3000Hz的声波最敏感。声音强度以分贝(decibel,简写dB)计算。足以引起听觉的最小声音强度,就是某人对该频率声波的听阈。
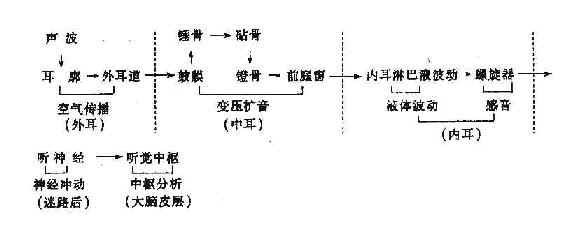
1.声音的传导:声音传入内耳的径路有二:一是空气传导;另一是骨传导。在正常情况下,以空气传导为主。
(1)空气传导:声波自外界经空气传入内耳,主要途径列表简示如下:
另一途径为声波自外耳→鼓膜→中耳鼓室内空气→蜗窗传入内耳,但以外耳→鼓膜→听骨链→前庭窗的径路最有效。当镫骨底板振动时,蜗窗膜即向相反的方向振动,从而使内耳淋巴液发生波动,引起螺旋器上基底膜的振动,刺激毛细胞而感音(图1-42)。
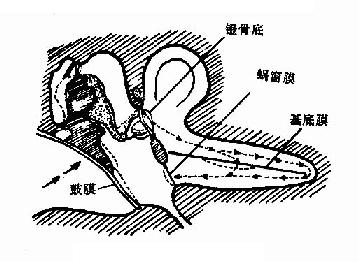
图1-42 声音的传导途径
(2)骨传导:声波经颅骨传入内耳,有移动式和挤压式二种方式,二者协同可刺激螺旋器引起听觉。但其传音效能与正常的空气传导相比则微不足道。临床工作中用骨传导途径测量可鉴别传音性耳聋和神经性耳聋。
声波→颅骨→骨迷路→内耳淋巴液→螺旋器→听神经→大脑皮层听觉中枢。
2.外耳的生理:耳廓可以帮助收集外来的声波,人的耳廓较小,其集音功能不如其他动物,但对声源方向的判定有一定作用。
外耳道为一盲管,有共振功能,根据物理现象,当波长为其长度的四倍时能发生最好的共鸣。外耳道平均长度为2.5cm,则发生最好共鸣的波长应为10cm,根据实验结果,波长10cm时的频率为3000~4000Hz,使外耳道共振效应得到的增益约为10dB。有人认为噪声性耳聋损害的频率在4000Hz上下,?, http://www.100md.com(陈文弦)
参见:首页 > 医疗版 > 疾病专题 > 耳鼻喉科 > 耳疾病 > 概述