老年非胰岛素依赖型糖尿病合并高血压病、冠心病的胰岛素抵抗
作者:田建立
单位:天津医科大学总医院老年病研究室,天津 300052
关键词:NIDDM;胰岛素抵抗;高血压病;冠心病
中国老年学杂志/990310 摘 要 目的 研究老年非胰岛素依赖型糖尿病(NIDDM)病人合并高血压病或冠心病时是否存在更明显的胰岛素抵抗。方法 选择74例老年NIDDM病人,其中未合并高血压病、冠心病者28例(对照组),合并高血压病者20例(高血压病组),合并冠心病者26例(冠心病组),对各组之间血糖、胰岛素、胰岛素敏感性指数(IAI)、体重指数(MBI)、血脂等指标进行比较。结果 高血压病组较对照组胰岛素及IAI差异有极显著性(P<0.01,P<0.001),冠心病组无统计学意义(P>0.05)。结论 老年NIDDM合并高血压病时较单纯NIDDM存在更明显的胰岛素抵抗。
1988年Reaven首先提出了多发代谢综合征的概念,认为高血压病、冠心病、糖尿病、肥胖、高脂血症等多种疾病有着共同的发病基础,即存在着胰岛素抵抗(IR)及高胰岛素血症〔1〕,此后许多学者从不同角度对此进行了深入的研究、探讨,但在非胰岛素依赖型糖尿病(NIDDM)基础上合并高血压病或冠心病时的IR问题尚有争议〔3~5〕。本文通过对老年NIDDM合并高血压病、冠心病病人的血糖、胰岛素、胰岛素敏感性指数(IAI)、体重指数(MBI)、血脂等指标的观察,旨在探讨老年NIDDM病人在合并高血压病或冠心病时是否存在更明显的IR。
, http://www.100md.com
1 对象与方法
1.1 研究对象 从我院门诊及住院病人中选择老年NIDDM病人74例(符合1985年WHO糖尿病诊断标准),其中未合并高血压病、冠心病者(对照组)28例,男24例,女4例,年龄60~76岁(平均65.5±4.6岁);合并高血压病者(高血压病组)(符合1979年WHO缺血性心脏病诊断标准)26例,男20例,女6例,年龄60~76岁(平均67.8±5.7岁)。所有病例均以饮食控制及口服降糖药治疗糖尿病,均未使用胰岛素治疗。
1.2 方法 所有病例均做口服葡萄糖耐量试验(OGTT),在禁食12 h后,于晨8时口服葡萄糖75 g,分别测定空腹、服糖后2 h的血糖及胰岛素水平,同时测定空腹血脂浓度,测量身高、体重。血糖测定采用葡萄糖氧化酶法,胰岛素测定采用放射免疫法。
体重指数(MBI)=体重(mg)/身高2(m2)
, 百拇医药
胰岛素敏感性指数(IAI)=-log(空腹血糖×空腹胰岛素)〔2〕 。
1.3 统计学方法 有关数据均进行t检验,数据统计学处理采用均数±标准差(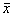 ±s)。
±s)。
2 结 果
各参数测定计算结果及显著性检验见表1。
表1 高血压病组、冠心病组与对照组一般情况比较(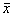 ±s)
±s)
对照组
高血压病组
冠心病组
, http://www.100md.com
BMI
26.75±3.32
26.28±3.90
25.96±3.71
空腹血糖(mmol/L)
7.38±1.39
10.04±2.893)
8.10±2.14
餐后2 h血糖(mmol/L)
15.39±3.28
19.44±5.342)
, 百拇医药
16.97±4.13
空腹胰岛素(mU/L)
13.55±7.79
28.05±20.962)
15.11±10.68
餐后2 h胰岛素(mU/L)
72.92±37.07
102.44±57.48
73.25±42.76
TG(mmol/L)
2.73±1.27
, 百拇医药
2.76±1.83
1.94±0.852)
TC(mmol/L)
4.62±2.20
4.09±1.71
4.28±1.75
HDL-C(mmol/L)
1.19±0.23
1.04±0.32
1.19±0.21
LDL-C(mmol/L)
, http://www.100md.com
3.64±1.46
3.16±0.22
2.92±0.501)
ApoA(g/L)
1.37±0.23
1.47±0.041)
1.28±0.18
ApoB(g/L)
0.97±0.21
0.96±0.17
0.91±0.18
, 百拇医药
IAI
-1.94±0.24
-2.33±0.403)
-2.11±0.26
注:与对照组比较:1)P<0.05,2)P<0.01,3)P<0.01
与对照组相比,高血压病组的空腹胰岛素及IAI均明显高于对照组,差异有极显著性(分别P<0.01、P<0.001),空腹血糖、餐后2 h血糖、ApoA也有统计学差异。与对照组相比,冠心病组的空腹胰岛素及IAI虽有增高,但无统计学意义(P>0.05)。
3 讨 论
74例观察对象均为NIDDM,业已证实NIDDM患者存在着高胰岛素血症及IR,也普遍公认单纯高血压病和冠心病(未合并NIDDM)也存在着高胰岛素血症及胰岛素抵抗,但在NIDDM基础上合并高血压病或冠心病是否存在更明显的胰岛素抵抗尚有争议〔3~5〕,对于老年患者是否存在着老年期特点尚观察有限。本文结果显示NIDDM合并高血压病的病人比未合并高血压病的病人存在着更明显的IR(IAI:P<0.001)。高胰岛素血症和IR致高血压的机制可能包括:(1)胰岛素能促进远端肾单位钠的重吸收;(2)胰岛素能兴奋交感神经系统,产生更多的去甲肾上腺素;(3)影响细胞膜内外的离子转运,使细胞内Ca2+、Na+浓度增高,使小动脉平滑肌对血管加压物质的反应提高〔6〕。但目前也有人认为高血压可导致IR,两者的因果关系尚难确定,可能二者伴随产生、相互加重〔7〕。本文观察的冠心病组的空腹胰岛素、IAI虽较对照组增高,但无统计学意义,此结果不支持老年NIDDM合并冠心病时存在更明显的IR。
, http://www.100md.com
老年人随着增龄,一方面胰岛素细胞数量减少、功能减退,另一方面外周脂肪组织增多,影响了葡萄糖的利用,因此对于老年人,尤其是糖尿病合并高血压病、冠心病时,更应积极改善胰岛素的敏感性,降低IR。实施规律的体育锻炼,减轻体重,降低血脂,有助于改善胰岛的敏感性。据报道,血管紧张素转换酶抑制剂(ACEI)类药物能增强胰岛素的敏感性,而β1受体阻滞剂则使胰岛素敏感性降低〔7~9〕,因此临床在治疗高血压病、冠心病等疾病时,药物选择不能单纯着眼于解决症状,而要兼顾纠正IR。
作者简介:田建立,女,33岁,主治医师
4 参考文献
1 Reaven GM.Role of insulin resistance in human disease.Diabetes,1988;36:1 595
2 李光伟,潘孝仁,Lillioja S et al.检测人群胰岛素敏感性的一项新指数.中华内科杂志,1993;32:656
, 百拇医药
3 Ronnemaa T,Laakso M,PyOr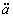 l
l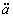 K et al.High fasting plasma insulin is an indicator of coronary heart disease in non-insulin-dependent diabetic patients and nondiabetic subjects.Arterioscler Thromb,1991;11:80
K et al.High fasting plasma insulin is an indicator of coronary heart disease in non-insulin-dependent diabetic patients and nondiabetic subjects.Arterioscler Thromb,1991;11:80
4 胡肇衡,路 影,毛腾淑.非胰岛素依赖型糖尿病合并冠心病的胰岛素抵抗.中华内科杂志,1997;36:173
5 Martin BC,Warram JH,Krolewski AS et al.Role of glucose and insulin resistance in development of type 2 diabetes mellitus:results of a 25 years follow-up study.Lancet,1992;340:925
, 百拇医药
6 Saad MF,Lilloja S,Nyomba BL et al.Racial differences in the relation between blood pressure and insulin resistance.N Engl J Med,1991;324:733
7 赵光胜.胰岛素抵抗与高血压病.中国循环杂志,1997;12:3
8 Sharma AM.Effects of nonpharmacological intervention on insulin sensitivity.J Cardiovasc Pharmacol,1992;20(supple 11):S27
9 Kaplan NM.Effects of antihypertensive therapy on insulin resistance.Hypertension,1992;19(Supple 1):Ⅰ 116
〔1997-12-05收稿 1999-01-28修回〕, 百拇医药
单位:天津医科大学总医院老年病研究室,天津 300052
关键词:NIDDM;胰岛素抵抗;高血压病;冠心病
中国老年学杂志/990310 摘 要 目的 研究老年非胰岛素依赖型糖尿病(NIDDM)病人合并高血压病或冠心病时是否存在更明显的胰岛素抵抗。方法 选择74例老年NIDDM病人,其中未合并高血压病、冠心病者28例(对照组),合并高血压病者20例(高血压病组),合并冠心病者26例(冠心病组),对各组之间血糖、胰岛素、胰岛素敏感性指数(IAI)、体重指数(MBI)、血脂等指标进行比较。结果 高血压病组较对照组胰岛素及IAI差异有极显著性(P<0.01,P<0.001),冠心病组无统计学意义(P>0.05)。结论 老年NIDDM合并高血压病时较单纯NIDDM存在更明显的胰岛素抵抗。
1988年Reaven首先提出了多发代谢综合征的概念,认为高血压病、冠心病、糖尿病、肥胖、高脂血症等多种疾病有着共同的发病基础,即存在着胰岛素抵抗(IR)及高胰岛素血症〔1〕,此后许多学者从不同角度对此进行了深入的研究、探讨,但在非胰岛素依赖型糖尿病(NIDDM)基础上合并高血压病或冠心病时的IR问题尚有争议〔3~5〕。本文通过对老年NIDDM合并高血压病、冠心病病人的血糖、胰岛素、胰岛素敏感性指数(IAI)、体重指数(MBI)、血脂等指标的观察,旨在探讨老年NIDDM病人在合并高血压病或冠心病时是否存在更明显的IR。
, http://www.100md.com
1 对象与方法
1.1 研究对象 从我院门诊及住院病人中选择老年NIDDM病人74例(符合1985年WHO糖尿病诊断标准),其中未合并高血压病、冠心病者(对照组)28例,男24例,女4例,年龄60~76岁(平均65.5±4.6岁);合并高血压病者(高血压病组)(符合1979年WHO缺血性心脏病诊断标准)26例,男20例,女6例,年龄60~76岁(平均67.8±5.7岁)。所有病例均以饮食控制及口服降糖药治疗糖尿病,均未使用胰岛素治疗。
1.2 方法 所有病例均做口服葡萄糖耐量试验(OGTT),在禁食12 h后,于晨8时口服葡萄糖75 g,分别测定空腹、服糖后2 h的血糖及胰岛素水平,同时测定空腹血脂浓度,测量身高、体重。血糖测定采用葡萄糖氧化酶法,胰岛素测定采用放射免疫法。
体重指数(MBI)=体重(mg)/身高2(m2)
, 百拇医药
胰岛素敏感性指数(IAI)=-log(空腹血糖×空腹胰岛素)〔2〕 。
1.3 统计学方法 有关数据均进行t检验,数据统计学处理采用均数±标准差(
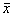 ±s)。
±s)。2 结 果
各参数测定计算结果及显著性检验见表1。
表1 高血压病组、冠心病组与对照组一般情况比较(
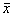 ±s)
±s)对照组
高血压病组
冠心病组
, http://www.100md.com
BMI
26.75±3.32
26.28±3.90
25.96±3.71
空腹血糖(mmol/L)
7.38±1.39
10.04±2.893)
8.10±2.14
餐后2 h血糖(mmol/L)
15.39±3.28
19.44±5.342)
, 百拇医药
16.97±4.13
空腹胰岛素(mU/L)
13.55±7.79
28.05±20.962)
15.11±10.68
餐后2 h胰岛素(mU/L)
72.92±37.07
102.44±57.48
73.25±42.76
TG(mmol/L)
2.73±1.27
, 百拇医药
2.76±1.83
1.94±0.852)
TC(mmol/L)
4.62±2.20
4.09±1.71
4.28±1.75
HDL-C(mmol/L)
1.19±0.23
1.04±0.32
1.19±0.21
LDL-C(mmol/L)
, http://www.100md.com
3.64±1.46
3.16±0.22
2.92±0.501)
ApoA(g/L)
1.37±0.23
1.47±0.041)
1.28±0.18
ApoB(g/L)
0.97±0.21
0.96±0.17
0.91±0.18
, 百拇医药
IAI
-1.94±0.24
-2.33±0.403)
-2.11±0.26
注:与对照组比较:1)P<0.05,2)P<0.01,3)P<0.01
与对照组相比,高血压病组的空腹胰岛素及IAI均明显高于对照组,差异有极显著性(分别P<0.01、P<0.001),空腹血糖、餐后2 h血糖、ApoA也有统计学差异。与对照组相比,冠心病组的空腹胰岛素及IAI虽有增高,但无统计学意义(P>0.05)。
3 讨 论
74例观察对象均为NIDDM,业已证实NIDDM患者存在着高胰岛素血症及IR,也普遍公认单纯高血压病和冠心病(未合并NIDDM)也存在着高胰岛素血症及胰岛素抵抗,但在NIDDM基础上合并高血压病或冠心病是否存在更明显的胰岛素抵抗尚有争议〔3~5〕,对于老年患者是否存在着老年期特点尚观察有限。本文结果显示NIDDM合并高血压病的病人比未合并高血压病的病人存在着更明显的IR(IAI:P<0.001)。高胰岛素血症和IR致高血压的机制可能包括:(1)胰岛素能促进远端肾单位钠的重吸收;(2)胰岛素能兴奋交感神经系统,产生更多的去甲肾上腺素;(3)影响细胞膜内外的离子转运,使细胞内Ca2+、Na+浓度增高,使小动脉平滑肌对血管加压物质的反应提高〔6〕。但目前也有人认为高血压可导致IR,两者的因果关系尚难确定,可能二者伴随产生、相互加重〔7〕。本文观察的冠心病组的空腹胰岛素、IAI虽较对照组增高,但无统计学意义,此结果不支持老年NIDDM合并冠心病时存在更明显的IR。
, http://www.100md.com
老年人随着增龄,一方面胰岛素细胞数量减少、功能减退,另一方面外周脂肪组织增多,影响了葡萄糖的利用,因此对于老年人,尤其是糖尿病合并高血压病、冠心病时,更应积极改善胰岛素的敏感性,降低IR。实施规律的体育锻炼,减轻体重,降低血脂,有助于改善胰岛的敏感性。据报道,血管紧张素转换酶抑制剂(ACEI)类药物能增强胰岛素的敏感性,而β1受体阻滞剂则使胰岛素敏感性降低〔7~9〕,因此临床在治疗高血压病、冠心病等疾病时,药物选择不能单纯着眼于解决症状,而要兼顾纠正IR。
作者简介:田建立,女,33岁,主治医师
4 参考文献
1 Reaven GM.Role of insulin resistance in human disease.Diabetes,1988;36:1 595
2 李光伟,潘孝仁,Lillioja S et al.检测人群胰岛素敏感性的一项新指数.中华内科杂志,1993;32:656
, 百拇医药
3 Ronnemaa T,Laakso M,PyOr
 l
l K et al.High fasting plasma insulin is an indicator of coronary heart disease in non-insulin-dependent diabetic patients and nondiabetic subjects.Arterioscler Thromb,1991;11:80
K et al.High fasting plasma insulin is an indicator of coronary heart disease in non-insulin-dependent diabetic patients and nondiabetic subjects.Arterioscler Thromb,1991;11:804 胡肇衡,路 影,毛腾淑.非胰岛素依赖型糖尿病合并冠心病的胰岛素抵抗.中华内科杂志,1997;36:173
5 Martin BC,Warram JH,Krolewski AS et al.Role of glucose and insulin resistance in development of type 2 diabetes mellitus:results of a 25 years follow-up study.Lancet,1992;340:925
, 百拇医药
6 Saad MF,Lilloja S,Nyomba BL et al.Racial differences in the relation between blood pressure and insulin resistance.N Engl J Med,1991;324:733
7 赵光胜.胰岛素抵抗与高血压病.中国循环杂志,1997;12:3
8 Sharma AM.Effects of nonpharmacological intervention on insulin sensitivity.J Cardiovasc Pharmacol,1992;20(supple 11):S27
9 Kaplan NM.Effects of antihypertensive therapy on insulin resistance.Hypertension,1992;19(Supple 1):Ⅰ 116
〔1997-12-05收稿 1999-01-28修回〕, 百拇医药