»ňĻ§ųŇĻōĹŕ÷√ĽĽ ű ßį‹‘≠“Ú∑÷őŲ
◊ų’Ŗ£ļŃű÷ĺļÍ ∑ŽĹ®√Ů Õű“„ ÕűņŔ —Ó«ž√ķ
Ķ•őĽ£ļŃű÷ĺļÍ Õű“„ —Ó«ž√ķ(ļ£ –…ňĻ«Ņ∆—–ĺŅňý 200025)£Ľ∑ŽĹ®√Ů ÕűņŔ(…Ōļ£Ķŕ∂Ģ“ĹŅ∆īů—߳ŠۻūĹū“Ĺ‘ļĻ«Ņ∆)
ĻōľŁī £ļĻōĹŕ≥…–ő ű£Ľ÷√ĽĽ£¨ųŇ£ĽųŇľŔŐŚ£ĽľŔŐŚ ß–ß
÷–Ľ™Ļ«Ņ∆‘”÷ĺ001205
°ĺ’™“™°ŅńŅĶń∂‘»ňĻ§ųŇĻōĹŕ÷√ĽĽ űļů ßį‹Ķń≤°ņżĹÝ––∑÷őŲ£¨◊‹ĹŠĺ≠—ť£¨ŐŠłŖ»ňĻ§ųŇĻōĹŕ÷√ĽĽ űĶń≥§∆ŕŃ∆–ß°£∑Ĺ∑®1996ńÍ11‘¬°ę1999ńÍ4‘¬Ļ≤ĹÝ––»ňĻ§ųŇĻōĹŕ∑≠–ř ÷ ű35ņż(36ųŇ)£¨łý囫įīő ÷ ű ßį‹Ķń‘≠“ÚĹÝ––∑÷◊ť≤Ę∑÷őŲ°£ĹŠĻŻłýĺ›≤°ņżÕ≥ľ∆£¨‘ŕÕ¨“Ľ ßį‹≤°ņż÷–£¨ ßį‹Ķń‘≠“ÚÕýÕý≤Ľ÷Ļ“ĽłŲ°£◊Ó≥£ľŻĶń‘≠“Ú «ľŔŐŚň…∂Į°ĘľŔŐŚ÷‹őßĻ«»‹Ĺ‚£¨Ļ≤24ņżīő£¨∆šīőő™»ňĻ§Ļ…Ļ«Õ∑“ż∆ūųŇĺ ń•ňū7ņżīő£¨ľŔŐŚ÷√»ŽőĽ÷√≤ĽŃľ6ņżīő£¨»ňĻ§ųŇĻōĹŕÕ—őĽ3ņżīő£¨ űļůł–»ĺ3ņżīő£¨ľŔŐŚĻ…Ļ«Īķ∂ŌŃ—2ņżīő°£ĹŠ¬Ř»ňĻ§ųŇĻōĹŕ÷√ĽĽ ű◊ųő™ųŇĻōĹŕ÷ōĹ®Ķń“Ľ÷÷”––ßĶń÷őŃ∆∑Ĺ∑®∂ÝĶ√ĶĹĻ„∑ļĶń”¶”√£¨∆š≥§∆ŕŅ…ŅŅĶńŃ∆–ß”Ž—ŌłŮ’∆ő’ ÷ ű÷ł’ų£¨ľŔŐŚĶń ĶĪ—°‘ŮļÕ ÷ ű÷–’ż»∑≤Ŕ◊ų”–Ļō°£
, įŔńī“Ĺ“©
Analysis of failed total hip arthroplasty
LIU Zhihong£¨FENG Jianmin£¨WANG Yi
(Shanghai Institute of Traumatology and Orthopaedics, Shanghai 200025, China)
°ĺAbstract°Ņ Objective To analyse the failed total hip arthroplasty(THA) and to improve its long-term results. Methods Thirty-five patients(36 hips) undergone revision THA from November 1996 to April 1999, were grouped according to the different causes of the primary failed THA. Results Statistical analysis failed to show the factors related to the failures. In any one failed case, the causes were usually more then one item. The most common causes of failed surgery found in 24 cases were aseptic loosening and peri-prosthetic osteolysis, wear-out of acetabulum was seen in 7, malpositioned prostheses in 6 and postoperative dislocation in 3. Infection and fracture of femoral stem happened in 3 and 2 patients respectively. Conclusion THA has been extensively used as an effective procedure for the reconstruction of hip joint. Long-term excellent clinical results are related to strict selection of indications, appropriate prosthesis, and finally the experience and surgical technique of the surgeon are also of importance to the final outcome.
, įŔńī“Ĺ“©
°ĺKey words°Ņ Arthroplasty replacement, hip; Hip prosthesis; Prosthesis failure
»ňĻ§ųŇĻōĹŕ÷√ĽĽ ű◊ųő™ųŇĻōĹŕ÷ōĹ®Ķń“Ľ÷÷”––ßĶń÷őŃ∆∑Ĺ∑®∂ÝĶ√ĶĹĻ„∑ļĶń”¶”√[1]°£ňś◊Ň ÷ űņż żĶń‘Ųľ”£¨»ňĻ§ųŇĻōĹŕ÷√ĽĽ űļů ßį‹Ķń≤°ņż“≤≤Ľ∂Ō≥ŲŌ÷°£ő“‘ļĻ«Ņ∆‘ŕ1996ńÍ11‘¬°ę1999ńÍ4‘¬Ļ≤ĹÝ––»ňĻ§ųŇĻōĹŕ∑≠–ř ÷ ű35ņż(36ųŇ)£¨ī”÷–∑÷őŲ«įīő ÷ ű ßį‹Ķń‘≠“Ú°£
ŃŔī≤◊ ŃŌ
“Ľ°Ę“Ľį„◊ ŃŌ
1996ńÍ11‘¬°ę1999ńÍ4‘¬£¨ő“‘ļĻ«Ņ∆ĹÝ––»ňĻ§ųŇĻōĹŕ∑≠–ř ÷ ű35ņż(36ųŇ)£¨∆š÷–ń–19ņż(20ųŇ)£¨Ňģ16ņż£ĽńÍŃš40°ę77ňÍ,∆Ĺĺý62.6ňÍ°£ĺŗ«įīő ÷ ű Īľš6łŲ‘¬°ę14ńÍ£¨∆Ĺĺý7.3ńÍ°£«įīő ÷ űįŁņ®»ňĻ§Ļ…Ļ«Õ∑÷√ĽĽ ű17ņż£¨»ęųŇĻōĹŕ÷√ĽĽ ű18ņż(19ųŇ)°£
, http://www.100md.com
∂Ģ°Ę«įīő ÷ ű ßį‹‘≠“Ú
‘ŕÕ¨“Ľ ßį‹≤°ņż÷–£¨ ßį‹Ķń‘≠“ÚÕýÕý≤Ľ÷Ļ“ĽłŲ°£łýĺ›≤°ņżÕ≥ľ∆£¨◊Ó≥£ľŻĶń‘≠“Ú «ľŔŐŚň…∂Į°ĘľŔŐŚ÷‹őßĻ«»‹Ĺ‚£¨Ļ≤24ņżīő(66.6%)£Ľ∆šīőő™»ňĻ§Ļ…Ļ«Õ∑“ż∆ūųŇĺ ń•ňū7ņżīő(19.4%)£Ľ«įīő ÷ űľŔŐŚ÷√»ŽőĽ÷√≤ĽŃľ6ņżīő(16.7%)£Ľ»ňĻ§ųŇĻōĹŕÕ—őĽ3ņżīő(8.3%)£¨įŁņ®ųŇĺ ľŔŐŚĹū ŰĪ≠”ŽĺŘ““Ō©ńŕ≥ńÕ—őĽ2ņżīő£ĽľŔŐŚĻ…Ļ«Īķ∂ŌŃ—2ņżīő(5.6%)£Ľ űļůł–»ĺ3ņżīő(8.3%)°£‘ŕ35ņż÷–£¨”–2ņżųŇĺ ń•ňūļŌ≤ĘľŔŐŚň…∂Į£¨2ņżľŔŐŚĻ…Ļ«Īķ∂ŌŃ—ļŌ≤ĘľŔŐŚň…∂Į£¨3ņżľŔŐŚ÷√»ŽőĽ÷√≤ĽŃľļŌ≤ĘľŔŐŚň…∂Į£¨1ņżľŔŐŚ÷√»ŽőĽ÷√≤ĽŃľļŌ≤Ę»ňĻ§ųŇĻōĹŕÕ—őĽ£¨1ņż űļůł–»ĺļŌ≤ĘľŔŐŚň…∂Į°£
(“Ľ)ľŔŐŚň…∂Į£ļľŔŐŚň…∂Į «»ňĻ§ĻōĹŕ÷√ĽĽ ßį‹Ķń◊Ó≥£ľŻ‘≠“Ú[2]°£»ňĻ§ųŇĻōĹŕ÷√ĽĽ űļůň…∂ĮŅ…ĪŪŌ÷ő™ŃŔī≤ň…∂ĮļÕXŌŖň…∂Į°£ŃŔī≤ň…∂Į÷ų“™÷Ę◊īő™ŐŚőĽłńĪš ĪųŇĻōĹŕ≥ŲŌ÷ŐŘÕī£¨ųŇĻōĹŕĻ¶ń‹ľűÕň°£łýĺ›HarrisľŔŐŚXŌŖň…∂Į∑÷ņŗĪÍ◊ľ[3]£¨»ÁľŔŐŚ≥ŲŌ÷“∆őĽ£¨ľŔŐŚ÷‹őßĻ«ňģńŗ∂ŌŃ—ő™ŅŌ∂®ň…∂Į£ĽľŔŐŚ÷‹őß≥ŲŌ÷Ѩ–Ý>2mmÕłŃŃ«Ýő™ļ‹Ņ…ń‹ň…∂Į£ĽľŔŐŚ÷‹őß≥ŲŌ÷≤ĽŃ¨–ÝÕłŃŃ«Ýő™Ņ…ń‹ň…∂Į°£‘ŕĪĺ◊ť24ņżň…∂Į≤°ņż÷–£¨∂ľ”–ŃŔī≤ň…∂ĮĪŪŌ÷£¨∆š÷–XŌŖ÷§ Ķő™ŅŌ∂®ň…∂Į5ņż£¨ļ‹Ņ…ń‹ň…∂Į7ņż£¨Ņ…ń‹ň…∂Į12ņż°£
, įŔńī“Ĺ“©
ņż1ń–£¨72ňÍ£¨”“»ęųŇĻōĹŕ÷√ĽĽ űļů5ńÍ≥ŲŌ÷ųŇĻōĹŕŐŘÕī°£XŌŖ∆¨ 唓Ļ…Ļ«ľŔŐŚńŕ∑≠Ō¬≥Ń£¨ľŔŐŚ‘∂∂ňĻ«ňģńŗ∂ŌŃ—£¨ųŇĺ ľŔŐŚ÷‹őß”–Ѩ–ÝĶńÕłŃŃ«Ý°£ ÷ ű÷–ľŻĻ…Ļ«ļÕųŇĺ ľŔŐŚ÷‹őß”–īůŃŅĹÁń§–ő≥…£¨ľŔŐŚň…∂Į(Õľ1)°£
(∂Ģ)ųŇĺ ń•ňū£ļ»ňĻ§Ļ…Ļ«Õ∑÷√ĽĽ ű «ņŌńÍĻ…Ļ«ĺĪń“ńŕĻ«’ŘĶń“Ľ÷÷”––ßĶń÷őŃ∆∑Ĺ∑®°£Ķę»ŰĽľ’ŖĽÓ∂ĮŃŅĹŌīůĽÚĪĺ…Ū”–Ļ«÷ Ťň…ĪŪŌ÷£¨ űļů»›“◊≥ŲŌ÷ųŇĺ ń•ňū£¨≤ķ…ķŃŔī≤ŐŘÕī÷Ę◊ī[4]°£Īĺ◊ťĻ≤”–7ņż»ňĻ§Ļ…Ļ«Õ∑÷√ĽĽ űļů≥ŲŌ÷ųŇĺ ń•ňū£¨∆ĹĺýńÍŃš68ňÍ£¨ĺŗ«įīő ÷ ű Īľš3°ę7ńÍ£¨∆Ĺĺý4.6ńÍ°£
ņż2Ňģ£¨65ňÍ£¨“ÚĻ…Ļ«ĺĪń“ńŕĻ«’Ř––»ňĻ§Ļ…Ļ«Õ∑÷√ĽĽ ű°£ űļů5ńÍ≥ŲŌ÷ĻōĹŕŐŘÕī£¨ĽÓ∂Į’Ōį≠£¨–Ť∑ŲĻ’––◊Ŗ°£ ÷ ű÷–ľŻųŇĺ ńŕĪŕń•ňū£¨»›Ľż–‘Ļ«»Īňū(Õľ2)°£
(»ż)ľŔŐŚőĽ÷√≤ĽŃľ£ļ»ňĻ§ųŇĻōĹŕ÷√ĽĽ űĶń≥§∆ŕŃ∆–ß»°ĺŲ”ŕ ÷ ű÷–ľŔŐŚĶń’ż»∑÷√»Ž£¨ľŔŐŚ÷√»ŽőĽ÷√“ž≥£ĽŠ”įŌžųŇĻōĹŕĻ¶ń‹£¨‘Ųľ”ľŔŐŚ”ŽĻ«ĹÁ√śľš”¶Ń¶£¨Ķľ÷¬ľŔŐŚň…∂Į°£»ęųŇĻōĹŕľŔŐŚ÷√»Ž ĪųŇĺ ľŔŐŚ”¶ł©«„40°„°ę45°„£¨«į«„10°„°ę25°„£ĽĻ…Ļ«ľŔŐŚ÷–ŃĘőĽ÷√»Ž£¨«į«„10°„°ę15°„°£◊Ó≥£ľŻĶńľŔŐŚőĽ÷√≤ĽŃľĪŪŌ÷ő™£ļųŇĺ ľŔŐŚőī÷√”ŕ’śųŇĺ ńŕ£¨ł©«„Ĺ«Ļżīů£ĽĻ…Ļ«ľŔŐŚńŕ∑≠őĽĽÚÕ‚∑≠őĽ÷√»Ž£¨«į«„Ĺ«ĻżīůĽÚĻż–°°£
, įŔńī“Ĺ“©
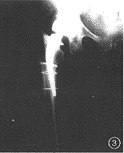
ņż3Ňģ£¨68ňÍ£¨”“≤ŗ»ňĻ§Ļ…Ļ«Õ∑÷√ĽĽ ű°£ űļůĶĪŐž∑ĘŌ÷Ļ…Ļ«ĹŁ∂ňĻ«’Ř£¨ľŔŐŚ‘∂∂ňī”ńŕ≤ŗ∆§÷ ī©≥Ų£¨‘ŔīőĹÝ––ńŕĻŐ∂® ű°£ űļů”“≤ŗųŇĻōĹŕłļ÷ōľī≥ŲŌ÷ŐŘÕī£¨XŌŖ∆¨ ĺľŔŐŚÕ‚∑≠őĽ£¨ľŔŐŚĪķ◊‘ńŕ≤ŗĻ«∆§÷ ī©≥Ų(Õľ3)°£
ņż4ń–£¨40ňÍ£¨Ļ…Ļ«ĺĪĻ«’ŘļůĻ…Ļ«Õ∑»Ī—™–‘ĽĶňņ°£––»ňĻ§Ļ…Ļ«Õ∑÷√ĽĽ ű£¨ űļůŐŘÕī°£XŌŖ∆¨ ĺ»ňĻ§Ļ…Ļ«Õ∑«į«„őĽ÷√»Ž°£ ű÷–≤‚ŃŅľŔŐŚ«į«„45°„(Õľ4)°£
(ňń)ľŔŐŚ∂ŌŃ—£ļňś◊Ň»ňĻ§ĻōĹŕ…Ťľ∆Ķń≤Ľ∂ŌÕÍ…∆ľįľŔŐŚ≤ńŃŌ—ßĶń∑Ę’Ļ£¨’ś’ż”…”ŕľŔŐŚĪĺ…Ū‘≠“Ú‘ž≥…Ķń»ňĻ§ĻōĹŕ÷√ĽĽ ÷ ű ßį‹“—≤Ľ∂ŗľŻ°£‘ŕĪĺ◊ť≤°ņż÷–£¨”–2ņż≥ŲŌ÷ľŔŐŚĻ…Ļ«Īķ∂ŌŃ—£¨∑÷őŲ‘≠“Ú «”…”ŕĻ…Ļ«ľŔŐŚĪĺ…Ū“—≥ŲŌ÷ň…∂Į£¨≥§∆ŕįŕ∂Įļů‘ž≥…∆£ņÕ–‘∂ŌŃ—°£
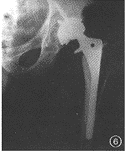
ņż5ń–£¨67ňÍ£¨◊ů≤ŗ»ęųŇĻōĹŕ÷√ĽĽ űļů7ńÍ°£»Ž‘ļ«į1łŲ‘¬ÕĽ»Ľ≥ŲŌ÷īůÕ»≤ŅŐŘÕī£¨XŌŖ∆¨ ĺľŔŐŚĻ…Ļ«Īķ∂ŌŃ—£¨Ļ…Ļ«ľŔŐŚĹŁ∂ňńŕ∑≠£¨Ļ«ňģńŗ÷‹őß”–ÕłŃŃ«Ý–ő≥…°£ ÷ ű÷–ľŻųŇĺ «į°Ęļů÷ýÕÍ’Ż£¨ńŕ≤ŗĪŕ»›Ľż–‘Ļ«»Īňū£¨Ļ…Ļ«ľŔŐŚĹŁ∂ňň…∂Į£¨‘∂∂ňľŔŐŚĪķ∂ŌŃ—(Õľ5)°£
, http://www.100md.com
(őŚ)Õ—őĽ£ļ»ňĻ§ųŇĻōĹŕ÷√ĽĽ űļůÕ—őĽĶń‘≠“Úļ‹∂ŗ[5]°£≥£ľŻĶń‘≠“Ú”–£ļ(1)ľŔŐŚőĽ÷√≤ĽŃľ£¨≥£ľŻ”ŕųŇĺ ľŔŐŚ÷√»Ž Ī«į«„Ĺ«ĻżīůĽÚĻż–°£¨‘ŕĪĺ◊ť”–1ņż“ÚľŔŐŚ«į«„Ĺ«Ļżīů“ż∆ū‘Á∆ŕ«įÕ—őĽ°£(2)Ļ…Ļ«≤ŗĻż∂»ĹōĻ«‘ž≥…ľŔŐŚőĽ÷√ŐęĶÕĽÚÕ‚’ĻѶĪŘĻż∂Ő£¨ĻōĹŕ÷‹őßľ°»‚ň…≥ŕ°£(3)ĻōĹŕ÷‹őßľ°»‚(»ÁÕ‚–żľ°°ĘÕ‚’Ļľ°Ķ»)ѶŃŅ≤Ľ◊„£¨Ņ…ľŻ”ŕ∂ŗīőųŇĻōĹŕ ÷ űļůľ°»‚Ķń∆∆ĽĶ£¨ĽÚņŌńÍĽľ’ŖĪĺ…Ūľ°»‚ѶŃŅĶńľűÕň°£(4)ľŔŐŚ‘≠“Ú,»ÁľŔŐŚĪŖ‘Ķń•ňū“ż∆ūĶńľŔŐŚįŽÕ—őĽ°£Īĺ◊ť”–2ņżųŇĺ ľŔŐŚĹū ŰĶ◊≥ń”ŽĺŘ““Ō©ńŕ≥ńÕ—őĽ£¨∑÷őŲ‘≠“Úő™ųŇĺ ľŔŐŚĹū ŰĶ◊≥ń”–ňńłŲŅ®Ņŕ”ŽĺŘ““Ō©ńŕ≥ń“ßļŌĻŐ∂®£¨∆š÷–»őļő“ĽłŲŅ®Ņŕőī”Žńŕ≥ń“ßļŌĽÚ ÷ ű≤Ŕ◊ų≤ĽĶĪňūĽĶŅ®Ņŕ∂ľĽŠ‘ž≥…ųŇĺ ľŔŐŚĹū ŰĶ◊≥ń”ŽĺŘ““Ō©ńŕ≥ńÕ—őĽ°£
ņż6Ňģ£¨54ňÍ£¨ųŇĺ ∑Ę”ż≤ĽŃľľŐ∑ĘĻ«–‘ĻōĹŕ—◊°£––»ęųŇĻōĹŕ÷√ĽĽ ű£¨ ű÷–“ÚųŇĺ Ļż–°÷√»Ž44mmĶńųŇĺ ľŔŐŚ£¨22mmĶńĻ…Ļ«ľŔŐŚ°£ űļů10d“ÚįŠ∂Į…„∆¨∑Ę…ķľŔŐŚ«įÕ—őĽ£¨¬ť◊ŪŌ¬Ī’ļŌłīőĽ°£4÷‹ļů‘Ŕīő«įÕ—őĽ£¨‘Ŕīő ÷ űľŻųŇĺ ļÕĻ…Ļ«ľŔŐŚ∂ľĻż∂»«į«„÷√»Ž°£
ņż7ń–£¨62ňÍ£¨◊ů≤ŗ»ęųŇĻōĹŕ÷√ĽĽ űļů4ńÍ°£”…◊ÝőĽ∆ūŃĘ ĪÕĽ»Ľ≥ŲŌ÷◊ů≤ŗųŇĻōĹŕĺÁŃ“ŐŘÕī£¨XŌŖľž≤ť∑ĘŌ÷ųŇĺ ľŔŐŚĹū ŰĪ≠”ŽĺŘ““Ō©ńŕ≥ńÕ—őĽ°£ ű÷–ľŻųŇĻōĹŕ÷‹őß”–īůŃŅļ¨”–ń•ňūĹū ŰŅŇŃ£Ķń»‚—Ņ÷◊£¨ųŇĺ ĺŘ““Ō©ńŕ≥ńÕ—őĽ≤ĘňťŃ—£¨ųŇĺ Ĺū ŰľŔŐŚ”ŽĻ…Ļ«ľŔŐŚ÷ĪŔŔī•£¨ń•ňūŅŇŃ£“ż∆ūųŇĺ ”ŽĻ…Ļ«ĹŁ∂ňĻ«»‹Ĺ‚(Õľ6)°£
, įŔńī“Ĺ“©
(Ńý)ł–»ĺ£ļ‘ŕŌ÷īķ»ňĻ§ĻōĹŕ÷√ĽĽ ÷ ű÷–£¨ł–»ĺĶń∑Ę…ķ¬ “—ĹĶĶĹ1%“‘Ō¬[6]£¨Ķę”…”ŕ√ŅńÍĹÝ––Ķń»ňĻ§ĻōĹŕ÷√ĽĽ ÷ űĶń żńŅŇ”īů£¨Ļ ł–»ĺĶń≤°ņż ż“≤ ģ∑÷Ņ…ĻŘ°£»ňĻ§ĻōĹŕ÷√ĽĽ űļů£¨őř¬Ř «ľĪ–‘°Ę—«ľĪ–‘ĽÚ¬ż–‘ł–»ĺ£¨∂ľĽŠ≤ķ…ķ—Ō÷ōļůĻŻ£¨◊Ó÷’Ķľ÷¬ľŔŐŚň…∂Į ßį‹[7]°£‘ŕĪĺ◊ť3ņżł–»ĺ≤°ņż÷–£¨1ņżő™ľĪ–‘ł–»ĺ£¨2ņżő™—«ľĪ–‘ł–»ĺ°£∑÷őŲ‘≠“Ú£¨1ņżľĪ–‘ł–»ĺĶń≤°ņż”Ž«Ņ÷Ī–‘ľĻ÷ý—◊≥§∆ŕ Ļ”√√‚“Ŗ“÷÷∆ľŃ”–Ļō£¨ŃŪ2ņż—«ľĪ–‘ł–»ĺ≤°ņżŅ…ń‹”Ž ÷ ű≤Ŕ◊ųļÕ űļůī¶ņŪ≤ĽĶĪ”–Ļō°£
Ő÷¬Ř
»ňĻ§ųŇĻōĹŕ÷√ĽĽ ű◊ųő™“Ľ÷÷≥… žĶń ÷ ű∑Ĺ∑®£¨‘ŕųŇĻōĹŕ÷ōĹ®÷–Ķ√ĶĹĻ„∑ļ”¶”√°£‘ŕ’∆ő’ ĶĪĶń ÷ ű÷ł’ų£¨—°‘ŮļŌ ĶńľŔŐŚ£¨’ż»∑Ķń ÷ ű≤Ŕ◊ų«ťŅŲŌ¬£¨Ņ…ĽŮĶ√≥§∆ŕŅ…ŅŅĶńŃ∆–ß°£»ňĻ§ųŇĻōĹŕ÷√ĽĽ ÷ ű‘Á∆ŕ ßį‹ÕýÕý”Ž∂ŗ÷÷“Úňō”–Ļō£¨Õ®Ļż∂‘Īĺ◊ť ßį‹≤°ņżĶń∑÷őŲ£¨ő“√«ī”÷–◊‹ĹŠĺ≠—ť“‘ŐŠłŖ ÷ űŃ∆–ß°£
“Ľ°Ę ÷ ű÷ł’ų
, įŔńī“Ĺ“©
ňś◊Ň»ňĻ§ųŇĻōĹŕ÷√ĽĽľľ űĶń÷ūĹ•∆’ľįļÕŐŠłŖ£¨»ňĻ§ųŇĻōĹŕ÷√ĽĽĶń ÷ ű÷ł’ų“≤ĪĽ∑ŇŅŪ£¨”»∆š‘ŕńÍŃš∑Ĺ√ś°£ňš»ĽńÍŃšĹŌ«Š≤Ľ‘Ŕ «»ňĻ§ĻōĹŕ÷√ĽĽ ÷ űĶńĹŻľ…÷§£¨Ķ꼾’ŖĶńńÍŃš»‘”¶ «Īō–ŽŅľ¬«Ķńő Ő‚°£‘ŕĪĺ◊ť ßį‹Ķń≤°ņż÷–£¨ĺÕ”–4ņżĻ…Ļ«ĺĪń“ńŕĻ«’ŘĽľ’Ŗ£¨≥űīő ÷ űĶńńÍŃš–°”ŕ50ňÍ£¨ űļů≥ŲŌ÷ųŇĺ ń•ňūļÕľŔŐŚň…∂Į£¨ī” ű«įXŌŖ∆¨∑÷őŲ£¨ĶĪ ĪĻ…Ļ«ĺĪń“ńŕĻ«’ŘÕͻꔖŐűľĢĹÝ––ńŕĻŐ∂® ÷ ű∂Ý∑«»ňĻ§ĻōĹŕ÷√ĽĽ ű°£∂‘ńÍ«ŠĽľ’ŖņīňĶ£¨”…”ŕ∆šĪĺ…ŪĻōĹŕĽÓ∂ĮŃŅīů£¨∂‘ĻōĹŕĶńĻ¶ń‹“™«ůĹŌłŖ£¨«“Īō–ŽŅľ¬«“ĽĶ©ļů∆ŕľŔŐŚ ßį‹–Ť‘ŔīőĽÚ∂ŗīő ÷ űĶńő Ő‚°£“Úīň∂‘”ŕńÍ«ŠĽľ’Ŗ£¨HalleyĶ»[8]ŐŠ≥ŲļŌ Ķń ÷ ű»ň—°£¨”¶ «ń«–©ľī ĻľŔŐŚ÷√ĽĽ űļů ßį‹––ĻōĹŕ«–≥ż ű£¨∆š≤–ŃŰĶńųŇĻōĹŕĻ¶ń‹“≤≤ĽĪ»÷√ĽĽ ű«į≤ÓĶńĽľ’Ŗ£¨”…īňŅ…ľŻ∂‘ńÍ«ŠĽľ’Ŗ ÷ ű÷ł’ųĶń’∆ő’”¶∑«≥£—ŌłŮ°£∂‘”ŕńÍ«ŠĽľ’ŖĶńųŇĻōĹŕ≤°Īš£¨»ňĻ§ĻōĹŕ÷√ĽĽ ű≤Ę∑« « ◊—°Ķń÷őŃ∆∑Ĺįł£¨ĹŲ ”√”ŕųŇĻōĹŕ—Ō÷ō≤°ňū∂Ý“ż∆ūĶńĻōĹŕŐŘÕīļÕĻ¶ń‹’Ōį≠ĺ≠»őļő∑« ÷ ű÷őŃ∆ĽÚĻ…Ļ«°ĘĻ«ŇŤĹōĻ« ű÷őŃ∆∂ľőř–ßĶńĽľ’Ŗ°£ĹŌő™ļŌ ĶńĽľ’Ŗ”¶ «ňę≤ŗųŇĻōĹŕ≤°Īš°ĘĽÓ∂Į ‹Ōř°Ę»’≥£…ķĽÓ“‘◊Ýő™÷ų°ĘŐŚ÷ōĹŌ«Š’Ŗ[9]°£ĹŌīůĽÓ∂ĮŃŅ°ĘŐŚ÷ōĻż÷ō°ĘĻż”ŕńÍ«ŠĶńĽľ’Ŗ£¨≤Ę∑« «»ňĻ§ĻōĹŕ÷√ĽĽ űĶńļŌ ÷ł’ų£¨∂‘…Ŕ żĽľ’ŖłŁ ļŌ––ųŇĻōĹŕ»ŕļŌ ű°£
, http://www.100md.com
∂Ģ°Ę ÷ ű∑Ĺ ĹļÕľŔŐŚ—°‘Ů
∂‘ņŌńÍĻ…Ļ«ĺĪń“ńŕĻ«’ŘĽľ’Ŗ£¨»ňĻ§Ļ…Ļ«Õ∑÷√ĽĽ űĺŖ”–īī…ň–°°Ę≤Ŕ◊ųľÚĶ•°Ę űļůŅ…‘Á∆ŕĽÓ∂ĮĶ»”ŇĶ„£¨Ķę»ĪĶ„ «ļů∆ŕĺŖ”–ĹŌłŖĶńųŇĺ ń•ňū¬ ļÕĻ…Ļ«Õ∑ľŔŐŚň…∂Į¬ £¨”–Ī®ĶņųŇĺ ń•ňūĶń∑Ę…ķ¬ īÔ4%°ę26%£¨Ļ…Ļ«Õ∑ľŔŐŚň…∂Į¬ 3%°ę37%[4]°£‘ŕĪĺ◊ť÷–£¨»ňĻ§Ļ…Ļ«Õ∑÷√ĽĽĽľ’ŖĹŌ‘Á≥ŲŌ÷ųŇĻōĹŕŐŘÕīĶ»Ļ¶ń‹’Ōį≠£¨17ņż≥űīő»ňĻ§Ļ…Ļ«Õ∑÷√ĽĽ űĺŗ∑≠–ř ÷ ű∆Ĺĺý3.8ńÍ£¨19ņż≥űīő»ęųŇĻōĹŕ÷√ĽĽ űĺŗ∑≠–ř ÷ ű∆Ĺĺý7.4ńÍ°£GebhardĶ»[10]Ī»ĹŌ»ňĻ§Ļ…Ļ«Õ∑÷√ĽĽ űļÕ»ęųŇĻōĹŕ÷√ĽĽ űļů56łŲ‘¬Ń∆–ߣ¨∑ĘŌ÷»ęųŇĻōĹŕ÷√ĽĽ ű‘ŕųŇĻōĹŕŐŘÕī°ĘĽÓ∂Į°ĘĻ¶ń‹Ķ»∆ņ∑÷ĺý”Ň”ŕ»ňĻ§Ļ…Ļ«Õ∑÷√ĽĽ ű£¨»ęųŇĻōĹŕ÷√ĽĽ űĶń∑≠–ř¬ 2.2%£¨Ļ«ňģńŗ»ňĻ§Ļ…Ļ«Õ∑÷√ĽĽ űĶń∑≠–ř¬ 7.9%£¨∑«Ļ«ňģńŗ»ňĻ§Ļ…Ļ«Õ∑÷√ĽĽ űĶń∑≠–ř¬ 13%°£“ÚīňńŅ«į»Ōő™£¨∂‘”ŕĻ…Ļ«ĺĪń“ńŕĻ«’Ř£¨»ňĻ§Ļ…Ļ«Õ∑÷√ĽĽ ű ļŌ”ŕņŌńÍ°ĘĽÓ∂ĮŃŅ–°°ĘĽýĪĺŌř”ŕ “ńŕĽÓ∂ĮĶńĽľ’Ŗ£¨∂Ý»ęųŇĻōĹŕ÷√ĽĽ ű ļŌ”ŕųŇĻōĹŕĪĺ…Ū“—”–Ļ«–‘ĻōĹŕ—◊≤°ĪšĽÚĻ«÷ Ťň…°Ę…ŪŐŚŐűľĢļ√°ĘĽÓ∂ĮŃŅīůĶńĽľ’Ŗ°£
, http://www.100md.com
»ňĻ§ĻōĹŕ÷√ĽĽĶń≥§∆ŕŃ∆–ß”Ž∂‘÷√»ŽĶńľŔŐŚĶń’ż»∑—°‘Ů”–Ļō°£‘ŕľŔŐŚ—°‘Ů÷–£¨◊ÓÕĽ≥ŲĶńő Ő‚ĪŪŌ÷‘ŕĻ«ňģńŗĻŐ∂®ľŔŐŚ”Ž…ķőÔ—ßĻŐ∂®ľŔŐŚĶń—°‘Ů…Ō°£60ńÍīķ≥ű£¨Charnley≤…”√Ļ«ňģńŗĻŐ∂®ľľ ű£¨ Ļ»ęųŇĻōĹŕ÷√ĽĽ ű»°Ķ√ľęīů≥…Ļ¶°£ňś◊Ň ĪľšĶńÕ∆“∆£¨Ļ«ňģńŗĻŐ∂® ßį‹‘ž≥…ľŔŐŚň…∂ĮĶń≤°ņż‘Ĺņī‘Ĺ≥£ľŻ£¨»ň√«Ņ™ ľŐĹŐ÷…ķőÔ—ßĻŐ∂®ľľ ű£¨Ō£ÕŻ“‘Ļ«≥§»ŽľŔŐŚĪŪ√śņīīÔĶĹľŔŐŚĻŐ∂®ĶńńŅĶń°£≥§∆ŕňś∑√ĹŠĻŻŌ‘ ĺ£¨ĺ°Ļ‹≤…”√ŃňŌ÷īķĻ«ňģńŗľľ ű£¨ųŇĺ ľŔŐŚĶń‘∂∆ŕň…∂Į¬ ≤Ę√Ľ”–√ųŌ‘Ō¬ĹĶ£¨ųŇĺ ľŔŐŚň…∂Į≥…ő™Ļ«ňģńŗľŔŐŚ ßį‹Ķń÷ų“™‘≠“Ú°£SchulteĶ»[11]Ī®łś322ņżųŇĺ Ļ«ňģńŗľŔŐŚ÷√ĽĽ£¨ňś∑√14ńÍň…∂Į¬ ő™13%£¨98ņżňś∑√20ńÍň…∂Į¬ ő™22%°£”ŽųŇĺ Ļ«ňģńŗľŔŐŚŌŗĪ»£¨TompkinsĶ»[12]Ī®łś173ņżHGP-1…ķőÔ—ßĻŐ∂®ųŇĺ ľŔŐŚňś∑√7°ę10ńÍ£¨ľŔŐŚ÷‹őßĻ«»‹Ĺ‚Ķń∑Ę…ķ¬ ő™4%°£ňś◊ŇŌ÷īķĻ«ňģńŗľľ űĶńŅ™’Ļ£¨Ļ…Ļ«ľŔŐŚĶń≥§∆ŕŃ∆–ßŌ‘÷ÝŐŠłŖ£¨MulroyĶ»[13]Ī®łś105ņż≤…”√Ķŕ∂ĢīķĻ«ňģńŗľľ űĻŐ∂®ĶńĻ…Ļ«ľŔŐŚ£¨ňś∑√12ńÍň…∂Į¬ ĹŲő™1.9%£¨”ŽĻ«ňģńŗĻŐ∂®ľľ űŌŗĪ»£¨…ķőÔ—ßĻŐ∂®Ļ…Ļ«ľŔŐŚ÷‹őß∑Ę…ķĶńĻ«»‹Ĺ‚łŁ‘Á°ĘłŁ≥£ľŻ°ĘłŁĻ„∑ļ[14]°£“ÚīňńŅ«į“Ľį„ĻŘĶ„»Ōő™£¨‘ŕųŇĺ ≤ŗ…ķőÔ—ßĻŐ∂®Ķń≥§∆ŕŃ∆–ߔҔŕĻ«ňģńŗĻŐ∂®£¨∂Ý‘ŕĻ…Ļ«≤ŗĻ«ňģńŗĻŐ∂®“™”Ň”ŕ…ķőÔ—ßĻŐ∂®°£Ō÷‘ŕ”÷”–≤…”√ĽžļŌ–ÕľŔŐŚ÷√»ŽĶń∑Ĺ∑®£¨ľī∂‘ųŇĺ ≤ŗľŔŐŚ≤…”√…ķőÔ—ßĻŐ∂®£¨∂Ý∂‘Ļ…Ļ«ľŔŐŚ≤…”√Ļ«ňģńŗĻŐ∂®[15]°£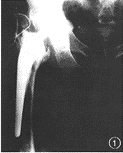



, http://www.100md.com
Õľ1ń–£¨72ňÍ£¨”“»ęųŇĻōĹŕ÷√ĽĽ űļů5ńÍ°£”“Ļ…Ļ«ľŔŐŚńŕ∑≠Ō¬≥Ń£¨ľŔŐŚ‘∂∂ňĻ«ňģńŗ∂ŌŃ—£¨ųŇĺ ľŔŐŚ÷‹őß”–Ѩ–ÝĶńÕłŃŃ«ÝÕľ2Ňģ£¨65ňÍ£¨»ňĻ§Ļ…Ļ«Õ∑÷√ĽĽ űļů5ńÍ°£ųŇĺ ńŕĪŕń•ňū£¨»›Ľż–‘Ļ«»ĪňūÕľ3Ňģ£¨68ňÍ£¨”“≤ŗ»ňĻ§Ļ…Ļ«Õ∑÷√ĽĽ ű°£ľŔŐŚÕ‚∑≠őĽ£¨ľŔŐŚĪķ◊‘ńŕ≤ŗĻ«∆§÷ ī©≥ŲÕľ4ń–£¨40ňÍ£¨Ļ…Ļ«ĺĪĻ«’ŘļůĻ…Ļ«Õ∑»Ī—™–‘ĽĶňņ°£––»ňĻ§Ļ…Ļ«Õ∑÷√ĽĽ ű£¨»ňĻ§Ļ…Ļ«Õ∑Ļż∂»«į«„őĽ÷√»ŽÕľ5ń–£¨67ňÍ£¨◊ů≤ŗ»ęųŇĻōĹŕ÷√ĽĽ űļů7ńÍ°£ľŔŐŚĻ…Ļ«Īķ∂ŌŃ—£¨Ļ…Ļ«ľŔŐŚĹŁ∂ňńŕ∑≠£¨Ļ«ňģńŗ÷‹őßÕłŃŃ«Ý–ő≥…Õľ6ń–£¨62ňÍ£¨◊ů≤ŗ»ęųŇĻōĹŕ÷√ĽĽ űļů4ńÍ°£ųŇĺ ľŔŐŚĹū ŰĪ≠”ŽĺŘ““Ō©ńŕ≥ńÕ—őĽ£¨ųŇĺ Ĺū ŰľŔŐŚ”ŽĻ…Ļ«ľŔŐŚ÷ĪŔŔī•
»ż°Ę ÷ űľľ ű
‘ŕ»ňĻ§ĻōĹŕ÷√ĽĽ ű÷–£¨‘Á∆ŕĶń ÷ ű ßį‹ÕýÕý”Ž ÷ ű≤Ŕ◊ųľľ ű”–Ļō°£‘ŕĪĺ◊ť35ņżųŇĻōĹŕ÷√ĽĽ ÷ ű÷–£¨”–9ņż≥ŲŌ÷ĹŌ√ųŌ‘Ķń ÷ ű≤Ŕ◊ų≤ĽĶĪ°£∆š÷–1ņż“ÚĻ…Ļ«ĺŗĹōĻ«Ļż∂ŗ‘ž≥…ľŔŐŚ‘Á∆ŕň…∂ĮŌ¬≥Ń£Ľ6ņżľŔŐŚőĽ÷√≤ĽŃľ£¨∆š÷–3ņż űļůłļ÷ōľī≥ŲŌ÷√ųŌ‘ŐŘÕī£¨1ņżųŇĺ ļÕĻ…Ļ«ľŔŐŚĻż∂»«į«„‘ž≥… űļůÕ—őĽ£Ľ2ņż“ÚĻ«ňģńŗĻŗ◊Ę≤ĽŃľĶľ÷¬ň…∂Į°£‘ŕųŇĻōĹŕľŔŐŚ÷√ĽĽ ű÷–£¨őř¬Ř≤…”√…ķőÔ—ßĻŐ∂®ĽĻ «Ļ«ňģńŗĻŐ∂®£¨’ż»∑Ķń ÷ ű≤Ŕ◊ųľľ űļÕľŔŐŚőĽ÷√Ķń—°‘Ů «≥…Ļ¶ĶńĻōľŁ°£‘ŕųŇĺ ≤ŗ£¨ ű÷–”¶ ◊Ō»»∑∂®’śųŇĺ ĶńőĽ÷√£¨”»∆š‘ŕųŇĻōĹŕ∑Ę”ż≤ĽŃľ°ĘĻ«ĻōĹŕ—◊ļů∆ŕ£¨īůŃŅĻ«◊ł‘Ų…ķ—ŕł«ŃňųŇĺ Ķ◊ĶńőĽ÷√£¨ ĻųŇĺ ľŔŐŚ÷√»Ž Ī«Ú÷––ńÕ‚“∆£¨‘Ųľ”ŃňųŇĺ ”¶Ń¶°£“Úīňő“√«‘ŕ––ųŇĺ ÷ ű Ī£¨ ◊Ō»–Ť∂‘XŌŖ∆¨ĹÝ––≤‚ŃŅ£¨ŃňĹ‚ųŇĺ Ķ◊Ļ«◊łĶńļŮ∂»£¨‘ŕ ÷ ű÷–Ī©¬∂ųŇĺ ļů£¨Ō»”√ųŇĺ ‘š‘š»•Ķ◊≤ŅĻ«◊ł£¨÷ĪĶŬ—‘≤ő—÷¨∑ĺ◊ť÷ĮŌ‘¬∂ļů£¨‘Ŕ”√ųŇĺ ń•“ņīőņ©īů£¨“‘Ī£÷§ųŇĺ ľŔŐŚ÷√»ŽĶń÷––ńĽĮ°£‘ŕĻ…Ļ«≤ŗ£¨≥£ľŻĶńīŪőůįŁņ®ľŔŐŚńŕ∑≠÷√»ŽļÕ«į«„Ĺ«ĻżīůĽÚĻż–°°£”»∆š «ųŇĻōĹŕ∑Ę”ż≤ĽŃľ≤°ņż£¨Īĺ…Ūīś‘ŕĻ…Ļ«ĹŁ∂ňĹ‚∆ ĹŠĻĻłńĪš£¨Ļ…Ļ«ĺĪÕýÕýĻż∂»«į«„£¨“Úīň£¨‘ŕľŔŐŚ÷√»Ž Ī≤Ľń‹“‘Ļ…Ļ«ĺĪĶń÷ŠŌŖőĽ÷√◊ųő™Ň–∂®ĪÍ÷ĺ£¨∂Ý”¶“‘–°◊™◊”ĽÚŌ¬÷ęĶńŐŚőĽņī∂®őĽ°£ ÷ ű÷–Ľľ≤ŗŌ•ĻōĹŕ«Ł«ķ90°„£¨–°Õ»”ŽĶō√śīĻ÷Ī£¨Ņō÷∆Ļ…Ļ«ľŔŐŚ”Žňģ∆Ĺ√ś«į«„10°„°ę15°„÷√»Ž°£‘ŕ÷√»ŽĻż≥Ő÷–ľŔŐŚĪķ”¶ĺ°ŃŅŅŅĹŁīů◊™◊”£¨∑ņ÷ĻľŔŐŚńŕ∑≠°£»ęųŇĻōĹŕ∑≠–ř űĶń ÷ űń—∂»łŁīů°Ęľľ ű“™«ůłŁłŖ£¨‘ŕ ÷ ű«į–Ť“™∂‘«įīő ÷ űļůĶńųŇĻōĹŕĹÝ––»ę√ś∑÷őŲ∆ņľŘ£¨”»∆š‘ŕųŇĺ ļÕĻ…Ļ«īś‘ŕĻ«»Īňū Ī£¨–Ť“™ŃňĹ‚Ļ«»ĪňūĶńņŗ–ÕļÕ∑∂őß°£‘ŕ ÷ ű÷–”¶≥š∑÷Ī©¬∂ųŇĻōĹŕ£¨«–≥ż«įīő ÷ ű‘ž≥…ĶńĻōĹŕ÷‹őßŮ£ļŘ£¨Īō“™ ĪĹÝ––īů◊™◊”ĹōĻ« ű°£∂‘”ŕųŇĺ ļÕĻ…Ļ«Ļ«»Īňū£¨‘ŕ ÷ ű÷–”¶ ◊Ō»ĹÝ––Ļ«–‘÷ōĹ®£¨—°”√≤ĽÕ¨Ķń÷≤Ļ«≤ńŃŌĽ÷łī∆šĹ‚∆ ĹŠĻĻ£¨≤Ęłýĺ›ĺŖŐŚ«ťŅŲ—°‘ŮļŌ Ķń…ķőÔ—ßĻŐ∂®ľŔŐŚĽÚĻ«ňģńŗľŔŐŚ£¨“‘īÔĶĹľŔŐŚĶńľī Īő»∂®°£
, įŔńī“Ĺ“©
Ļ«ňģńŗľľ ű“≤ «”įŌžĻ«ňģńŗľŔŐŚ‘∂∆ŕŃ∆–ßĶń÷ō“™“Úňō°£‘ŕĪĺ◊ť≤°ņż÷–”–2ņż“ÚĻ«ňģńŗľľ ű≤ĽŃľ£¨ľŔŐŚ÷‹őß≥ŲŌ÷Ļ«ňģńŗŅ’Ō∂‘ž≥…ļů∆ŕň…∂Į°£≤…”√Ķŕ“ĽīķĻ«ňģńŗľľ ű£¨KavanaghĶ»[16]Ī®łś333ņż≤…”√CharnleyľŔŐŚ÷√ĽĽňś∑√20ńÍĶńň…∂Į¬ ő™6%°£≤…”√Ķŕ∂ĢīķĻ«ňģńŗľľ ű£¨MulroyĶ»[13]Ī®łś105ņż£¨ňś∑√10°ę12.7ńÍ£¨ň…∂Į¬ ő™1.9%°£∂‘”ŕĶ໿īķĻ«ňģńŗľľ űĶń≥§∆ŕĪ®ĶņĽĻ≤Ľ∂ŗ£¨OishiĶ»[17]Ī®łś100ņż£¨ňś∑√6°ę8ńÍ£¨ň…∂Į¬ ő™1%°£ńŅ«įő“√«‘ŕĻ«ňģńŗľŔŐŚ÷√»Ž Ī∂ŗ≤…”√Ķ໿īķĻ«ňģńŗľľ ű£¨∂‘Ļ…Ļ«ňŤ«ĽĪŕ¬Ų≥Śľ”—Ļ≥ŚŌī£¨Ļ«ňģńŗ◊Ę»Ž«įňŤ«Ľ…ī≤ľŐÓ»Ż£¨Ī£≥÷ł…‘Ô£¨Ļ«ňģńŗĹŃįŤ’śŅ’ņŽ–ń£¨◊Ę»ŽļůňŤ«ĽĹŁ∂ňľ”—Ļ£ĽīňÕ‚ľŔŐŚĪķĪł”–÷–÷√◊į÷√£¨Ī£≥÷÷–ŃĘőĽ÷√»Ž£¨ ĻľŔŐŚ÷‹őß”–ļŮ∂»ĺý‘»ĶńĻ«ňģńŗ≤„°£
≤ő Ņľ őń Ō◊
1£¨Charnley J. The long-term results of low-friction arthroplasty of the hip performed as a primary intervention-1972. Clin Orthop, 1995, (319):4-15.
, įŔńī“Ĺ“©
2£¨Malchau H, Herberts P, Ahnfelt L. Prognosis of total hip replacement in Sweden:follow-up of 92 675 operations performed 1978-1990. Acta Orthop Scand, 1993, 64:497-506.
3£¨Harris WH, McGann WA. Loosening of the femoral componement after use of the medullary-plug cementing technique: follow-up note with a minimum five-year follow-up. J Bone Joint Surg(Am), 1986, 68: 1064-1066.
4£¨Lausten GS, Vedel P, Nielsen PM. Fractures of the femoral neck treated with a bipolar endoprosthesis. Clin Orthop, 1987, (218):63-67.
, įŔńī“Ĺ“©
5£¨Turner RS. Postoperative total hip prosthetic femoral head dislocations: incidence, etiologic factors, and management. Clin Orthop, 1994, (301):196-204.
6£¨Spangehl MJ, Younger AS, Masri BA, et al. Diagnosis of infection following total hip arthroplasty. J Bone Joint Surg(Am), 1997, 79:1578-1588.
7£¨Garvin KL, Hanssen AD. Infection after total hip arthroplasty:past, present, and future. J Bone Joint Surg(Am), 1995, 77:1576-1588.
, įŔńī“Ĺ“©
8£¨Halley DK, Charnley J. Results of low friction arthroplasty in patients thirty years of age or younger. Clin Orthop, 1975, (112):180-191.
9£¨Collis DK. Long-term(twelve to eighteen-year) follow-up of cemented total hip replacements in patients who were less than fifty years old: a follow-up note. J Bone Joint Surg(Am), 1991, 73:593-597.
10£¨Gebhard JS, Amstutz HC, Zinar DM, et al. A comparison of total hip arthroplasty and hemiarthroplasty for treatment of acute fracture of the femoral neck. Clin Orthop, 1992, (282):123-131.
, įŔńī“Ĺ“©
11£¨Schulte KR, Callaghan JJ, Kelley SS, et al. The outcome of Charnley total hip arthroplasty with cement after a minimum twenty-year follow-up:the results of one surgeon. J Bone Joint Surg(Am), 1993, 75:961-975.
12£¨Tompkins GS, Jacobs JJ, Kull LR, et al. Primary total hip arthroplasty with a porous-coated acetabular component:seven-to-ten-year results. J Bone Joint Surg(Am), 1997, 79: 169-176.
13£¨Mulroy RD Jr, Harris WH. The effect of improved cementing technique on component loosening in total hip replacement: an 11-year radiographic review. J Bone Joint Surg(Br),1990,72:757-760.
, http://www.100md.com
14£¨Havelin LI, Espehaug B, Vollset SE, et al. Early aseptic loosening of uncemented femoral components in primary total hip replacement: a review based on the Norwegian Arthroplasty Register. J Bone Joint Surg(Br), 1995, 77:11-17.
15£¨Clohisy JC, Harris WH. Primary hybrid total hip replacement, performed with insertion of the acetabular component without cement and a precoat femoral component with cement: an average ten-year follow-up study. J Bone Joint Surg(Am), 1999, 81:247-255.
, įŔńī“Ĺ“©
16£¨Kavanagh BF, Wallrichs S, Dewitz M, et al. Charnley low-friction arthroplasty of the hip: twenty-year results with cement. J Arthroplasty, 1994, 9:229-234.
Oishi CS, Walker RH, Colwell CW Jr. The femoral component in total hip arthroplasty: six to eight-year follow-up of 100 consecutive patients after use of the third-generation cementing technique. J Bone Joint Surg(Am), 1994, 76:1130-1136.
( ’łŚ»’∆ŕ:2000-01-26), įŔńī“Ĺ“©
Ķ•őĽ£ļŃű÷ĺļÍ Õű“„ —Ó«ž√ķ(ļ£ –…ňĻ«Ņ∆—–ĺŅňý 200025)£Ľ∑ŽĹ®√Ů ÕűņŔ(…Ōļ£Ķŕ∂Ģ“ĹŅ∆īů—߳ŠۻūĹū“Ĺ‘ļĻ«Ņ∆)
ĻōľŁī £ļĻōĹŕ≥…–ő ű£Ľ÷√ĽĽ£¨ųŇ£ĽųŇľŔŐŚ£ĽľŔŐŚ ß–ß
÷–Ľ™Ļ«Ņ∆‘”÷ĺ001205
°ĺ’™“™°ŅńŅĶń∂‘»ňĻ§ųŇĻōĹŕ÷√ĽĽ űļů ßį‹Ķń≤°ņżĹÝ––∑÷őŲ£¨◊‹ĹŠĺ≠—ť£¨ŐŠłŖ»ňĻ§ųŇĻōĹŕ÷√ĽĽ űĶń≥§∆ŕŃ∆–ß°£∑Ĺ∑®1996ńÍ11‘¬°ę1999ńÍ4‘¬Ļ≤ĹÝ––»ňĻ§ųŇĻōĹŕ∑≠–ř ÷ ű35ņż(36ųŇ)£¨łý囫įīő ÷ ű ßį‹Ķń‘≠“ÚĹÝ––∑÷◊ť≤Ę∑÷őŲ°£ĹŠĻŻłýĺ›≤°ņżÕ≥ľ∆£¨‘ŕÕ¨“Ľ ßį‹≤°ņż÷–£¨ ßį‹Ķń‘≠“ÚÕýÕý≤Ľ÷Ļ“ĽłŲ°£◊Ó≥£ľŻĶń‘≠“Ú «ľŔŐŚň…∂Į°ĘľŔŐŚ÷‹őßĻ«»‹Ĺ‚£¨Ļ≤24ņżīő£¨∆šīőő™»ňĻ§Ļ…Ļ«Õ∑“ż∆ūųŇĺ ń•ňū7ņżīő£¨ľŔŐŚ÷√»ŽőĽ÷√≤ĽŃľ6ņżīő£¨»ňĻ§ųŇĻōĹŕÕ—őĽ3ņżīő£¨ űļůł–»ĺ3ņżīő£¨ľŔŐŚĻ…Ļ«Īķ∂ŌŃ—2ņżīő°£ĹŠ¬Ř»ňĻ§ųŇĻōĹŕ÷√ĽĽ ű◊ųő™ųŇĻōĹŕ÷ōĹ®Ķń“Ľ÷÷”––ßĶń÷őŃ∆∑Ĺ∑®∂ÝĶ√ĶĹĻ„∑ļĶń”¶”√£¨∆š≥§∆ŕŅ…ŅŅĶńŃ∆–ß”Ž—ŌłŮ’∆ő’ ÷ ű÷ł’ų£¨ľŔŐŚĶń ĶĪ—°‘ŮļÕ ÷ ű÷–’ż»∑≤Ŕ◊ų”–Ļō°£
, įŔńī“Ĺ“©
Analysis of failed total hip arthroplasty
LIU Zhihong£¨FENG Jianmin£¨WANG Yi
(Shanghai Institute of Traumatology and Orthopaedics, Shanghai 200025, China)
°ĺAbstract°Ņ Objective To analyse the failed total hip arthroplasty(THA) and to improve its long-term results. Methods Thirty-five patients(36 hips) undergone revision THA from November 1996 to April 1999, were grouped according to the different causes of the primary failed THA. Results Statistical analysis failed to show the factors related to the failures. In any one failed case, the causes were usually more then one item. The most common causes of failed surgery found in 24 cases were aseptic loosening and peri-prosthetic osteolysis, wear-out of acetabulum was seen in 7, malpositioned prostheses in 6 and postoperative dislocation in 3. Infection and fracture of femoral stem happened in 3 and 2 patients respectively. Conclusion THA has been extensively used as an effective procedure for the reconstruction of hip joint. Long-term excellent clinical results are related to strict selection of indications, appropriate prosthesis, and finally the experience and surgical technique of the surgeon are also of importance to the final outcome.
, įŔńī“Ĺ“©
°ĺKey words°Ņ Arthroplasty replacement, hip; Hip prosthesis; Prosthesis failure
»ňĻ§ųŇĻōĹŕ÷√ĽĽ ű◊ųő™ųŇĻōĹŕ÷ōĹ®Ķń“Ľ÷÷”––ßĶń÷őŃ∆∑Ĺ∑®∂ÝĶ√ĶĹĻ„∑ļĶń”¶”√[1]°£ňś◊Ň ÷ űņż żĶń‘Ųľ”£¨»ňĻ§ųŇĻōĹŕ÷√ĽĽ űļů ßį‹Ķń≤°ņż“≤≤Ľ∂Ō≥ŲŌ÷°£ő“‘ļĻ«Ņ∆‘ŕ1996ńÍ11‘¬°ę1999ńÍ4‘¬Ļ≤ĹÝ––»ňĻ§ųŇĻōĹŕ∑≠–ř ÷ ű35ņż(36ųŇ)£¨ī”÷–∑÷őŲ«įīő ÷ ű ßį‹Ķń‘≠“Ú°£
ŃŔī≤◊ ŃŌ
“Ľ°Ę“Ľį„◊ ŃŌ
1996ńÍ11‘¬°ę1999ńÍ4‘¬£¨ő“‘ļĻ«Ņ∆ĹÝ––»ňĻ§ųŇĻōĹŕ∑≠–ř ÷ ű35ņż(36ųŇ)£¨∆š÷–ń–19ņż(20ųŇ)£¨Ňģ16ņż£ĽńÍŃš40°ę77ňÍ,∆Ĺĺý62.6ňÍ°£ĺŗ«įīő ÷ ű Īľš6łŲ‘¬°ę14ńÍ£¨∆Ĺĺý7.3ńÍ°£«įīő ÷ űįŁņ®»ňĻ§Ļ…Ļ«Õ∑÷√ĽĽ ű17ņż£¨»ęųŇĻōĹŕ÷√ĽĽ ű18ņż(19ųŇ)°£
, http://www.100md.com
∂Ģ°Ę«įīő ÷ ű ßį‹‘≠“Ú
‘ŕÕ¨“Ľ ßį‹≤°ņż÷–£¨ ßį‹Ķń‘≠“ÚÕýÕý≤Ľ÷Ļ“ĽłŲ°£łýĺ›≤°ņżÕ≥ľ∆£¨◊Ó≥£ľŻĶń‘≠“Ú «ľŔŐŚň…∂Į°ĘľŔŐŚ÷‹őßĻ«»‹Ĺ‚£¨Ļ≤24ņżīő(66.6%)£Ľ∆šīőő™»ňĻ§Ļ…Ļ«Õ∑“ż∆ūųŇĺ ń•ňū7ņżīő(19.4%)£Ľ«įīő ÷ űľŔŐŚ÷√»ŽőĽ÷√≤ĽŃľ6ņżīő(16.7%)£Ľ»ňĻ§ųŇĻōĹŕÕ—őĽ3ņżīő(8.3%)£¨įŁņ®ųŇĺ ľŔŐŚĹū ŰĪ≠”ŽĺŘ““Ō©ńŕ≥ńÕ—őĽ2ņżīő£ĽľŔŐŚĻ…Ļ«Īķ∂ŌŃ—2ņżīő(5.6%)£Ľ űļůł–»ĺ3ņżīő(8.3%)°£‘ŕ35ņż÷–£¨”–2ņżųŇĺ ń•ňūļŌ≤ĘľŔŐŚň…∂Į£¨2ņżľŔŐŚĻ…Ļ«Īķ∂ŌŃ—ļŌ≤ĘľŔŐŚň…∂Į£¨3ņżľŔŐŚ÷√»ŽőĽ÷√≤ĽŃľļŌ≤ĘľŔŐŚň…∂Į£¨1ņżľŔŐŚ÷√»ŽőĽ÷√≤ĽŃľļŌ≤Ę»ňĻ§ųŇĻōĹŕÕ—őĽ£¨1ņż űļůł–»ĺļŌ≤ĘľŔŐŚň…∂Į°£
(“Ľ)ľŔŐŚň…∂Į£ļľŔŐŚň…∂Į «»ňĻ§ĻōĹŕ÷√ĽĽ ßį‹Ķń◊Ó≥£ľŻ‘≠“Ú[2]°£»ňĻ§ųŇĻōĹŕ÷√ĽĽ űļůň…∂ĮŅ…ĪŪŌ÷ő™ŃŔī≤ň…∂ĮļÕXŌŖň…∂Į°£ŃŔī≤ň…∂Į÷ų“™÷Ę◊īő™ŐŚőĽłńĪš ĪųŇĻōĹŕ≥ŲŌ÷ŐŘÕī£¨ųŇĻōĹŕĻ¶ń‹ľűÕň°£łýĺ›HarrisľŔŐŚXŌŖň…∂Į∑÷ņŗĪÍ◊ľ[3]£¨»ÁľŔŐŚ≥ŲŌ÷“∆őĽ£¨ľŔŐŚ÷‹őßĻ«ňģńŗ∂ŌŃ—ő™ŅŌ∂®ň…∂Į£ĽľŔŐŚ÷‹őß≥ŲŌ÷Ѩ–Ý>2mmÕłŃŃ«Ýő™ļ‹Ņ…ń‹ň…∂Į£ĽľŔŐŚ÷‹őß≥ŲŌ÷≤ĽŃ¨–ÝÕłŃŃ«Ýő™Ņ…ń‹ň…∂Į°£‘ŕĪĺ◊ť24ņżň…∂Į≤°ņż÷–£¨∂ľ”–ŃŔī≤ň…∂ĮĪŪŌ÷£¨∆š÷–XŌŖ÷§ Ķő™ŅŌ∂®ň…∂Į5ņż£¨ļ‹Ņ…ń‹ň…∂Į7ņż£¨Ņ…ń‹ň…∂Į12ņż°£
, įŔńī“Ĺ“©
ņż1ń–£¨72ňÍ£¨”“»ęųŇĻōĹŕ÷√ĽĽ űļů5ńÍ≥ŲŌ÷ųŇĻōĹŕŐŘÕī°£XŌŖ∆¨ 唓Ļ…Ļ«ľŔŐŚńŕ∑≠Ō¬≥Ń£¨ľŔŐŚ‘∂∂ňĻ«ňģńŗ∂ŌŃ—£¨ųŇĺ ľŔŐŚ÷‹őß”–Ѩ–ÝĶńÕłŃŃ«Ý°£ ÷ ű÷–ľŻĻ…Ļ«ļÕųŇĺ ľŔŐŚ÷‹őß”–īůŃŅĹÁń§–ő≥…£¨ľŔŐŚň…∂Į(Õľ1)°£
(∂Ģ)ųŇĺ ń•ňū£ļ»ňĻ§Ļ…Ļ«Õ∑÷√ĽĽ ű «ņŌńÍĻ…Ļ«ĺĪń“ńŕĻ«’ŘĶń“Ľ÷÷”––ßĶń÷őŃ∆∑Ĺ∑®°£Ķę»ŰĽľ’ŖĽÓ∂ĮŃŅĹŌīůĽÚĪĺ…Ū”–Ļ«÷ Ťň…ĪŪŌ÷£¨ űļů»›“◊≥ŲŌ÷ųŇĺ ń•ňū£¨≤ķ…ķŃŔī≤ŐŘÕī÷Ę◊ī[4]°£Īĺ◊ťĻ≤”–7ņż»ňĻ§Ļ…Ļ«Õ∑÷√ĽĽ űļů≥ŲŌ÷ųŇĺ ń•ňū£¨∆ĹĺýńÍŃš68ňÍ£¨ĺŗ«įīő ÷ ű Īľš3°ę7ńÍ£¨∆Ĺĺý4.6ńÍ°£
ņż2Ňģ£¨65ňÍ£¨“ÚĻ…Ļ«ĺĪń“ńŕĻ«’Ř––»ňĻ§Ļ…Ļ«Õ∑÷√ĽĽ ű°£ űļů5ńÍ≥ŲŌ÷ĻōĹŕŐŘÕī£¨ĽÓ∂Į’Ōį≠£¨–Ť∑ŲĻ’––◊Ŗ°£ ÷ ű÷–ľŻųŇĺ ńŕĪŕń•ňū£¨»›Ľż–‘Ļ«»Īňū(Õľ2)°£
(»ż)ľŔŐŚőĽ÷√≤ĽŃľ£ļ»ňĻ§ųŇĻōĹŕ÷√ĽĽ űĶń≥§∆ŕŃ∆–ß»°ĺŲ”ŕ ÷ ű÷–ľŔŐŚĶń’ż»∑÷√»Ž£¨ľŔŐŚ÷√»ŽőĽ÷√“ž≥£ĽŠ”įŌžųŇĻōĹŕĻ¶ń‹£¨‘Ųľ”ľŔŐŚ”ŽĻ«ĹÁ√śľš”¶Ń¶£¨Ķľ÷¬ľŔŐŚň…∂Į°£»ęųŇĻōĹŕľŔŐŚ÷√»Ž ĪųŇĺ ľŔŐŚ”¶ł©«„40°„°ę45°„£¨«į«„10°„°ę25°„£ĽĻ…Ļ«ľŔŐŚ÷–ŃĘőĽ÷√»Ž£¨«į«„10°„°ę15°„°£◊Ó≥£ľŻĶńľŔŐŚőĽ÷√≤ĽŃľĪŪŌ÷ő™£ļųŇĺ ľŔŐŚőī÷√”ŕ’śųŇĺ ńŕ£¨ł©«„Ĺ«Ļżīů£ĽĻ…Ļ«ľŔŐŚńŕ∑≠őĽĽÚÕ‚∑≠őĽ÷√»Ž£¨«į«„Ĺ«ĻżīůĽÚĻż–°°£
, įŔńī“Ĺ“©
ņż3Ňģ£¨68ňÍ£¨”“≤ŗ»ňĻ§Ļ…Ļ«Õ∑÷√ĽĽ ű°£ űļůĶĪŐž∑ĘŌ÷Ļ…Ļ«ĹŁ∂ňĻ«’Ř£¨ľŔŐŚ‘∂∂ňī”ńŕ≤ŗ∆§÷ ī©≥Ų£¨‘ŔīőĹÝ––ńŕĻŐ∂® ű°£ űļů”“≤ŗųŇĻōĹŕłļ÷ōľī≥ŲŌ÷ŐŘÕī£¨XŌŖ∆¨ ĺľŔŐŚÕ‚∑≠őĽ£¨ľŔŐŚĪķ◊‘ńŕ≤ŗĻ«∆§÷ ī©≥Ų(Õľ3)°£
ņż4ń–£¨40ňÍ£¨Ļ…Ļ«ĺĪĻ«’ŘļůĻ…Ļ«Õ∑»Ī—™–‘ĽĶňņ°£––»ňĻ§Ļ…Ļ«Õ∑÷√ĽĽ ű£¨ űļůŐŘÕī°£XŌŖ∆¨ ĺ»ňĻ§Ļ…Ļ«Õ∑«į«„őĽ÷√»Ž°£ ű÷–≤‚ŃŅľŔŐŚ«į«„45°„(Õľ4)°£
(ňń)ľŔŐŚ∂ŌŃ—£ļňś◊Ň»ňĻ§ĻōĹŕ…Ťľ∆Ķń≤Ľ∂ŌÕÍ…∆ľįľŔŐŚ≤ńŃŌ—ßĶń∑Ę’Ļ£¨’ś’ż”…”ŕľŔŐŚĪĺ…Ū‘≠“Ú‘ž≥…Ķń»ňĻ§ĻōĹŕ÷√ĽĽ ÷ ű ßį‹“—≤Ľ∂ŗľŻ°£‘ŕĪĺ◊ť≤°ņż÷–£¨”–2ņż≥ŲŌ÷ľŔŐŚĻ…Ļ«Īķ∂ŌŃ—£¨∑÷őŲ‘≠“Ú «”…”ŕĻ…Ļ«ľŔŐŚĪĺ…Ū“—≥ŲŌ÷ň…∂Į£¨≥§∆ŕįŕ∂Įļů‘ž≥…∆£ņÕ–‘∂ŌŃ—°£
ņż5ń–£¨67ňÍ£¨◊ů≤ŗ»ęųŇĻōĹŕ÷√ĽĽ űļů7ńÍ°£»Ž‘ļ«į1łŲ‘¬ÕĽ»Ľ≥ŲŌ÷īůÕ»≤ŅŐŘÕī£¨XŌŖ∆¨ ĺľŔŐŚĻ…Ļ«Īķ∂ŌŃ—£¨Ļ…Ļ«ľŔŐŚĹŁ∂ňńŕ∑≠£¨Ļ«ňģńŗ÷‹őß”–ÕłŃŃ«Ý–ő≥…°£ ÷ ű÷–ľŻųŇĺ «į°Ęļů÷ýÕÍ’Ż£¨ńŕ≤ŗĪŕ»›Ľż–‘Ļ«»Īňū£¨Ļ…Ļ«ľŔŐŚĹŁ∂ňň…∂Į£¨‘∂∂ňľŔŐŚĪķ∂ŌŃ—(Õľ5)°£
, http://www.100md.com
(őŚ)Õ—őĽ£ļ»ňĻ§ųŇĻōĹŕ÷√ĽĽ űļůÕ—őĽĶń‘≠“Úļ‹∂ŗ[5]°£≥£ľŻĶń‘≠“Ú”–£ļ(1)ľŔŐŚőĽ÷√≤ĽŃľ£¨≥£ľŻ”ŕųŇĺ ľŔŐŚ÷√»Ž Ī«į«„Ĺ«ĻżīůĽÚĻż–°£¨‘ŕĪĺ◊ť”–1ņż“ÚľŔŐŚ«į«„Ĺ«Ļżīů“ż∆ū‘Á∆ŕ«įÕ—őĽ°£(2)Ļ…Ļ«≤ŗĻż∂»ĹōĻ«‘ž≥…ľŔŐŚőĽ÷√ŐęĶÕĽÚÕ‚’ĻѶĪŘĻż∂Ő£¨ĻōĹŕ÷‹őßľ°»‚ň…≥ŕ°£(3)ĻōĹŕ÷‹őßľ°»‚(»ÁÕ‚–żľ°°ĘÕ‚’Ļľ°Ķ»)ѶŃŅ≤Ľ◊„£¨Ņ…ľŻ”ŕ∂ŗīőųŇĻōĹŕ ÷ űļůľ°»‚Ķń∆∆ĽĶ£¨ĽÚņŌńÍĽľ’ŖĪĺ…Ūľ°»‚ѶŃŅĶńľűÕň°£(4)ľŔŐŚ‘≠“Ú,»ÁľŔŐŚĪŖ‘Ķń•ňū“ż∆ūĶńľŔŐŚįŽÕ—őĽ°£Īĺ◊ť”–2ņżųŇĺ ľŔŐŚĹū ŰĶ◊≥ń”ŽĺŘ““Ō©ńŕ≥ńÕ—őĽ£¨∑÷őŲ‘≠“Úő™ųŇĺ ľŔŐŚĹū ŰĶ◊≥ń”–ňńłŲŅ®Ņŕ”ŽĺŘ““Ō©ńŕ≥ń“ßļŌĻŐ∂®£¨∆š÷–»őļő“ĽłŲŅ®Ņŕőī”Žńŕ≥ń“ßļŌĽÚ ÷ ű≤Ŕ◊ų≤ĽĶĪňūĽĶŅ®Ņŕ∂ľĽŠ‘ž≥…ųŇĺ ľŔŐŚĹū ŰĶ◊≥ń”ŽĺŘ““Ō©ńŕ≥ńÕ—őĽ°£
ņż6Ňģ£¨54ňÍ£¨ųŇĺ ∑Ę”ż≤ĽŃľľŐ∑ĘĻ«–‘ĻōĹŕ—◊°£––»ęųŇĻōĹŕ÷√ĽĽ ű£¨ ű÷–“ÚųŇĺ Ļż–°÷√»Ž44mmĶńųŇĺ ľŔŐŚ£¨22mmĶńĻ…Ļ«ľŔŐŚ°£ űļů10d“ÚįŠ∂Į…„∆¨∑Ę…ķľŔŐŚ«įÕ—őĽ£¨¬ť◊ŪŌ¬Ī’ļŌłīőĽ°£4÷‹ļů‘Ŕīő«įÕ—őĽ£¨‘Ŕīő ÷ űľŻųŇĺ ļÕĻ…Ļ«ľŔŐŚ∂ľĻż∂»«į«„÷√»Ž°£
ņż7ń–£¨62ňÍ£¨◊ů≤ŗ»ęųŇĻōĹŕ÷√ĽĽ űļů4ńÍ°£”…◊ÝőĽ∆ūŃĘ ĪÕĽ»Ľ≥ŲŌ÷◊ů≤ŗųŇĻōĹŕĺÁŃ“ŐŘÕī£¨XŌŖľž≤ť∑ĘŌ÷ųŇĺ ľŔŐŚĹū ŰĪ≠”ŽĺŘ““Ō©ńŕ≥ńÕ—őĽ°£ ű÷–ľŻųŇĻōĹŕ÷‹őß”–īůŃŅļ¨”–ń•ňūĹū ŰŅŇŃ£Ķń»‚—Ņ÷◊£¨ųŇĺ ĺŘ““Ō©ńŕ≥ńÕ—őĽ≤ĘňťŃ—£¨ųŇĺ Ĺū ŰľŔŐŚ”ŽĻ…Ļ«ľŔŐŚ÷ĪŔŔī•£¨ń•ňūŅŇŃ£“ż∆ūųŇĺ ”ŽĻ…Ļ«ĹŁ∂ňĻ«»‹Ĺ‚(Õľ6)°£
, įŔńī“Ĺ“©
(Ńý)ł–»ĺ£ļ‘ŕŌ÷īķ»ňĻ§ĻōĹŕ÷√ĽĽ ÷ ű÷–£¨ł–»ĺĶń∑Ę…ķ¬ “—ĹĶĶĹ1%“‘Ō¬[6]£¨Ķę”…”ŕ√ŅńÍĹÝ––Ķń»ňĻ§ĻōĹŕ÷√ĽĽ ÷ űĶń żńŅŇ”īů£¨Ļ ł–»ĺĶń≤°ņż ż“≤ ģ∑÷Ņ…ĻŘ°£»ňĻ§ĻōĹŕ÷√ĽĽ űļů£¨őř¬Ř «ľĪ–‘°Ę—«ľĪ–‘ĽÚ¬ż–‘ł–»ĺ£¨∂ľĽŠ≤ķ…ķ—Ō÷ōļůĻŻ£¨◊Ó÷’Ķľ÷¬ľŔŐŚň…∂Į ßį‹[7]°£‘ŕĪĺ◊ť3ņżł–»ĺ≤°ņż÷–£¨1ņżő™ľĪ–‘ł–»ĺ£¨2ņżő™—«ľĪ–‘ł–»ĺ°£∑÷őŲ‘≠“Ú£¨1ņżľĪ–‘ł–»ĺĶń≤°ņż”Ž«Ņ÷Ī–‘ľĻ÷ý—◊≥§∆ŕ Ļ”√√‚“Ŗ“÷÷∆ľŃ”–Ļō£¨ŃŪ2ņż—«ľĪ–‘ł–»ĺ≤°ņżŅ…ń‹”Ž ÷ ű≤Ŕ◊ųļÕ űļůī¶ņŪ≤ĽĶĪ”–Ļō°£
Ő÷¬Ř
»ňĻ§ųŇĻōĹŕ÷√ĽĽ ű◊ųő™“Ľ÷÷≥… žĶń ÷ ű∑Ĺ∑®£¨‘ŕųŇĻōĹŕ÷ōĹ®÷–Ķ√ĶĹĻ„∑ļ”¶”√°£‘ŕ’∆ő’ ĶĪĶń ÷ ű÷ł’ų£¨—°‘ŮļŌ ĶńľŔŐŚ£¨’ż»∑Ķń ÷ ű≤Ŕ◊ų«ťŅŲŌ¬£¨Ņ…ĽŮĶ√≥§∆ŕŅ…ŅŅĶńŃ∆–ß°£»ňĻ§ųŇĻōĹŕ÷√ĽĽ ÷ ű‘Á∆ŕ ßį‹ÕýÕý”Ž∂ŗ÷÷“Úňō”–Ļō£¨Õ®Ļż∂‘Īĺ◊ť ßį‹≤°ņżĶń∑÷őŲ£¨ő“√«ī”÷–◊‹ĹŠĺ≠—ť“‘ŐŠłŖ ÷ űŃ∆–ß°£
“Ľ°Ę ÷ ű÷ł’ų
, įŔńī“Ĺ“©
ňś◊Ň»ňĻ§ųŇĻōĹŕ÷√ĽĽľľ űĶń÷ūĹ•∆’ľįļÕŐŠłŖ£¨»ňĻ§ųŇĻōĹŕ÷√ĽĽĶń ÷ ű÷ł’ų“≤ĪĽ∑ŇŅŪ£¨”»∆š‘ŕńÍŃš∑Ĺ√ś°£ňš»ĽńÍŃšĹŌ«Š≤Ľ‘Ŕ «»ňĻ§ĻōĹŕ÷√ĽĽ ÷ űĶńĹŻľ…÷§£¨Ķ꼾’ŖĶńńÍŃš»‘”¶ «Īō–ŽŅľ¬«Ķńő Ő‚°£‘ŕĪĺ◊ť ßį‹Ķń≤°ņż÷–£¨ĺÕ”–4ņżĻ…Ļ«ĺĪń“ńŕĻ«’ŘĽľ’Ŗ£¨≥űīő ÷ űĶńńÍŃš–°”ŕ50ňÍ£¨ űļů≥ŲŌ÷ųŇĺ ń•ňūļÕľŔŐŚň…∂Į£¨ī” ű«įXŌŖ∆¨∑÷őŲ£¨ĶĪ ĪĻ…Ļ«ĺĪń“ńŕĻ«’ŘÕͻꔖŐűľĢĹÝ––ńŕĻŐ∂® ÷ ű∂Ý∑«»ňĻ§ĻōĹŕ÷√ĽĽ ű°£∂‘ńÍ«ŠĽľ’ŖņīňĶ£¨”…”ŕ∆šĪĺ…ŪĻōĹŕĽÓ∂ĮŃŅīů£¨∂‘ĻōĹŕĶńĻ¶ń‹“™«ůĹŌłŖ£¨«“Īō–ŽŅľ¬«“ĽĶ©ļů∆ŕľŔŐŚ ßį‹–Ť‘ŔīőĽÚ∂ŗīő ÷ űĶńő Ő‚°£“Úīň∂‘”ŕńÍ«ŠĽľ’Ŗ£¨HalleyĶ»[8]ŐŠ≥ŲļŌ Ķń ÷ ű»ň—°£¨”¶ «ń«–©ľī ĻľŔŐŚ÷√ĽĽ űļů ßį‹––ĻōĹŕ«–≥ż ű£¨∆š≤–ŃŰĶńųŇĻōĹŕĻ¶ń‹“≤≤ĽĪ»÷√ĽĽ ű«į≤ÓĶńĽľ’Ŗ£¨”…īňŅ…ľŻ∂‘ńÍ«ŠĽľ’Ŗ ÷ ű÷ł’ųĶń’∆ő’”¶∑«≥£—ŌłŮ°£∂‘”ŕńÍ«ŠĽľ’ŖĶńųŇĻōĹŕ≤°Īš£¨»ňĻ§ĻōĹŕ÷√ĽĽ ű≤Ę∑« « ◊—°Ķń÷őŃ∆∑Ĺįł£¨ĹŲ ”√”ŕųŇĻōĹŕ—Ō÷ō≤°ňū∂Ý“ż∆ūĶńĻōĹŕŐŘÕīļÕĻ¶ń‹’Ōį≠ĺ≠»őļő∑« ÷ ű÷őŃ∆ĽÚĻ…Ļ«°ĘĻ«ŇŤĹōĻ« ű÷őŃ∆∂ľőř–ßĶńĽľ’Ŗ°£ĹŌő™ļŌ ĶńĽľ’Ŗ”¶ «ňę≤ŗųŇĻōĹŕ≤°Īš°ĘĽÓ∂Į ‹Ōř°Ę»’≥£…ķĽÓ“‘◊Ýő™÷ų°ĘŐŚ÷ōĹŌ«Š’Ŗ[9]°£ĹŌīůĽÓ∂ĮŃŅ°ĘŐŚ÷ōĻż÷ō°ĘĻż”ŕńÍ«ŠĶńĽľ’Ŗ£¨≤Ę∑« «»ňĻ§ĻōĹŕ÷√ĽĽ űĶńļŌ ÷ł’ų£¨∂‘…Ŕ żĽľ’ŖłŁ ļŌ––ųŇĻōĹŕ»ŕļŌ ű°£
, http://www.100md.com
∂Ģ°Ę ÷ ű∑Ĺ ĹļÕľŔŐŚ—°‘Ů
∂‘ņŌńÍĻ…Ļ«ĺĪń“ńŕĻ«’ŘĽľ’Ŗ£¨»ňĻ§Ļ…Ļ«Õ∑÷√ĽĽ űĺŖ”–īī…ň–°°Ę≤Ŕ◊ųľÚĶ•°Ę űļůŅ…‘Á∆ŕĽÓ∂ĮĶ»”ŇĶ„£¨Ķę»ĪĶ„ «ļů∆ŕĺŖ”–ĹŌłŖĶńųŇĺ ń•ňū¬ ļÕĻ…Ļ«Õ∑ľŔŐŚň…∂Į¬ £¨”–Ī®ĶņųŇĺ ń•ňūĶń∑Ę…ķ¬ īÔ4%°ę26%£¨Ļ…Ļ«Õ∑ľŔŐŚň…∂Į¬ 3%°ę37%[4]°£‘ŕĪĺ◊ť÷–£¨»ňĻ§Ļ…Ļ«Õ∑÷√ĽĽĽľ’ŖĹŌ‘Á≥ŲŌ÷ųŇĻōĹŕŐŘÕīĶ»Ļ¶ń‹’Ōį≠£¨17ņż≥űīő»ňĻ§Ļ…Ļ«Õ∑÷√ĽĽ űĺŗ∑≠–ř ÷ ű∆Ĺĺý3.8ńÍ£¨19ņż≥űīő»ęųŇĻōĹŕ÷√ĽĽ űĺŗ∑≠–ř ÷ ű∆Ĺĺý7.4ńÍ°£GebhardĶ»[10]Ī»ĹŌ»ňĻ§Ļ…Ļ«Õ∑÷√ĽĽ űļÕ»ęųŇĻōĹŕ÷√ĽĽ űļů56łŲ‘¬Ń∆–ߣ¨∑ĘŌ÷»ęųŇĻōĹŕ÷√ĽĽ ű‘ŕųŇĻōĹŕŐŘÕī°ĘĽÓ∂Į°ĘĻ¶ń‹Ķ»∆ņ∑÷ĺý”Ň”ŕ»ňĻ§Ļ…Ļ«Õ∑÷√ĽĽ ű£¨»ęųŇĻōĹŕ÷√ĽĽ űĶń∑≠–ř¬ 2.2%£¨Ļ«ňģńŗ»ňĻ§Ļ…Ļ«Õ∑÷√ĽĽ űĶń∑≠–ř¬ 7.9%£¨∑«Ļ«ňģńŗ»ňĻ§Ļ…Ļ«Õ∑÷√ĽĽ űĶń∑≠–ř¬ 13%°£“ÚīňńŅ«į»Ōő™£¨∂‘”ŕĻ…Ļ«ĺĪń“ńŕĻ«’Ř£¨»ňĻ§Ļ…Ļ«Õ∑÷√ĽĽ ű ļŌ”ŕņŌńÍ°ĘĽÓ∂ĮŃŅ–°°ĘĽýĪĺŌř”ŕ “ńŕĽÓ∂ĮĶńĽľ’Ŗ£¨∂Ý»ęųŇĻōĹŕ÷√ĽĽ ű ļŌ”ŕųŇĻōĹŕĪĺ…Ū“—”–Ļ«–‘ĻōĹŕ—◊≤°ĪšĽÚĻ«÷ Ťň…°Ę…ŪŐŚŐűľĢļ√°ĘĽÓ∂ĮŃŅīůĶńĽľ’Ŗ°£
, http://www.100md.com
»ňĻ§ĻōĹŕ÷√ĽĽĶń≥§∆ŕŃ∆–ß”Ž∂‘÷√»ŽĶńľŔŐŚĶń’ż»∑—°‘Ů”–Ļō°£‘ŕľŔŐŚ—°‘Ů÷–£¨◊ÓÕĽ≥ŲĶńő Ő‚ĪŪŌ÷‘ŕĻ«ňģńŗĻŐ∂®ľŔŐŚ”Ž…ķőÔ—ßĻŐ∂®ľŔŐŚĶń—°‘Ů…Ō°£60ńÍīķ≥ű£¨Charnley≤…”√Ļ«ňģńŗĻŐ∂®ľľ ű£¨ Ļ»ęųŇĻōĹŕ÷√ĽĽ ű»°Ķ√ľęīů≥…Ļ¶°£ňś◊Ň ĪľšĶńÕ∆“∆£¨Ļ«ňģńŗĻŐ∂® ßį‹‘ž≥…ľŔŐŚň…∂ĮĶń≤°ņż‘Ĺņī‘Ĺ≥£ľŻ£¨»ň√«Ņ™ ľŐĹŐ÷…ķőÔ—ßĻŐ∂®ľľ ű£¨Ō£ÕŻ“‘Ļ«≥§»ŽľŔŐŚĪŪ√śņīīÔĶĹľŔŐŚĻŐ∂®ĶńńŅĶń°£≥§∆ŕňś∑√ĹŠĻŻŌ‘ ĺ£¨ĺ°Ļ‹≤…”√ŃňŌ÷īķĻ«ňģńŗľľ ű£¨ųŇĺ ľŔŐŚĶń‘∂∆ŕň…∂Į¬ ≤Ę√Ľ”–√ųŌ‘Ō¬ĹĶ£¨ųŇĺ ľŔŐŚň…∂Į≥…ő™Ļ«ňģńŗľŔŐŚ ßį‹Ķń÷ų“™‘≠“Ú°£SchulteĶ»[11]Ī®łś322ņżųŇĺ Ļ«ňģńŗľŔŐŚ÷√ĽĽ£¨ňś∑√14ńÍň…∂Į¬ ő™13%£¨98ņżňś∑√20ńÍň…∂Į¬ ő™22%°£”ŽųŇĺ Ļ«ňģńŗľŔŐŚŌŗĪ»£¨TompkinsĶ»[12]Ī®łś173ņżHGP-1…ķőÔ—ßĻŐ∂®ųŇĺ ľŔŐŚňś∑√7°ę10ńÍ£¨ľŔŐŚ÷‹őßĻ«»‹Ĺ‚Ķń∑Ę…ķ¬ ő™4%°£ňś◊ŇŌ÷īķĻ«ňģńŗľľ űĶńŅ™’Ļ£¨Ļ…Ļ«ľŔŐŚĶń≥§∆ŕŃ∆–ßŌ‘÷ÝŐŠłŖ£¨MulroyĶ»[13]Ī®łś105ņż≤…”√Ķŕ∂ĢīķĻ«ňģńŗľľ űĻŐ∂®ĶńĻ…Ļ«ľŔŐŚ£¨ňś∑√12ńÍň…∂Į¬ ĹŲő™1.9%£¨”ŽĻ«ňģńŗĻŐ∂®ľľ űŌŗĪ»£¨…ķőÔ—ßĻŐ∂®Ļ…Ļ«ľŔŐŚ÷‹őß∑Ę…ķĶńĻ«»‹Ĺ‚łŁ‘Á°ĘłŁ≥£ľŻ°ĘłŁĻ„∑ļ[14]°£“ÚīňńŅ«į“Ľį„ĻŘĶ„»Ōő™£¨‘ŕųŇĺ ≤ŗ…ķőÔ—ßĻŐ∂®Ķń≥§∆ŕŃ∆–ߔҔŕĻ«ňģńŗĻŐ∂®£¨∂Ý‘ŕĻ…Ļ«≤ŗĻ«ňģńŗĻŐ∂®“™”Ň”ŕ…ķőÔ—ßĻŐ∂®°£Ō÷‘ŕ”÷”–≤…”√ĽžļŌ–ÕľŔŐŚ÷√»ŽĶń∑Ĺ∑®£¨ľī∂‘ųŇĺ ≤ŗľŔŐŚ≤…”√…ķőÔ—ßĻŐ∂®£¨∂Ý∂‘Ļ…Ļ«ľŔŐŚ≤…”√Ļ«ňģńŗĻŐ∂®[15]°£






, http://www.100md.com
Õľ1ń–£¨72ňÍ£¨”“»ęųŇĻōĹŕ÷√ĽĽ űļů5ńÍ°£”“Ļ…Ļ«ľŔŐŚńŕ∑≠Ō¬≥Ń£¨ľŔŐŚ‘∂∂ňĻ«ňģńŗ∂ŌŃ—£¨ųŇĺ ľŔŐŚ÷‹őß”–Ѩ–ÝĶńÕłŃŃ«ÝÕľ2Ňģ£¨65ňÍ£¨»ňĻ§Ļ…Ļ«Õ∑÷√ĽĽ űļů5ńÍ°£ųŇĺ ńŕĪŕń•ňū£¨»›Ľż–‘Ļ«»ĪňūÕľ3Ňģ£¨68ňÍ£¨”“≤ŗ»ňĻ§Ļ…Ļ«Õ∑÷√ĽĽ ű°£ľŔŐŚÕ‚∑≠őĽ£¨ľŔŐŚĪķ◊‘ńŕ≤ŗĻ«∆§÷ ī©≥ŲÕľ4ń–£¨40ňÍ£¨Ļ…Ļ«ĺĪĻ«’ŘļůĻ…Ļ«Õ∑»Ī—™–‘ĽĶňņ°£––»ňĻ§Ļ…Ļ«Õ∑÷√ĽĽ ű£¨»ňĻ§Ļ…Ļ«Õ∑Ļż∂»«į«„őĽ÷√»ŽÕľ5ń–£¨67ňÍ£¨◊ů≤ŗ»ęųŇĻōĹŕ÷√ĽĽ űļů7ńÍ°£ľŔŐŚĻ…Ļ«Īķ∂ŌŃ—£¨Ļ…Ļ«ľŔŐŚĹŁ∂ňńŕ∑≠£¨Ļ«ňģńŗ÷‹őßÕłŃŃ«Ý–ő≥…Õľ6ń–£¨62ňÍ£¨◊ů≤ŗ»ęųŇĻōĹŕ÷√ĽĽ űļů4ńÍ°£ųŇĺ ľŔŐŚĹū ŰĪ≠”ŽĺŘ““Ō©ńŕ≥ńÕ—őĽ£¨ųŇĺ Ĺū ŰľŔŐŚ”ŽĻ…Ļ«ľŔŐŚ÷ĪŔŔī•
»ż°Ę ÷ űľľ ű
‘ŕ»ňĻ§ĻōĹŕ÷√ĽĽ ű÷–£¨‘Á∆ŕĶń ÷ ű ßį‹ÕýÕý”Ž ÷ ű≤Ŕ◊ųľľ ű”–Ļō°£‘ŕĪĺ◊ť35ņżųŇĻōĹŕ÷√ĽĽ ÷ ű÷–£¨”–9ņż≥ŲŌ÷ĹŌ√ųŌ‘Ķń ÷ ű≤Ŕ◊ų≤ĽĶĪ°£∆š÷–1ņż“ÚĻ…Ļ«ĺŗĹōĻ«Ļż∂ŗ‘ž≥…ľŔŐŚ‘Á∆ŕň…∂ĮŌ¬≥Ń£Ľ6ņżľŔŐŚőĽ÷√≤ĽŃľ£¨∆š÷–3ņż űļůłļ÷ōľī≥ŲŌ÷√ųŌ‘ŐŘÕī£¨1ņżųŇĺ ļÕĻ…Ļ«ľŔŐŚĻż∂»«į«„‘ž≥… űļůÕ—őĽ£Ľ2ņż“ÚĻ«ňģńŗĻŗ◊Ę≤ĽŃľĶľ÷¬ň…∂Į°£‘ŕųŇĻōĹŕľŔŐŚ÷√ĽĽ ű÷–£¨őř¬Ř≤…”√…ķőÔ—ßĻŐ∂®ĽĻ «Ļ«ňģńŗĻŐ∂®£¨’ż»∑Ķń ÷ ű≤Ŕ◊ųľľ űļÕľŔŐŚőĽ÷√Ķń—°‘Ů «≥…Ļ¶ĶńĻōľŁ°£‘ŕųŇĺ ≤ŗ£¨ ű÷–”¶ ◊Ō»»∑∂®’śųŇĺ ĶńőĽ÷√£¨”»∆š‘ŕųŇĻōĹŕ∑Ę”ż≤ĽŃľ°ĘĻ«ĻōĹŕ—◊ļů∆ŕ£¨īůŃŅĻ«◊ł‘Ų…ķ—ŕł«ŃňųŇĺ Ķ◊ĶńőĽ÷√£¨ ĻųŇĺ ľŔŐŚ÷√»Ž Ī«Ú÷––ńÕ‚“∆£¨‘Ųľ”ŃňųŇĺ ”¶Ń¶°£“Úīňő“√«‘ŕ––ųŇĺ ÷ ű Ī£¨ ◊Ō»–Ť∂‘XŌŖ∆¨ĹÝ––≤‚ŃŅ£¨ŃňĹ‚ųŇĺ Ķ◊Ļ«◊łĶńļŮ∂»£¨‘ŕ ÷ ű÷–Ī©¬∂ųŇĺ ļů£¨Ō»”√ųŇĺ ‘š‘š»•Ķ◊≤ŅĻ«◊ł£¨÷ĪĶŬ—‘≤ő—÷¨∑ĺ◊ť÷ĮŌ‘¬∂ļů£¨‘Ŕ”√ųŇĺ ń•“ņīőņ©īů£¨“‘Ī£÷§ųŇĺ ľŔŐŚ÷√»ŽĶń÷––ńĽĮ°£‘ŕĻ…Ļ«≤ŗ£¨≥£ľŻĶńīŪőůįŁņ®ľŔŐŚńŕ∑≠÷√»ŽļÕ«į«„Ĺ«ĻżīůĽÚĻż–°°£”»∆š «ųŇĻōĹŕ∑Ę”ż≤ĽŃľ≤°ņż£¨Īĺ…Ūīś‘ŕĻ…Ļ«ĹŁ∂ňĹ‚∆ ĹŠĻĻłńĪš£¨Ļ…Ļ«ĺĪÕýÕýĻż∂»«į«„£¨“Úīň£¨‘ŕľŔŐŚ÷√»Ž Ī≤Ľń‹“‘Ļ…Ļ«ĺĪĶń÷ŠŌŖőĽ÷√◊ųő™Ň–∂®ĪÍ÷ĺ£¨∂Ý”¶“‘–°◊™◊”ĽÚŌ¬÷ęĶńŐŚőĽņī∂®őĽ°£ ÷ ű÷–Ľľ≤ŗŌ•ĻōĹŕ«Ł«ķ90°„£¨–°Õ»”ŽĶō√śīĻ÷Ī£¨Ņō÷∆Ļ…Ļ«ľŔŐŚ”Žňģ∆Ĺ√ś«į«„10°„°ę15°„÷√»Ž°£‘ŕ÷√»ŽĻż≥Ő÷–ľŔŐŚĪķ”¶ĺ°ŃŅŅŅĹŁīů◊™◊”£¨∑ņ÷ĻľŔŐŚńŕ∑≠°£»ęųŇĻōĹŕ∑≠–ř űĶń ÷ űń—∂»łŁīů°Ęľľ ű“™«ůłŁłŖ£¨‘ŕ ÷ ű«į–Ť“™∂‘«įīő ÷ űļůĶńųŇĻōĹŕĹÝ––»ę√ś∑÷őŲ∆ņľŘ£¨”»∆š‘ŕųŇĺ ļÕĻ…Ļ«īś‘ŕĻ«»Īňū Ī£¨–Ť“™ŃňĹ‚Ļ«»ĪňūĶńņŗ–ÕļÕ∑∂őß°£‘ŕ ÷ ű÷–”¶≥š∑÷Ī©¬∂ųŇĻōĹŕ£¨«–≥ż«įīő ÷ ű‘ž≥…ĶńĻōĹŕ÷‹őßŮ£ļŘ£¨Īō“™ ĪĹÝ––īů◊™◊”ĹōĻ« ű°£∂‘”ŕųŇĺ ļÕĻ…Ļ«Ļ«»Īňū£¨‘ŕ ÷ ű÷–”¶ ◊Ō»ĹÝ––Ļ«–‘÷ōĹ®£¨—°”√≤ĽÕ¨Ķń÷≤Ļ«≤ńŃŌĽ÷łī∆šĹ‚∆ ĹŠĻĻ£¨≤Ęłýĺ›ĺŖŐŚ«ťŅŲ—°‘ŮļŌ Ķń…ķőÔ—ßĻŐ∂®ľŔŐŚĽÚĻ«ňģńŗľŔŐŚ£¨“‘īÔĶĹľŔŐŚĶńľī Īő»∂®°£
, įŔńī“Ĺ“©
Ļ«ňģńŗľľ ű“≤ «”įŌžĻ«ňģńŗľŔŐŚ‘∂∆ŕŃ∆–ßĶń÷ō“™“Úňō°£‘ŕĪĺ◊ť≤°ņż÷–”–2ņż“ÚĻ«ňģńŗľľ ű≤ĽŃľ£¨ľŔŐŚ÷‹őß≥ŲŌ÷Ļ«ňģńŗŅ’Ō∂‘ž≥…ļů∆ŕň…∂Į°£≤…”√Ķŕ“ĽīķĻ«ňģńŗľľ ű£¨KavanaghĶ»[16]Ī®łś333ņż≤…”√CharnleyľŔŐŚ÷√ĽĽňś∑√20ńÍĶńň…∂Į¬ ő™6%°£≤…”√Ķŕ∂ĢīķĻ«ňģńŗľľ ű£¨MulroyĶ»[13]Ī®łś105ņż£¨ňś∑√10°ę12.7ńÍ£¨ň…∂Į¬ ő™1.9%°£∂‘”ŕĶ໿īķĻ«ňģńŗľľ űĶń≥§∆ŕĪ®ĶņĽĻ≤Ľ∂ŗ£¨OishiĶ»[17]Ī®łś100ņż£¨ňś∑√6°ę8ńÍ£¨ň…∂Į¬ ő™1%°£ńŅ«įő“√«‘ŕĻ«ňģńŗľŔŐŚ÷√»Ž Ī∂ŗ≤…”√Ķ໿īķĻ«ňģńŗľľ ű£¨∂‘Ļ…Ļ«ňŤ«ĽĪŕ¬Ų≥Śľ”—Ļ≥ŚŌī£¨Ļ«ňģńŗ◊Ę»Ž«įňŤ«Ľ…ī≤ľŐÓ»Ż£¨Ī£≥÷ł…‘Ô£¨Ļ«ňģńŗĹŃįŤ’śŅ’ņŽ–ń£¨◊Ę»ŽļůňŤ«ĽĹŁ∂ňľ”—Ļ£ĽīňÕ‚ľŔŐŚĪķĪł”–÷–÷√◊į÷√£¨Ī£≥÷÷–ŃĘőĽ÷√»Ž£¨ ĻľŔŐŚ÷‹őß”–ļŮ∂»ĺý‘»ĶńĻ«ňģńŗ≤„°£
≤ő Ņľ őń Ō◊
1£¨Charnley J. The long-term results of low-friction arthroplasty of the hip performed as a primary intervention-1972. Clin Orthop, 1995, (319):4-15.
, įŔńī“Ĺ“©
2£¨Malchau H, Herberts P, Ahnfelt L. Prognosis of total hip replacement in Sweden:follow-up of 92 675 operations performed 1978-1990. Acta Orthop Scand, 1993, 64:497-506.
3£¨Harris WH, McGann WA. Loosening of the femoral componement after use of the medullary-plug cementing technique: follow-up note with a minimum five-year follow-up. J Bone Joint Surg(Am), 1986, 68: 1064-1066.
4£¨Lausten GS, Vedel P, Nielsen PM. Fractures of the femoral neck treated with a bipolar endoprosthesis. Clin Orthop, 1987, (218):63-67.
, įŔńī“Ĺ“©
5£¨Turner RS. Postoperative total hip prosthetic femoral head dislocations: incidence, etiologic factors, and management. Clin Orthop, 1994, (301):196-204.
6£¨Spangehl MJ, Younger AS, Masri BA, et al. Diagnosis of infection following total hip arthroplasty. J Bone Joint Surg(Am), 1997, 79:1578-1588.
7£¨Garvin KL, Hanssen AD. Infection after total hip arthroplasty:past, present, and future. J Bone Joint Surg(Am), 1995, 77:1576-1588.
, įŔńī“Ĺ“©
8£¨Halley DK, Charnley J. Results of low friction arthroplasty in patients thirty years of age or younger. Clin Orthop, 1975, (112):180-191.
9£¨Collis DK. Long-term(twelve to eighteen-year) follow-up of cemented total hip replacements in patients who were less than fifty years old: a follow-up note. J Bone Joint Surg(Am), 1991, 73:593-597.
10£¨Gebhard JS, Amstutz HC, Zinar DM, et al. A comparison of total hip arthroplasty and hemiarthroplasty for treatment of acute fracture of the femoral neck. Clin Orthop, 1992, (282):123-131.
, įŔńī“Ĺ“©
11£¨Schulte KR, Callaghan JJ, Kelley SS, et al. The outcome of Charnley total hip arthroplasty with cement after a minimum twenty-year follow-up:the results of one surgeon. J Bone Joint Surg(Am), 1993, 75:961-975.
12£¨Tompkins GS, Jacobs JJ, Kull LR, et al. Primary total hip arthroplasty with a porous-coated acetabular component:seven-to-ten-year results. J Bone Joint Surg(Am), 1997, 79: 169-176.
13£¨Mulroy RD Jr, Harris WH. The effect of improved cementing technique on component loosening in total hip replacement: an 11-year radiographic review. J Bone Joint Surg(Br),1990,72:757-760.
, http://www.100md.com
14£¨Havelin LI, Espehaug B, Vollset SE, et al. Early aseptic loosening of uncemented femoral components in primary total hip replacement: a review based on the Norwegian Arthroplasty Register. J Bone Joint Surg(Br), 1995, 77:11-17.
15£¨Clohisy JC, Harris WH. Primary hybrid total hip replacement, performed with insertion of the acetabular component without cement and a precoat femoral component with cement: an average ten-year follow-up study. J Bone Joint Surg(Am), 1999, 81:247-255.
, įŔńī“Ĺ“©
16£¨Kavanagh BF, Wallrichs S, Dewitz M, et al. Charnley low-friction arthroplasty of the hip: twenty-year results with cement. J Arthroplasty, 1994, 9:229-234.
Oishi CS, Walker RH, Colwell CW Jr. The femoral component in total hip arthroplasty: six to eight-year follow-up of 100 consecutive patients after use of the third-generation cementing technique. J Bone Joint Surg(Am), 1994, 76:1130-1136.
( ’łŚ»’∆ŕ:2000-01-26), įŔńī“Ĺ“©