中枢性原始神经外胚层肿瘤的临床病理分析
作者:张庆慧 苏晓萍 梁思泰 孙鸿钺 李红 谭燕泉
单位:
关键词:脑肿瘤;病理学;临床;免疫组织化学
New Page 1 【摘要】 目的 探讨小脑髓母细胞瘤(MB)和大脑原发性小细胞肿瘤的组织起源,形态特征及生物学行为的异同。方法 采用组织病理学和免疫组织化学方法对210例MB和9例大脑原发性小细胞肿瘤的组织形态特征和标志物表达进行比较研究。结果 组织形态学观察显示两者均可向神经元和神经胶质分化。免疫组化标记显示63.2%(67/106例)的MB和5/8例的大脑原发性小细胞肿瘤可同时表达神经元标志物――突触素(Syn)和神经胶质标志物――胶质纤维酸性蛋白(GFAP)。随访结果显示两者均为高度恶性肿瘤,1年生存率分别为34.63%和25.65%,统计分析表明肿瘤有灶状坏死、增殖细胞核抗原标记指数高及术后未进行放疗者预后差(P<0.001,P<0.05,P=0.0001)。结论 小脑MB和大脑原发性小细胞肿瘤的形态特征、标志物表达及生物学行为相同,同意将这类肿瘤归类于原始神经外胚层肿瘤。
, http://www.100md.com
A clinicopathological analysis of primitive neuroectodermal tumors of the CNS Zhang Qinghui, Su Xiao-ping, Liang Sitai, et al. Department of Pathology, the Affiliated Hospital, Shandong Medical University, Jinan 250012
【Abstract】 Objective To investigate the difference between cerebellar medulloblastoma (MB) and primary cerebral small cell tumor in histogenesis, morphologic features and biological behavior. Methods 210 cases of MB and 9 cases of small cell tumor of cerebrum were observed with histologic and immunohistochemical techniques. Results Both tumors were composed of primitive cells with focal evidence of glial and/or neuronal differentiation. In 63.2% of MB and five-eighths of small cell tumor of cerebrum coexpressed GFAP and Syn. Both types of tumors were highly malignant. The overall 1 year survival rates were 34.63% and 25.65% respectively. The survival rate was lower for patients with high proliferative index, with necrosis or without receiving radiation therapy. Conclusion MB is similar to other small cell tumors of CNS in morphological features, specific marker expression and biological behavior. These tumors can be classified as primitive neuro-ectodermal tumors (PNET).
, 百拇医药
【Key words】 Brain neoplasms Pathology, Clinical Immunohistochemistry
1973年Hart和Earle首先将一组发生于儿童大脑的未分化小细胞肿瘤命名为原始神经外胚层肿瘤(primitive neuroectodermal tumors,PNETs)[1]。1985年Rorke等将此观点引入WHO儿童脑肿瘤修改意见中,将包括小脑髓母细胞瘤(medulloblastoma,MB)在内的中枢神经系统小细胞肿瘤均列于PNETs名下[2],从而引起神经病理学家的极大兴趣和争议[3,4]。我们对219例中枢神经系统小细胞肿瘤进行病理形态学及免疫组织化学比较性研究,以探讨其形态特征、标志物表达及生物学行为的异同。
材料与方法
收集山东医科大学附属医院1963年~1995年间手术切除标本219例,其中小脑MB 210例,大脑原发性小细胞肿瘤9例(神经母细胞瘤2例、松果体母细胞瘤1例、室管膜母细胞瘤1例、大脑未分化小细胞肿瘤5例)。全部标本经10%福马林固定,石蜡包埋,HE染色。对169例病人进行随访,获访120例,其中MB 112例,大脑原发性小细胞肿瘤8例。
, 百拇医药
对有随访资料的病例进行增殖细胞核抗原(PCNA)、胶质纤维酸性蛋白(GFAP)、突触素(Syn)、神经微丝蛋白(NFP)、嗜铬素(CgA)和波形蛋白免疫组化标记。采用标准ABC三步法染色。
结果判断:PCNA以核内出现棕黄色颗粒定为阳性,阳性细胞>50%定为高表达。其余5种标记物以细胞内或细胞突起中出现棕黄色颗粒定为阳性反应。
统计方法:采用logrank时序检验,由计算机进行统计处理。
结果
一、临床病理资料
210例 MB中男性151例,女性59例,男女之比2.56∶1。年龄在2~50岁之间,平均年龄13.2岁。肿瘤位于小脑蚓部143例,小脑半球41例,四脑室23例,桥小脑角部1例,部位不明2例。9例大脑原发性小细胞肿瘤(包括神经母细胞瘤、松果体母细胞瘤、室管膜母细胞瘤以及大脑未分化小细胞肿瘤)中男性8例,女性1例。除1例松果体母细胞瘤病例36岁外,其余均在10岁以下,平均年龄12.3岁。肿瘤位于额叶3例,颞叶5例,松果体1例。获访的120例病人中死亡103例,存活17例。MB平均生存时间22个月,其1年、3年、5年生存率分别是34.63%、13.77%和10.71%。大脑原发性小细胞肿瘤平均生存6个月,1年生存率为25.65%。120例病人中有35例接受了系统放射治疗。
, 百拇医药
二、组织病理学观察
MB由未分化小细胞构成,细胞核染色深,核分裂相多见,形态上可向多种细胞过渡,向神经元过渡的MB可见Homer-Wright菊形团或核大而圆,有明显核仁的大细胞。向神经胶质过渡的细胞核长圆形,胞浆增多,出现双极或多极突起。多数向星形细胞过渡,少数向室管膜细胞或少突胶质细胞过渡。在210例MB中,向神经元分化的62例,向神经胶质分化的92例,既向神经元又向神经胶质分化的15例。9例大脑原发性小细胞肿瘤均由未分化小细胞构成,5例有Homer-Wright菊形团结构,1例有神经胶质分化。
三、免疫组化染色结果
免疫组化染色结果见附表。免疫组化标记显示有63.2%(67/106例)的MB和5/8例的大脑原发性小细胞肿瘤同时表达神经元标志物(Syn)和神经胶质标志物(GFAP),表明两者均具有向神经元和神经胶质双向分化的特点。GFAP阳性反应有两种表现,一种见于散在分布有突起的大细胞(图1),另一种见于片状分布的未分化小细胞(图2)。本组资料中有18例MB和1例大脑小细胞肿瘤的未分化小细胞内GFAP阳性(图3),Syn呈细颗粒状弥散分布于细胞之间(图4)。34.9%(37/106例)的MB和3/8例的大脑小细胞肿瘤波形蛋白阳性。波形蛋白阳性细胞见于未分化小细胞内,呈片状或弥漫分布(图5)。不论在MB中还是在大脑小细胞肿瘤中,仅有极少数肿瘤细胞表达NFP和CgA。
, 百拇医药
附表 中枢神经系统小细胞肿瘤标记物表达免疫组化
染色结果
类型
免疫组化染色结果[阳性例数(总例数)]
Syn
GFAP
NF
CgA
波形蛋白
髓母细胞瘤
81(106)
96(106)
, 百拇医药
17(82)
22(82)
37(106)
神经母细胞瘤
2( 2)
1( 2)
0(2)
1(2)
2( 2)
松果体母细胞瘤
1( 1)
1( 1)
0(1)
, 百拇医药
0(1)
0( 1)
室管膜母细胞瘤
0( 1)
1( 1)
0(1)
0(1)
0( 1)
大脑PNETs
3( 4)
4( 4)
0(4)
1(4)
, 百拇医药
1( 4)
四、病人预后因素分析
分别对以下 8项指标与病人预后的关系进行分析:肿瘤分化、核分裂计数、肿瘤局灶性坏死、PCNA标记指数、Syn、GFAP、波形蛋白表达及是否进行术后系统放疗。结果表明,肿瘤局灶性坏死组(P<0.001)、PCNA高表达组(P<0.05)及术后未进行放射治疗组(P=0.0001)预后差。其余各指标与病人预后无明显关系(P>0.05)。
讨论
从胚胎发育的角度看,神经系统是由多潜能分化的干细胞――原始神经外胚层细胞分化而来。这些原始的幼稚细胞经过高度协调的分化过程,逐渐形成神经元和神经胶质。经过一系列的细胞增生、移动、分化和凋亡,逐步发育为成熟的神经系统[5]。如果这一分化过程出现异常,则有可能形成神经系统肿瘤。由于异常分化可发生于神经外胚层向神经系统演进的不同阶段,因此形成的肿瘤分化层次亦不相同。如绝大多数肿瘤细胞处于原始未分化阶段,则形成类似于原始神经外胚层细胞的具有多潜能分化的小细胞肿瘤[6,7]。
, http://www.100md.com
在神经系统发育的过程中, 许多调节蛋白的表达可以作为某一成熟阶段的标志物,如波形蛋白和nestin是原始幼稚神经细胞的标志物,GFAP是神经胶质细胞的标志物, NFP是较为成熟阶段神经元的标志物,而Syn既可见于幼稚的神经细胞又可见于成熟的神经细胞[8]。
我们的研究显示,小脑MB和大脑原发性小细胞肿瘤在形态特点和标志物表达方面都具有胚胎发育期未定向分化的原始神经外胚层细胞的特点,两者均由未分化的幼稚细胞构成,均具有多方向分化的潜能,既可向神经元分化又可向神经胶质分化。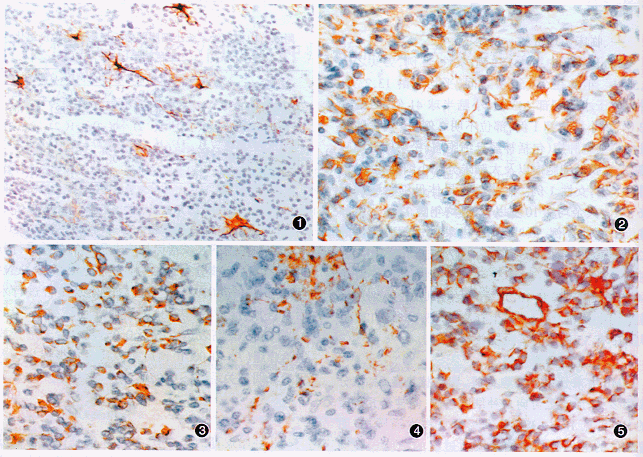
图1 髓母细胞瘤,有突起的大细胞内GFAP呈阳性反应 ABC法×200 图2 髓母细胞瘤,未分化小细胞内GFAP呈阳性反应 ABC法×400 图3 大脑PNETs,GFAP阳性反应位于未分化小细胞内 ABC法×400 图4 大脑PNETs,Syn阳性反应呈细颗粒状弥漫分布于细胞之间 ABC法×400 图5 髓母细胞瘤,未分化小细胞内波形蛋白呈阳性反应 ABC法×400
, http://www.100md.com
免疫组化标记结果亦证实了这一点,这与Gould等[9]的观察结果是一致的。有些学者认为中枢神经系统小细胞肿瘤内的GFAP阳性细胞是反应性的星形细胞或残留于肿瘤内的胶质细胞。本组资料显示GFAP阳性细胞不仅见于有突起的大的星形细胞内,亦可见于未分化小细胞内,GFAP阳性的小细胞形态上与周围GFAP阴性的肿瘤细胞无明显区别。我们认为散在的有突起的大细胞可能为反应性胶质细胞,而片状分布的未分化小细胞为真性的肿瘤细胞。这与Mannoji[10]的观点是相同的。此外,约有1/3的肿瘤表达波形蛋白,表明这些细胞是处于非常幼稚阶段的未分化细胞。
小脑MB和大脑原发性小细胞肿瘤的生物学行为均属高度恶性。本组资料中MB病人平均生存22个月,大脑小细胞肿瘤平均生存6个月,其1年生存率仅为34.63%和25.65%。多因素分析两者均显示肿瘤有灶状坏死、PCNA标记指数高及术后未进行放疗者预后差。
由于MB和其它中枢神经系统原发性小细胞肿瘤都具有原始神经外胚层细胞的形态及标记物表达特点,并有共同的生物学特性,因此我们认为可以将PNETs作为这类小细胞肿瘤的总称。但在临床病理诊断工作中为避免混乱仍应采用传统命名。
, 百拇医药
参考文献
1Hart MN, Earle KN. Primitive neuroectodermal tumors of the brain in children. Cancer, 1973, 32:890-897.
2Rorke LB, Gilles FH, Davis RL, et al. Revision of the World Health Organization classification of brain tumors for childhood brain tumors. Cancer, 1985, 56:1869-1886.
3Rubinstein LJ. A commentary on the proposed revision of the World Health Organization of brain tumors for childhood brain tumors. Cancer, 1985, 56:1887-1888.
, 百拇医药
4Dehner LP. Peripheral and central primitive neuroectodermal tumors. Arch Pathol Lab Med, 1986, 110:997-1005.
5Davis AA, Temple S.A self-renewing multipotential stem cell in embryonic rat cerebral cortes. Nature, 1994, 372:263.
6Yachnis AT, Rorke LB, Trojanowski JQ. Cerebellar dysplasia in human: development and possible relationship to glial and primitive neuroectodermal tumors of cerebellar vermis. J Neuropathol Exp Neurol, 1994, 53:61-71.
, 百拇医药
7Hart MN, Rorke LB. PNETs vs primitive embryonal neuroepithelial tumors. J Neuropathol Exp Neurol, 1995, Suppl:57-58.
8Fung KM, Trojanowski JQ. Animal models of medulloblastoma and related primitive neuroectodermal tumors. A review. J Neuropathol Exp Neurol, 1995, 54:285-296.
9Gould VE, Jansson DS, Molenaar WM, et al. Primitive neuroectodermal tumors of central nervous system. Expression of neuroendocrine markers and all classes of intermediate filaments. Lab Invest, 1990, 62:498-509.
10Mannoji H, Takeshita I, Fukui M, et al. Glial fibrillary acidic protein in medulloblastoma. Acta Neuropathol, 1981, 55:63-69.
(收稿:1997-07-23 修回:1998-02-13), http://www.100md.com
单位:
关键词:脑肿瘤;病理学;临床;免疫组织化学
New Page 1 【摘要】 目的 探讨小脑髓母细胞瘤(MB)和大脑原发性小细胞肿瘤的组织起源,形态特征及生物学行为的异同。方法 采用组织病理学和免疫组织化学方法对210例MB和9例大脑原发性小细胞肿瘤的组织形态特征和标志物表达进行比较研究。结果 组织形态学观察显示两者均可向神经元和神经胶质分化。免疫组化标记显示63.2%(67/106例)的MB和5/8例的大脑原发性小细胞肿瘤可同时表达神经元标志物――突触素(Syn)和神经胶质标志物――胶质纤维酸性蛋白(GFAP)。随访结果显示两者均为高度恶性肿瘤,1年生存率分别为34.63%和25.65%,统计分析表明肿瘤有灶状坏死、增殖细胞核抗原标记指数高及术后未进行放疗者预后差(P<0.001,P<0.05,P=0.0001)。结论 小脑MB和大脑原发性小细胞肿瘤的形态特征、标志物表达及生物学行为相同,同意将这类肿瘤归类于原始神经外胚层肿瘤。
, http://www.100md.com
A clinicopathological analysis of primitive neuroectodermal tumors of the CNS Zhang Qinghui, Su Xiao-ping, Liang Sitai, et al. Department of Pathology, the Affiliated Hospital, Shandong Medical University, Jinan 250012
【Abstract】 Objective To investigate the difference between cerebellar medulloblastoma (MB) and primary cerebral small cell tumor in histogenesis, morphologic features and biological behavior. Methods 210 cases of MB and 9 cases of small cell tumor of cerebrum were observed with histologic and immunohistochemical techniques. Results Both tumors were composed of primitive cells with focal evidence of glial and/or neuronal differentiation. In 63.2% of MB and five-eighths of small cell tumor of cerebrum coexpressed GFAP and Syn. Both types of tumors were highly malignant. The overall 1 year survival rates were 34.63% and 25.65% respectively. The survival rate was lower for patients with high proliferative index, with necrosis or without receiving radiation therapy. Conclusion MB is similar to other small cell tumors of CNS in morphological features, specific marker expression and biological behavior. These tumors can be classified as primitive neuro-ectodermal tumors (PNET).
, 百拇医药
【Key words】 Brain neoplasms Pathology, Clinical Immunohistochemistry
1973年Hart和Earle首先将一组发生于儿童大脑的未分化小细胞肿瘤命名为原始神经外胚层肿瘤(primitive neuroectodermal tumors,PNETs)[1]。1985年Rorke等将此观点引入WHO儿童脑肿瘤修改意见中,将包括小脑髓母细胞瘤(medulloblastoma,MB)在内的中枢神经系统小细胞肿瘤均列于PNETs名下[2],从而引起神经病理学家的极大兴趣和争议[3,4]。我们对219例中枢神经系统小细胞肿瘤进行病理形态学及免疫组织化学比较性研究,以探讨其形态特征、标志物表达及生物学行为的异同。
材料与方法
收集山东医科大学附属医院1963年~1995年间手术切除标本219例,其中小脑MB 210例,大脑原发性小细胞肿瘤9例(神经母细胞瘤2例、松果体母细胞瘤1例、室管膜母细胞瘤1例、大脑未分化小细胞肿瘤5例)。全部标本经10%福马林固定,石蜡包埋,HE染色。对169例病人进行随访,获访120例,其中MB 112例,大脑原发性小细胞肿瘤8例。
, 百拇医药
对有随访资料的病例进行增殖细胞核抗原(PCNA)、胶质纤维酸性蛋白(GFAP)、突触素(Syn)、神经微丝蛋白(NFP)、嗜铬素(CgA)和波形蛋白免疫组化标记。采用标准ABC三步法染色。
结果判断:PCNA以核内出现棕黄色颗粒定为阳性,阳性细胞>50%定为高表达。其余5种标记物以细胞内或细胞突起中出现棕黄色颗粒定为阳性反应。
统计方法:采用logrank时序检验,由计算机进行统计处理。
结果
一、临床病理资料
210例 MB中男性151例,女性59例,男女之比2.56∶1。年龄在2~50岁之间,平均年龄13.2岁。肿瘤位于小脑蚓部143例,小脑半球41例,四脑室23例,桥小脑角部1例,部位不明2例。9例大脑原发性小细胞肿瘤(包括神经母细胞瘤、松果体母细胞瘤、室管膜母细胞瘤以及大脑未分化小细胞肿瘤)中男性8例,女性1例。除1例松果体母细胞瘤病例36岁外,其余均在10岁以下,平均年龄12.3岁。肿瘤位于额叶3例,颞叶5例,松果体1例。获访的120例病人中死亡103例,存活17例。MB平均生存时间22个月,其1年、3年、5年生存率分别是34.63%、13.77%和10.71%。大脑原发性小细胞肿瘤平均生存6个月,1年生存率为25.65%。120例病人中有35例接受了系统放射治疗。
, 百拇医药
二、组织病理学观察
MB由未分化小细胞构成,细胞核染色深,核分裂相多见,形态上可向多种细胞过渡,向神经元过渡的MB可见Homer-Wright菊形团或核大而圆,有明显核仁的大细胞。向神经胶质过渡的细胞核长圆形,胞浆增多,出现双极或多极突起。多数向星形细胞过渡,少数向室管膜细胞或少突胶质细胞过渡。在210例MB中,向神经元分化的62例,向神经胶质分化的92例,既向神经元又向神经胶质分化的15例。9例大脑原发性小细胞肿瘤均由未分化小细胞构成,5例有Homer-Wright菊形团结构,1例有神经胶质分化。
三、免疫组化染色结果
免疫组化染色结果见附表。免疫组化标记显示有63.2%(67/106例)的MB和5/8例的大脑原发性小细胞肿瘤同时表达神经元标志物(Syn)和神经胶质标志物(GFAP),表明两者均具有向神经元和神经胶质双向分化的特点。GFAP阳性反应有两种表现,一种见于散在分布有突起的大细胞(图1),另一种见于片状分布的未分化小细胞(图2)。本组资料中有18例MB和1例大脑小细胞肿瘤的未分化小细胞内GFAP阳性(图3),Syn呈细颗粒状弥散分布于细胞之间(图4)。34.9%(37/106例)的MB和3/8例的大脑小细胞肿瘤波形蛋白阳性。波形蛋白阳性细胞见于未分化小细胞内,呈片状或弥漫分布(图5)。不论在MB中还是在大脑小细胞肿瘤中,仅有极少数肿瘤细胞表达NFP和CgA。
, 百拇医药
附表 中枢神经系统小细胞肿瘤标记物表达免疫组化
染色结果
类型
免疫组化染色结果[阳性例数(总例数)]
Syn
GFAP
NF
CgA
波形蛋白
髓母细胞瘤
81(106)
96(106)
, 百拇医药
17(82)
22(82)
37(106)
神经母细胞瘤
2( 2)
1( 2)
0(2)
1(2)
2( 2)
松果体母细胞瘤
1( 1)
1( 1)
0(1)
, 百拇医药
0(1)
0( 1)
室管膜母细胞瘤
0( 1)
1( 1)
0(1)
0(1)
0( 1)
大脑PNETs
3( 4)
4( 4)
0(4)
1(4)
, 百拇医药
1( 4)
四、病人预后因素分析
分别对以下 8项指标与病人预后的关系进行分析:肿瘤分化、核分裂计数、肿瘤局灶性坏死、PCNA标记指数、Syn、GFAP、波形蛋白表达及是否进行术后系统放疗。结果表明,肿瘤局灶性坏死组(P<0.001)、PCNA高表达组(P<0.05)及术后未进行放射治疗组(P=0.0001)预后差。其余各指标与病人预后无明显关系(P>0.05)。
讨论
从胚胎发育的角度看,神经系统是由多潜能分化的干细胞――原始神经外胚层细胞分化而来。这些原始的幼稚细胞经过高度协调的分化过程,逐渐形成神经元和神经胶质。经过一系列的细胞增生、移动、分化和凋亡,逐步发育为成熟的神经系统[5]。如果这一分化过程出现异常,则有可能形成神经系统肿瘤。由于异常分化可发生于神经外胚层向神经系统演进的不同阶段,因此形成的肿瘤分化层次亦不相同。如绝大多数肿瘤细胞处于原始未分化阶段,则形成类似于原始神经外胚层细胞的具有多潜能分化的小细胞肿瘤[6,7]。
, http://www.100md.com
在神经系统发育的过程中, 许多调节蛋白的表达可以作为某一成熟阶段的标志物,如波形蛋白和nestin是原始幼稚神经细胞的标志物,GFAP是神经胶质细胞的标志物, NFP是较为成熟阶段神经元的标志物,而Syn既可见于幼稚的神经细胞又可见于成熟的神经细胞[8]。
我们的研究显示,小脑MB和大脑原发性小细胞肿瘤在形态特点和标志物表达方面都具有胚胎发育期未定向分化的原始神经外胚层细胞的特点,两者均由未分化的幼稚细胞构成,均具有多方向分化的潜能,既可向神经元分化又可向神经胶质分化。

图1 髓母细胞瘤,有突起的大细胞内GFAP呈阳性反应 ABC法×200 图2 髓母细胞瘤,未分化小细胞内GFAP呈阳性反应 ABC法×400 图3 大脑PNETs,GFAP阳性反应位于未分化小细胞内 ABC法×400 图4 大脑PNETs,Syn阳性反应呈细颗粒状弥漫分布于细胞之间 ABC法×400 图5 髓母细胞瘤,未分化小细胞内波形蛋白呈阳性反应 ABC法×400
, http://www.100md.com
免疫组化标记结果亦证实了这一点,这与Gould等[9]的观察结果是一致的。有些学者认为中枢神经系统小细胞肿瘤内的GFAP阳性细胞是反应性的星形细胞或残留于肿瘤内的胶质细胞。本组资料显示GFAP阳性细胞不仅见于有突起的大的星形细胞内,亦可见于未分化小细胞内,GFAP阳性的小细胞形态上与周围GFAP阴性的肿瘤细胞无明显区别。我们认为散在的有突起的大细胞可能为反应性胶质细胞,而片状分布的未分化小细胞为真性的肿瘤细胞。这与Mannoji[10]的观点是相同的。此外,约有1/3的肿瘤表达波形蛋白,表明这些细胞是处于非常幼稚阶段的未分化细胞。
小脑MB和大脑原发性小细胞肿瘤的生物学行为均属高度恶性。本组资料中MB病人平均生存22个月,大脑小细胞肿瘤平均生存6个月,其1年生存率仅为34.63%和25.65%。多因素分析两者均显示肿瘤有灶状坏死、PCNA标记指数高及术后未进行放疗者预后差。
由于MB和其它中枢神经系统原发性小细胞肿瘤都具有原始神经外胚层细胞的形态及标记物表达特点,并有共同的生物学特性,因此我们认为可以将PNETs作为这类小细胞肿瘤的总称。但在临床病理诊断工作中为避免混乱仍应采用传统命名。
, 百拇医药
参考文献
1Hart MN, Earle KN. Primitive neuroectodermal tumors of the brain in children. Cancer, 1973, 32:890-897.
2Rorke LB, Gilles FH, Davis RL, et al. Revision of the World Health Organization classification of brain tumors for childhood brain tumors. Cancer, 1985, 56:1869-1886.
3Rubinstein LJ. A commentary on the proposed revision of the World Health Organization of brain tumors for childhood brain tumors. Cancer, 1985, 56:1887-1888.
, 百拇医药
4Dehner LP. Peripheral and central primitive neuroectodermal tumors. Arch Pathol Lab Med, 1986, 110:997-1005.
5Davis AA, Temple S.A self-renewing multipotential stem cell in embryonic rat cerebral cortes. Nature, 1994, 372:263.
6Yachnis AT, Rorke LB, Trojanowski JQ. Cerebellar dysplasia in human: development and possible relationship to glial and primitive neuroectodermal tumors of cerebellar vermis. J Neuropathol Exp Neurol, 1994, 53:61-71.
, 百拇医药
7Hart MN, Rorke LB. PNETs vs primitive embryonal neuroepithelial tumors. J Neuropathol Exp Neurol, 1995, Suppl:57-58.
8Fung KM, Trojanowski JQ. Animal models of medulloblastoma and related primitive neuroectodermal tumors. A review. J Neuropathol Exp Neurol, 1995, 54:285-296.
9Gould VE, Jansson DS, Molenaar WM, et al. Primitive neuroectodermal tumors of central nervous system. Expression of neuroendocrine markers and all classes of intermediate filaments. Lab Invest, 1990, 62:498-509.
10Mannoji H, Takeshita I, Fukui M, et al. Glial fibrillary acidic protein in medulloblastoma. Acta Neuropathol, 1981, 55:63-69.
(收稿:1997-07-23 修回:1998-02-13), http://www.100md.com