CT诊断鼻腔恶性淋巴瘤的临床价值(附11例报告)
作者:吴秀蓉 黄远亮 王小平 周康荣
单位:吴秀蓉(厦门市第一医院影像诊断中心 361003);黄远亮(厦门市第一医院影像诊断中心 361003);王小平(厦门市第一医院影像诊断中心 361003);周康荣(上海医科大学附属中山医院放射科)
关键词:淋巴瘤;鼻腔;体层摄影术,X线计算机
中华放射学杂志000708【摘要】目的 探讨鼻腔恶性淋巴瘤的CT诊断及其临床价值。方法 回顾性分析11例鼻腔恶性淋巴瘤的CT和病理诊断资料。结果 本组病例病理诊断均为非霍奇金淋巴瘤,其中明确诊断为外周T细胞性淋巴瘤 9 例。CT表现:(1)病变起源于鼻腔前部或鼻前庭,病灶形态呈增殖型2例,浸润型3例,混合型6例。(2)增殖型肿块密度相对均匀,呈等或略高密度;浸润型及混合型则密度高低不均。(3)骨质破坏相对不明显,以虫蚀样、筛孔状骨质吸收为主8例(8/11)。(4)病变多累及邻近结构,可多灶生长,1例咽淋巴环同时发病。(5)3例行放射治疗后病灶明显缩小、消退。结论 鼻腔恶性淋巴瘤CT表现有一定特征性,CT扫描能直接全面地显示病变的侵犯范围及程度,可提示诊断该病。
, http://www.100md.com
Clinical value of CT scan in diagnosing nasal malignant lymphoma(a report of 11 cases)
WU Xiurong,HUANG Yuanliang,WANG Xiaoping,et al.
(Department of Radiology,the 1st Hospital of Xiamen,Xiamen 361003,China)
【Abstract】Objective To investigate the value of CT in diagnosing nasal malignant lymphoma.Methods CT findings of 11 patients with nasal malignant lymphoma proved pathologically were reviewed retrospectively.Results The lesions pathologically diagnosed were all NHL and 9 cases were peripheral T-cell lymphoma.CT scan showed:(1)Lesions arose mainly from nasal vestibule or anterior part of nasal cavity,consisting of rease hyperplasia type 2 cases,infiltration type 3 cases,and hyperplasia-infiltration (mixed) type 6 cases.(2)Density of mass of hyperplasia type was relatively homogeneous,presenting as isodensity or slight hyperdensity,while infiltration and mixed type appeared inhomogeneous.(3)Slight bony erosion was found in 8 cases,characterized by “mouse nibbled” or cribriform bony absorption.(4)Adjacent structures were usually involved,and lesions might be polycentric.(5)Lesions often shrank or disappeared after radiotherapy.Conclusion CT findings of nasal malignant lymphoma are relatively characteristic.It can clearly demonstrate the extent of lesion.
, 百拇医药
【Key words】Lymphoma;Nasal cavity;Tomography,X-ray computed
鼻腔恶性淋巴瘤临床较少见,笔者搜集病理证实的鼻腔恶性淋巴瘤 11例,回顾性分析其CT表现,以提高认识,协助临床诊治。
材料与方法
搜集近5年行CT检查且经病理证实的鼻腔恶性淋巴瘤 11例,男8例,女3例。年龄 16~ 62岁,平均 39.3岁。病程最短1个月,最长 10年,8例在1年内就诊。临床表现为进行性鼻堵,鼻背或鼻翼肿物,突眼,发热,消瘦等。体检见鼻前庭、鼻腔肿物,鼻翼、鼻中隔糜烂溃疡,鼻黏膜增厚等。活检病理诊断均为非霍奇金淋巴瘤,9例明确诊断为外周T细胞性淋巴瘤(图1 )。6例行放射治疗(简称放疗)。
使用GE公司Sytec 3000i CT机,7例行轴面及冠状面扫描,单纯轴面和冠状面扫描各2例,扫描范围冠状面由额窦至蝶窦,轴面由口咽至蝶窦。层厚、层距均为5 mm。8例于平扫后行团注增强扫描,3例仅作平扫。增强扫描用自动高压注射器从患者前臂静脉注射对比剂(所用对比剂为优维显,总剂量为80~100 ml,注射速度为1.3 ml/s~1.5 ml/s)。
, 百拇医药
图1 瘤细胞弥漫分布,大小不一,单核或多核,核仁明显,胞浆丰富红染(HE ×400)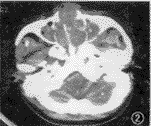
图2 鼻腔非霍奇金淋巴瘤,双侧鼻腔及上颌窦肿物,左翼腭窝受累,左上颌窦后外侧壁见小范围骨质缺损
图3 右鼻前庭外周T细胞性淋巴瘤,呈肿块型
图4 鼻腔外周T细胞性淋巴瘤,右鼻前庭肿物,累及鼻翼,并见鼻翼坏死、溃烂
图5 浸润型鼻腔外周T细胞性淋巴瘤,CT扫描显示鼻翼及鼻黏膜增厚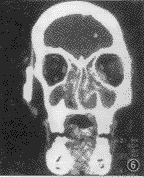
, 百拇医药
图6 鼻腔非霍奇金淋巴瘤,病灶呈弥漫浸润型,左眶、鼻甲、鼻中隔及右上颌窦内侧壁呈虫蚀样骨质吸收
结果
1.病灶原发部位和累及范围:11例中3例病灶位于左侧,1例位于右侧,7例累及双侧(以中线分布为主)。原发于鼻前庭3例,于鼻腔前部8例,鼻翼同时受累3例。累及范围:筛窦9例;上颌窦8例,其中3例为双侧;鼻后孔区4例;鼻咽4例;口咽3例;眼眶4例;面颊4例;翼腭窝3例。蝶窦1例受累。
2.病灶形态及密度:8例病灶以增殖为主,呈肿块状(图2,3),其中6例合并浸润,1例鼻翼明显溃烂(图4)。3例以浸润为主,表现类似黏膜增厚或鼻翼增厚(图5),其中2例弥漫浸润(图6)。CT值23.1~59.8 HU,增强后最高达88.6 HU。肿块密度相对均匀,浸润型病灶则呈混杂密度。
3.骨质改变:8例(8/11)骨质破坏较不明显,呈筛孔状或虫蚀样骨质吸收(图 6),见于鼻中隔鼻甲、筛窦间隔及上颌窦内侧壁。3例见小范围较明显的骨质破坏缺损,于鼻中隔软骨部使鼻腔前端溶蚀成 1个空腔;另于眼眶内下壁及上颌窦后外侧壁(图 2)的相应部位见外侵的软组织影,但其宽度远大于骨质缺损范围。
, http://www.100md.com
4.放疗后复查:3例鼻腔恶性淋巴瘤明确诊断后行放疗,疗程中复查见肿块明显缩小,浸润范围变小、消退。
5.其他:本组病例均伴有不同程度的慢性鼻旁窦炎症及反应性骨质硬化。 1例外周T细胞性淋巴瘤见咽淋巴环同时发病。
讨论
结外淋巴瘤约1/5~1/4发生于头颈部,半数以上累及咽淋巴环,其次为涎腺、口腔、甲状腺等[1],鼻腔恶性淋巴瘤相对少见。病理上鼻腔恶性淋巴瘤多为非霍奇金淋巴瘤,且主要为T淋巴细胞来源。以往恶性淋巴瘤、Wegener肉芽肿、中线恶性组织细胞增生症等均归于致死性中线肉芽肿,随着病理检测手段的提高,现多巳分别阐述[2,3]。而以往诊断的恶性组织细胞增生症、中线恶性网状细胞增生症等现均已证实为恶性淋巴瘤,主要是T细胞来源[4]。
1.CT诊断:鼻腔恶性淋巴瘤见于任何年龄,以20~50岁多见,男∶女=2∶1~3∶1,临床多表现为鼻堵,余取决于侵犯部位。CT诊断要点:(1)病变累及单侧或双侧鼻腔,以中线分布居多。起源于鼻腔前部或鼻前庭,部分累及鼻翼。(2)笔者将病灶形态分为增殖型、浸润型及混合型,以增殖混合型多见,少数为浸润型,软组织增生浸润范围多较广泛。(3)增殖型肿块密度相对均匀,呈等或略高密度,可合并溃疡、坏死。浸润型密度则高低不均,提示炎症水肿与肉芽增殖并存。增强扫描示病灶呈中等强化。(4)骨质改变:骨质破坏较不明显,多呈筛孔状或虫蚀样骨质吸收,见于鼻中隔、鼻甲及鼻窦窦壁,偶见小范围较明显的骨质缺损,但相应部位外侵的软组织影宽度远大于破坏范围,此为与癌的重要鉴别点。(5)病变可累及邻近结构,如眼眶、面颊等,咽淋巴环同时发病强烈提示恶性淋巴瘤。(6)放疗后病灶明显缩小消退,有助于诊断。
, http://www.100md.com
2.鉴别诊断:本病的组织坏死有别于其他增殖性病变,无痛性剧烈炎症可区别于结核、梅毒等特异性感染及一般炎症。鼻腔恶性淋巴瘤于病变早期与鼻腔、鼻翼恶性肿瘤鉴别较困难,但后者无中线其他部位病灶。鼻腔恶性淋巴瘤累及鼻咽者需要与鼻咽恶性淋巴瘤鉴别,为了避免两者混淆,在鉴别诊断时本组凡明显累及鼻咽者则给予除外。以下特征有助区别于鼻咽癌:(1)咽缝存在;(2)愈往深层病变程度愈轻[5];(3)颅底骨质无破坏;(4)病灶多中心、多部位生长 (如口咽、鼻腔)。鼻腔恶性淋巴瘤尚需与鼻旁窦恶性肿瘤累及鼻腔、慢性增殖型(息肉型)鼻旁窦炎相鉴别。前者肿瘤中心不在鼻腔,且最早的临床症状为非鼻源性。后者所引起的骨质破坏多为重建性改变,但有时鉴别仍较困难,应密切结合临床。
总之,CT扫描可直接全面地显示鼻腔恶性淋巴瘤的原发部位及病变特征,为临床治疗方案的选择及放疗放射野的设置提供依据。值得一提的是,鉴于本病病变分布的不均一、多中心性,以及多合并炎症、坏死,故应强调多部位、多次活检。
, 百拇医药
参考文献
1,施增儒,主编.五官CT和MRI诊断学.南京:南京大学出版社,1995.347-349.
2,魏新邦,主编.耳鼻咽喉科医师进修必读.北京:人民军医出版社,1997.368-375.
3,Graper RG,Orenstein HH,Rohrich RJ,et al.Idiopathic midline granuloma――current classification and management controversies.Ann Plast Surg,1996,37:532-537.
4,刘彤华,主编.诊断病理学.北京:人民卫生出版社,1994.127.
5,李恒国,周礼金,李启权.鼻咽病变的临床CT分析.实用放射学杂志,1997,13:586-590.
收稿日期:1999-09-10, http://www.100md.com
单位:吴秀蓉(厦门市第一医院影像诊断中心 361003);黄远亮(厦门市第一医院影像诊断中心 361003);王小平(厦门市第一医院影像诊断中心 361003);周康荣(上海医科大学附属中山医院放射科)
关键词:淋巴瘤;鼻腔;体层摄影术,X线计算机
中华放射学杂志000708【摘要】目的 探讨鼻腔恶性淋巴瘤的CT诊断及其临床价值。方法 回顾性分析11例鼻腔恶性淋巴瘤的CT和病理诊断资料。结果 本组病例病理诊断均为非霍奇金淋巴瘤,其中明确诊断为外周T细胞性淋巴瘤 9 例。CT表现:(1)病变起源于鼻腔前部或鼻前庭,病灶形态呈增殖型2例,浸润型3例,混合型6例。(2)增殖型肿块密度相对均匀,呈等或略高密度;浸润型及混合型则密度高低不均。(3)骨质破坏相对不明显,以虫蚀样、筛孔状骨质吸收为主8例(8/11)。(4)病变多累及邻近结构,可多灶生长,1例咽淋巴环同时发病。(5)3例行放射治疗后病灶明显缩小、消退。结论 鼻腔恶性淋巴瘤CT表现有一定特征性,CT扫描能直接全面地显示病变的侵犯范围及程度,可提示诊断该病。
, http://www.100md.com
Clinical value of CT scan in diagnosing nasal malignant lymphoma(a report of 11 cases)
WU Xiurong,HUANG Yuanliang,WANG Xiaoping,et al.
(Department of Radiology,the 1st Hospital of Xiamen,Xiamen 361003,China)
【Abstract】Objective To investigate the value of CT in diagnosing nasal malignant lymphoma.Methods CT findings of 11 patients with nasal malignant lymphoma proved pathologically were reviewed retrospectively.Results The lesions pathologically diagnosed were all NHL and 9 cases were peripheral T-cell lymphoma.CT scan showed:(1)Lesions arose mainly from nasal vestibule or anterior part of nasal cavity,consisting of rease hyperplasia type 2 cases,infiltration type 3 cases,and hyperplasia-infiltration (mixed) type 6 cases.(2)Density of mass of hyperplasia type was relatively homogeneous,presenting as isodensity or slight hyperdensity,while infiltration and mixed type appeared inhomogeneous.(3)Slight bony erosion was found in 8 cases,characterized by “mouse nibbled” or cribriform bony absorption.(4)Adjacent structures were usually involved,and lesions might be polycentric.(5)Lesions often shrank or disappeared after radiotherapy.Conclusion CT findings of nasal malignant lymphoma are relatively characteristic.It can clearly demonstrate the extent of lesion.
, 百拇医药
【Key words】Lymphoma;Nasal cavity;Tomography,X-ray computed
鼻腔恶性淋巴瘤临床较少见,笔者搜集病理证实的鼻腔恶性淋巴瘤 11例,回顾性分析其CT表现,以提高认识,协助临床诊治。
材料与方法
搜集近5年行CT检查且经病理证实的鼻腔恶性淋巴瘤 11例,男8例,女3例。年龄 16~ 62岁,平均 39.3岁。病程最短1个月,最长 10年,8例在1年内就诊。临床表现为进行性鼻堵,鼻背或鼻翼肿物,突眼,发热,消瘦等。体检见鼻前庭、鼻腔肿物,鼻翼、鼻中隔糜烂溃疡,鼻黏膜增厚等。活检病理诊断均为非霍奇金淋巴瘤,9例明确诊断为外周T细胞性淋巴瘤(图1 )。6例行放射治疗(简称放疗)。
使用GE公司Sytec 3000i CT机,7例行轴面及冠状面扫描,单纯轴面和冠状面扫描各2例,扫描范围冠状面由额窦至蝶窦,轴面由口咽至蝶窦。层厚、层距均为5 mm。8例于平扫后行团注增强扫描,3例仅作平扫。增强扫描用自动高压注射器从患者前臂静脉注射对比剂(所用对比剂为优维显,总剂量为80~100 ml,注射速度为1.3 ml/s~1.5 ml/s)。

, 百拇医药
图1 瘤细胞弥漫分布,大小不一,单核或多核,核仁明显,胞浆丰富红染(HE ×400)

图2 鼻腔非霍奇金淋巴瘤,双侧鼻腔及上颌窦肿物,左翼腭窝受累,左上颌窦后外侧壁见小范围骨质缺损

图3 右鼻前庭外周T细胞性淋巴瘤,呈肿块型

图4 鼻腔外周T细胞性淋巴瘤,右鼻前庭肿物,累及鼻翼,并见鼻翼坏死、溃烂

图5 浸润型鼻腔外周T细胞性淋巴瘤,CT扫描显示鼻翼及鼻黏膜增厚

, 百拇医药
图6 鼻腔非霍奇金淋巴瘤,病灶呈弥漫浸润型,左眶、鼻甲、鼻中隔及右上颌窦内侧壁呈虫蚀样骨质吸收
结果
1.病灶原发部位和累及范围:11例中3例病灶位于左侧,1例位于右侧,7例累及双侧(以中线分布为主)。原发于鼻前庭3例,于鼻腔前部8例,鼻翼同时受累3例。累及范围:筛窦9例;上颌窦8例,其中3例为双侧;鼻后孔区4例;鼻咽4例;口咽3例;眼眶4例;面颊4例;翼腭窝3例。蝶窦1例受累。
2.病灶形态及密度:8例病灶以增殖为主,呈肿块状(图2,3),其中6例合并浸润,1例鼻翼明显溃烂(图4)。3例以浸润为主,表现类似黏膜增厚或鼻翼增厚(图5),其中2例弥漫浸润(图6)。CT值23.1~59.8 HU,增强后最高达88.6 HU。肿块密度相对均匀,浸润型病灶则呈混杂密度。
3.骨质改变:8例(8/11)骨质破坏较不明显,呈筛孔状或虫蚀样骨质吸收(图 6),见于鼻中隔鼻甲、筛窦间隔及上颌窦内侧壁。3例见小范围较明显的骨质破坏缺损,于鼻中隔软骨部使鼻腔前端溶蚀成 1个空腔;另于眼眶内下壁及上颌窦后外侧壁(图 2)的相应部位见外侵的软组织影,但其宽度远大于骨质缺损范围。
, http://www.100md.com
4.放疗后复查:3例鼻腔恶性淋巴瘤明确诊断后行放疗,疗程中复查见肿块明显缩小,浸润范围变小、消退。
5.其他:本组病例均伴有不同程度的慢性鼻旁窦炎症及反应性骨质硬化。 1例外周T细胞性淋巴瘤见咽淋巴环同时发病。
讨论
结外淋巴瘤约1/5~1/4发生于头颈部,半数以上累及咽淋巴环,其次为涎腺、口腔、甲状腺等[1],鼻腔恶性淋巴瘤相对少见。病理上鼻腔恶性淋巴瘤多为非霍奇金淋巴瘤,且主要为T淋巴细胞来源。以往恶性淋巴瘤、Wegener肉芽肿、中线恶性组织细胞增生症等均归于致死性中线肉芽肿,随着病理检测手段的提高,现多巳分别阐述[2,3]。而以往诊断的恶性组织细胞增生症、中线恶性网状细胞增生症等现均已证实为恶性淋巴瘤,主要是T细胞来源[4]。
1.CT诊断:鼻腔恶性淋巴瘤见于任何年龄,以20~50岁多见,男∶女=2∶1~3∶1,临床多表现为鼻堵,余取决于侵犯部位。CT诊断要点:(1)病变累及单侧或双侧鼻腔,以中线分布居多。起源于鼻腔前部或鼻前庭,部分累及鼻翼。(2)笔者将病灶形态分为增殖型、浸润型及混合型,以增殖混合型多见,少数为浸润型,软组织增生浸润范围多较广泛。(3)增殖型肿块密度相对均匀,呈等或略高密度,可合并溃疡、坏死。浸润型密度则高低不均,提示炎症水肿与肉芽增殖并存。增强扫描示病灶呈中等强化。(4)骨质改变:骨质破坏较不明显,多呈筛孔状或虫蚀样骨质吸收,见于鼻中隔、鼻甲及鼻窦窦壁,偶见小范围较明显的骨质缺损,但相应部位外侵的软组织影宽度远大于破坏范围,此为与癌的重要鉴别点。(5)病变可累及邻近结构,如眼眶、面颊等,咽淋巴环同时发病强烈提示恶性淋巴瘤。(6)放疗后病灶明显缩小消退,有助于诊断。
, http://www.100md.com
2.鉴别诊断:本病的组织坏死有别于其他增殖性病变,无痛性剧烈炎症可区别于结核、梅毒等特异性感染及一般炎症。鼻腔恶性淋巴瘤于病变早期与鼻腔、鼻翼恶性肿瘤鉴别较困难,但后者无中线其他部位病灶。鼻腔恶性淋巴瘤累及鼻咽者需要与鼻咽恶性淋巴瘤鉴别,为了避免两者混淆,在鉴别诊断时本组凡明显累及鼻咽者则给予除外。以下特征有助区别于鼻咽癌:(1)咽缝存在;(2)愈往深层病变程度愈轻[5];(3)颅底骨质无破坏;(4)病灶多中心、多部位生长 (如口咽、鼻腔)。鼻腔恶性淋巴瘤尚需与鼻旁窦恶性肿瘤累及鼻腔、慢性增殖型(息肉型)鼻旁窦炎相鉴别。前者肿瘤中心不在鼻腔,且最早的临床症状为非鼻源性。后者所引起的骨质破坏多为重建性改变,但有时鉴别仍较困难,应密切结合临床。
总之,CT扫描可直接全面地显示鼻腔恶性淋巴瘤的原发部位及病变特征,为临床治疗方案的选择及放疗放射野的设置提供依据。值得一提的是,鉴于本病病变分布的不均一、多中心性,以及多合并炎症、坏死,故应强调多部位、多次活检。
, 百拇医药
参考文献
1,施增儒,主编.五官CT和MRI诊断学.南京:南京大学出版社,1995.347-349.
2,魏新邦,主编.耳鼻咽喉科医师进修必读.北京:人民军医出版社,1997.368-375.
3,Graper RG,Orenstein HH,Rohrich RJ,et al.Idiopathic midline granuloma――current classification and management controversies.Ann Plast Surg,1996,37:532-537.
4,刘彤华,主编.诊断病理学.北京:人民卫生出版社,1994.127.
5,李恒国,周礼金,李启权.鼻咽病变的临床CT分析.实用放射学杂志,1997,13:586-590.
收稿日期:1999-09-10, http://www.100md.com