颈淋巴结根治性切除术的进展(分区性颈清扫术的应用)
作者:徐震纲 屠规益
单位:100021 北京 中国医学科学院协和医科大学肿瘤医院头颈外科
关键词:
中华耳鼻烟喉科杂志990432 颈淋巴结根治性切除术一词应该是英文radical neck dissection(RND)的最确切的译名,它说明了手术的部位和目的,应该比当前常用的颈清扫术、颈清除术或颈廓清术要明确。但由于这一名词较长,因而用的人不多。目前国内尚无统一译名,我们多用“颈清扫术”。这一手术于1906年由Crile根据1894年Halsted治疗乳腺癌确立的手术原则而提出的,至今已有92的历史[1]。 至50年代经过不少头颈外科专家的完善,将手术标准化,强调了颈内静脉、胸锁乳突肌、副神经等完整切除的必要性[2]。到60年代后在肿瘤手术趋于功能保存的时代里,颈清扫术也进行了改良,主张保存胸锁乳突肌、颈内静脉及副神经,力求减少患者的功能损害[3]。 事实上,Crile在1906年就提出,当颈部没有触及肿大淋巴结时,可以保留颈内静脉及胸锁乳突肌。70年代有些学者注意到口腔、咽部、喉部肿瘤很少转移到颈后三角淋巴结[4,5]。80 ~90年代在积累大量临床经验的基础上,进一步合理地缩小切除范围[6,7],提出各类分区性颈清扫术,达到既要根治肿瘤,又要减少手术创伤,将术后合并症缩减至最小范围,使患者顺利恢复。
, http://www.100md.com
颈淋巴结的分区
外科医师在进行颈部手术前应先了解颈部淋巴结的解剖,了解头颈部各器官肿瘤转移至淋巴结的走向,才能给患者恰当治疗。颈淋巴结解剖已在另文中阐述[8]。根治性颈清扫术最常清扫的淋巴结有以下3组:颈内静脉淋巴结上、中、下组,枕后三角副神经链淋巴结及锁骨上淋巴结。这3组淋巴结在颈部形成一个三角形,其间淋巴管相互沟通。颌下淋巴结清扫应用于口腔肿瘤。器官(喉、气管、食管及甲状腺)周围淋巴结清扫多用于下咽及颈段食管癌、喉癌有声门下浸润,以及甲状腺癌的治疗。
为便于临床应用,1991年美国耳鼻咽喉头颈外科基金学会将颈部淋巴结分区划分,文献上应用渐多趋向一致。颈部淋巴结分区划分规定如下[9](图1)。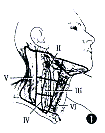
图1 颈淋巴结分区
, 百拇医药
第I区(level I)包括颏下区及颌下区淋巴结。
第 II 区(level II)为颈内静脉淋巴结上组,即二腹肌下,相当于颅底至舌骨水平,前界为胸骨舌骨肌侧缘,后界为胸锁乳突肌后缘,为该肌所覆盖。
第III区(level III)为颈内静脉淋巴结中组,从舌骨水平至肩胛舌骨肌与颈内静脉交叉处,前后界与II区同。
第IV区(level IV)为颈内静脉淋巴结下组,从肩胛舌骨肌到锁骨上。前后界与II区同。
第V区(level V)为枕后三角区或称副神经链淋巴结,包括锁骨上淋巴结,后界为斜方肌,前界为胸锁乳突肌后缘,下界为锁骨。
第VI区(level VI) 为内脏周围淋巴结,或称前区(anterior compartment),包括环甲膜淋巴结、气管周围淋巴结、甲状腺周围淋巴结。咽后淋巴结也属这一组。这一区两侧界为颈总动脉,上界为舌骨,下界为胸骨上窝。
, 百拇医药
颈淋巴结清扫术的分类
颈清扫术可以按以下内容分类。
一、按手术适应证划分
1. 选择性颈清扫术(elective neck dissection):这是指患者颈部尚没有临床可确诊的淋巴结转移(N0),但根据原发灶情况(肿瘤部位、病理分化程度、T分类、以往治疗等)来判断,有较大可能有潜在淋巴结转移,由经治医师决定需要进行颈清扫术者。目前大量病例报道证明,这类手术后颈部标本病理检查有30%左右有显微镜下可见的癌灶,称为亚临床转移灶或隐匿转移灶[10-12]。对于N0患者是否应做根治性全颈清扫术,各家意见不一。
2. 治疗性颈清扫术(therapeutic neck dissection):这一手术是针对患者颈部已有肿大淋巴结转移(N1-3)而进行的,手术后标本检查约80%左右有病理可确诊的转移灶。
, 百拇医药
二、按手术切除组织来划分
1. 全颈清扫术(comprehensive neck dissection 或 radical neck dissection):根据解剖部位,切除胸锁乳突肌、肩胛舌骨肌、颈内和颈外静脉、颈横动脉、副神经、颈丛神经等,连同这一解剖范围内的淋巴结(通常为颈内静脉淋巴结上、中、下组,颈后三角淋巴结及锁骨上淋巴结)全部切除。
2. 改良性颈清扫术(modified neck dissection)或称功能性颈清扫术(functional neck dissection):在这一手术中保留胸锁乳突肌、颈内静脉和副神经,即为“三保留”手术。有的学者还主张保留颈丛神经[13],通常适应于颈部转移淋巴结在3 cm以下的病例(N1)。
三、按手术切除的区域(范围)来划分
, http://www.100md.com
1. 全颈清扫术(radical neck dissection):清扫I~V区。
2. 分区性颈清扫术(selective neck dissection):按原文应翻译为选择性颈清扫术,但易和elective neck dissection (选择性颈清扫术)相混淆,故试译如上。临床经验证实颈清扫的标本内并非所有分组淋巴结均有肿瘤转移。颈后三角转移较少,尤其对N0颈部作手术时更是如此[4,5]。分区性颈清扫大致包括:①上颈清扫术(II区 )[14];②肩胛舌骨肌上清扫术(I~III区,Supraomohyoid ND)[7](图2);③侧颈清扫术(I~IV区,Lateral ND)[15](图3);④前颈清扫术(VI区,anterior compartment ND)[9,11](图4);⑤后侧颈清扫术(II~V,posterolateral ND)[16](图5)。

, http://www.100md.com
图2 肩胛舌骨肌上清扫术 图3 侧颈清扫术 图4 前颈清扫术 图5 后侧颈清扫术
长期以来,头颈外科医师们做了大量颈清扫手术,发现并非在任何时候都要全颈清扫,这一点在文献上已有大量材料证实。目前对颈部N0或某些3 cm以下转移淋巴结(N1)患者,经典的颈清扫手术已很少应用,而较多地采用分区性颈清扫术,如声门上型喉癌颈部N0者,采用上颈清扫术或肩胛舌骨肌上清扫术(颌下I 区不做清扫)或侧颈清扫术;对口腔癌用肩胛舌骨肌上清扫术或侧颈清扫术;甲状腺癌常有颈后三角转移,宜全颈功能性清扫术加前颈清扫术等。
3.扩大颈清扫术(extended radical neck dissection):手术超出原颈清扫范围,包括常规不清扫的淋巴结和其他软组织切除等[9,11]。
临床应用
, 百拇医药
90年代以来,分区性颈清扫已成为颈转移癌的治疗倾向,应用于N0病例,甚至N1~2病例[17]。如口腔癌作肩胛舌骨肌上清扫术、喉癌作侧颈清扫术等,避免了以往经典全颈清扫术带来的术后后遗症,减少了手术创伤。
对于颈部N0病例,有的头颈肿瘤外科医师主张,对口腔及声门上型喉癌患者颈部体检N0,只要有15%~20%以上的机会有潜在癌转移,就应该做全颈清扫术[11,18]。但有人反对,因为这一手术范围广泛,创伤大,术后患者诸多不便,如面部水肿、颈部下陷、患侧斜方肌萎缩和上肢抬举困难等。而且文献上没有充分证据说明N0做全颈清扫术的效果优于不做广泛手术者。Yuen等[19]报道他们对声门上型喉癌N0患者只治疗局部,也取得同样治疗效果。但分区性颈清扫术不同于以往的全颈清扫术,分区性清扫手术范围小,只限于近处引流区淋巴结,创伤少,术后后遗症少,利于恢复。
, http://www.100md.com
表1 舌癌颈部手术与无手术组3年生存率比较( 例,% ) 分组
T1
T2
T3
T4
颈部手术
31/37(83.8)
44/66(66.7)
4/8(50.0)
10/19(52.6)
无颈部手术
, 百拇医药
1
1
1
1
放射治疗
15/21(71.4)
11/24(45.8)
2/6(33.3)
2/7(28.6)
门诊观察
15/20(75.0)
5/ 9(55.6)
, http://www.100md.com
1/1
1/1
下面就N0病例,结合我院资料,讨论分区性颈清扫术的应用。头颈原发肿瘤颈部N0的手术治疗
1. 声门上型喉癌:我科于70年代根据声门上型喉癌的淋巴引流第一站到颈内静脉淋巴结上组的特点,设计上颈深淋巴结切除术,送冰冻切片病理检查。如检查有转移,即做全颈清扫术。如病理阴性则颈部不作处理,避免不必要的扩大手术[13]。到1990年已手术162例,只有13例上颈清扫淋巴结阳性,而需进一步做颈清扫术。这一组喉癌声门上型N0的淋巴结显微镜下阳性率为8%(13/162)。其中149例在喉部手术后颈部观察,5年内颈部出现淋巴结转移的有15例,为 10.1%(15/149),复发率与文献报告相同。这一组有66%病例为III ~IV期患者,其5年生存率是81.2%。
, 百拇医药
如以原发灶T分类看颈部淋巴结转移的发生率,T1:14 例,5年观察无颈部转移;T2,:37例,3例(8.1%)颈转移;T3:76例,7例(9.2%)颈转移;T4:22 例,5 例(22.7%) 颈转移。15例5年内颈部复发转移者,同侧10例,对侧5例;4例为II区,8例为III区,3例为IV区。因此,对于声门上型喉癌N0患者可以采用上颈淋巴结切除术,如为会厌原发中线病变,可以作双上颈手术。也可考虑肩胛舌骨肌上清扫术,由于声门上型喉癌基本上没有颌下区转移,可以免除该区清扫术。上颈或肩胛舌骨肌上清扫对患者创伤不大 ,效果良好。
2. 舌癌:舌分为前2/3(舌活动部)与后1/3(舌根部),按解剖分界前部属口腔,后部属口咽,舌前2/3的淋巴引流有一个特点,第一站可以直接引流到颈内静脉淋巴结上组;也可以不经过上组直接引流到颈内静脉淋巴结中组。 从临床经验来看,大约有1/4的患者舌淋巴管可以直接汇流到颈内静脉中段淋巴结,Crile[1]指出在治疗舌癌转移时,有时可以在颈内静脉和肩胛舌骨肌交叉处发现第一站肿大转移淋巴结,并以图解显示。由于颈中部被胸锁乳突肌所覆盖,淋巴结稍肿大时不如上颈部容易被触及。因此,我科以往对舌癌N0患者常规做舌癌联合根治术(全颈清扫术)。兹将1960~1993年 219 例舌活动部癌T1-4N0患者的治疗经验作一介绍。颈部处理有3种方式:①颈部手术组,130 例(上颈清扫术14例,全颈清扫术116 例);②颈部不处理组,舌病灶手术后颈部随诊观察,31例;③单纯放射治疗组,58例。不同颈部处理方式的3年生存率见表1。
, 百拇医药
单纯从数字看,颈部做过颈清扫的生存率比其他两组高,但由于样本小,统计学不支持。3年随诊中颈部出现淋巴结转移复发的病例见表2。
表2 舌癌颈部转移3年复发率观察( 例,% ) 转移情况
例数(%)
第一次手术时发现隐匿性颈转移
1
上颈清扫术
4/ 14(28.6)
全颈清扫术
23/116(19.8)
3年随诊中出现颈转移
, 百拇医药
1
放射治疗组
10/ 58(17.2)
随诊观察组
5/ 31(16.1)
颈清扫术标本阴性复发
8/103(7.8)
全组颈淋巴结转移
50/219(22.8)
从表1,2可以看出,对舌癌N0患者3种治疗方法结果基本相当,当然不能由此得到结论,可以将N0患者不作处理,随诊观察毕竟不是上策,要考虑本组有22.8%的潜在转移(3年观察)。
, 百拇医药
进一步分析颈部转移与原发灶大小的关系:T1有14.1%(11/78)患者在3年内有颈转移;T2有25.3%(25/99)转移;T3有33.3%( 5/15)转移;T4有33.3%(9/27)转移。以转移部位统计:第I 区为22.2%;第II区为77.8% ;第III区为52.1% ;第IV、V区为4.8% 。根据这一资料,除T1患者转移机会较小外,应该对舌癌N0患者做一侧肩胛舌骨肌上清扫,包括I~III 区淋巴结。如果患者不愿手术,可以建议做放射治疗,放射剂 量为50 Gy, 5 周完成,或密切观察。Fletcher[20] 证明N0患者给予全颈50 Gy放射治疗可以使90%的病例以后不出现颈部转移,对一些不适宜手术治疗病例,可以应用。
3. 甲状腺癌:在临床未发现颈淋巴结转移时是否行选择性颈清扫术,目前仍有争议,尤以乳头状癌为争论焦点。主张行选择性颈清扫术者认为甲状腺癌的颈部转移率高,即使未触及肿大的淋巴结,颈清扫标本中阳性率也达40%~65%[21],颈部如不及时处理,可能导致广泛浸润和远处转移。不主张行选择性颈清扫术者认为选择性颈清扫与单纯腺叶切除比较,生存率无明显差别;甲状腺原发癌切除后,微小转移灶有可能被机体免疫系统消灭或长期滞留于淋巴结包膜内,最终发展为明显的临床颈转移的比例不高。我院一组125例颈部N0的甲状腺乳头状癌行单纯腺叶切除(不包括姑息切除者),5年以上随访发现颈部转移10例,占8%。10年生存率为80%。而另一组200例N+者10年生存率为83%[22],两组无明显差异。
, 百拇医药
常规对甲状腺乳头状癌行选择性颈清扫术并无必要。Shaha等[21]和Cady等[23]报道两组分化型甲状腺癌多因素分析的结果也均提示:颈部淋巴结转移与否不是影响预后的重要因素,而影响预后的主要因素是年龄、远处转移、甲状腺包膜外侵犯和原发肿瘤的大小。由于甲状腺癌临床发展缓慢,等有明确颈淋巴结转移时再手术也不影响预后,所以,对N0患者通常不采用选择性颈清扫术。
重要的是对临床颈部淋巴结状况的判断要准确,应术前仔细触摸患者的颈部以免遗漏,必要时可结合CT和B型超声波检查。我院[24]经CT、B型超声波检查和病理对照研究表明:甲状腺癌患者经CT、B型超声波检查,凡气管食管沟有肿大的淋巴结,术后病理均证实为转移癌(假阳性为0),术中探查切除气管食管沟淋巴结及上纵隔淋巴结是必要的。若病理证实为阳性,再行选择性颈清扫术。结论
颈淋巴结转移癌从全颈广泛手术到功能保存性手术、到分区局限性手术走过了93年的历程,手术范围缩小,患者创伤减少,疗效日渐提高。N0患者的颈部处理可以有两类:①观察,如甲状腺癌,等淋巴结转移发展了再处理也为时未晚;②分区性清扫术,如舌癌或声门上型喉癌,前者可行肩胛舌骨肌上清扫术;后者可行上颈清扫术或侧颈清扫术。不应再用全颈经典性清扫术来治疗颈部N0病变。N1病变(3cm 以下淋巴结)尚可应用各类分区性颈清扫术。但如果病理检查有淋巴结包膜外侵犯,应考虑术后放射治疗。对N2-3病例国外有学者在试行应用分区性手术[17],对这些病例进行分区性颈清扫术需要采用综合治疗[25],并应谨慎从事。对3 cm以上淋巴结及多个淋巴结转移,应多考虑应用全颈清扫手术。
, 百拇医药
参考文献
1 Crile G. Excision of cancer of the head and neck. JAMA, 1906, 47:1780-1786.
2 Martin HE, Del Valle B, Ehrlich H, et al. Neck dissection. Cancer, 1951, 4: 441-456.
3 Bocca E, Pignataro O. A conservation technique in radical neck dissection. Ann Otol Rhinol Laryngol, 1967,76:975-984.
4 Lindberg RD. Distribution of cervical lymph node metastases from squamous cell carcinoma of the upper respiratory and digestive tracts. Cancer, 1972, 29: 1446-1449.
, 百拇医药
5 Skolnik EM, King FY, Friedman M, et al. The posterior triangle in radical neck surgery. Arch Otolaryngol, 1976, 102: 1- 4.
6 Byers RM. Modified neck dissection: a study of 967 cases from 1970-1980. Am J Surg, 1985,150:414-421.
7 Medina JE, Byers RM. Supraomohyoid neck dissection: rationale, indications, and surgical technique. Head Neck, 1989,11:111-122.
8 屠规益. 颈淋巴系统. 中华耳鼻咽喉科杂志, 1991, 26: 372-374.
, 百拇医药
9 Robbins KT. Pocket guide to neck dissection classification and TNM staging of head and neck cancer. Alexandria: American Academy of Otolaryngology Head and Neck Surgery Foundation Inc ,1991. 9-20.
10 Snow GB, Patel P, Leemans CR, et al. Management of cervical lymph nodes in patients with head and neck cancer. Arch Otorhinolaryngol, 1992, 249:187-194.
11 Pillsbury HC III, Clark M. A rationale for therapy of the N0 neck. Laryngoscope, 1997, 107: 1294-1315.
, 百拇医药
12 时曜,关超, 陈兆林,等. 声门上喉癌淋巴结转移临床病理研究. 中华耳鼻咽喉科杂志 ,1990,25:234-236.
13 Bocca E, Pignataro O, Oldini C, et al. Functional neck dissection: an evaluation and review of 843 cases. Laryngoscope, 1984, 94:942-945.
14 徐震纲, 屠规益. 上颈深淋巴结清除术对声门上型喉癌无临床淋巴结转移的治疗作用.中华耳鼻咽喉科杂志, 1993;28:213-215.
15 Spiro RH, Gallo O, Shah JP. Selective jugular node dissection in patients with squamous carcinoma of the larynx and pharynx. Am J Surg, 1993,166:399-402
, http://www.100md.com
16 De Langen ZJ, Vermey A. Posterolateral neck dissection. Head Neck,1988,10:252-256.
17 Pellitteri PK,Robbins KT,Neuman T. Expanded applicattion of selective neck dissection with regard to nodal status. Head & Neck ,1997,19:260-265.
18 Pitman KT, Johnson JT, Myers E. Effectiveness of selective neck dissection for management of the clinically negative neck. Arch Otolaryngol Head Neck Surg, 1997, 123:917-922.
, 百拇医药
19 Yuen APW, Wei WI, Wong SHW. Critical Appraisal of watchful waiting policy in the management of N0 neck of advanced laryngeal carcinoma. Arch Otolaryngol Head Neck Surg, 1996,122:742-745.
20 Fletcher GH. Elective irradiation of subclinical disease in cancers of the head and neck. cancer, 1972, 29:1450-1454.
21 Shaha AR, Shah JP, Loree TR. Patterns of failure in differentiated carcinoma of the thyroid based on risk groups. Head Neck, 1998, 20:26-30.
, 百拇医药
22 谷铣之,主编. 现代肿瘤学(临床部分). 北京:北京医科大学协和医科大学联合出版社, 1993. 288-294.
23 Cady B, Ross A. An expanded view of risk group definition in differentiated thyroid carcinoma. Surgery, 1988, 104:947-953.
24 罗德红, 石木兰, 徐震纲,等. 颈部转移淋巴结的CT、B超扫描与病理对照研究. 中华放射学杂志, 1997, 31:608-613.
25 Byers RM, Roberts DB. The selective neck dissection for upper aerodigestive tract carcinoma: indications and results. In: Robbins KT, ed. Advances in head and neck oncology. San Diego:Singular , 1998.37-45.
(收稿:1998-08-24 修回:1999-04-10), 百拇医药
单位:100021 北京 中国医学科学院协和医科大学肿瘤医院头颈外科
关键词:
中华耳鼻烟喉科杂志990432 颈淋巴结根治性切除术一词应该是英文radical neck dissection(RND)的最确切的译名,它说明了手术的部位和目的,应该比当前常用的颈清扫术、颈清除术或颈廓清术要明确。但由于这一名词较长,因而用的人不多。目前国内尚无统一译名,我们多用“颈清扫术”。这一手术于1906年由Crile根据1894年Halsted治疗乳腺癌确立的手术原则而提出的,至今已有92的历史[1]。 至50年代经过不少头颈外科专家的完善,将手术标准化,强调了颈内静脉、胸锁乳突肌、副神经等完整切除的必要性[2]。到60年代后在肿瘤手术趋于功能保存的时代里,颈清扫术也进行了改良,主张保存胸锁乳突肌、颈内静脉及副神经,力求减少患者的功能损害[3]。 事实上,Crile在1906年就提出,当颈部没有触及肿大淋巴结时,可以保留颈内静脉及胸锁乳突肌。70年代有些学者注意到口腔、咽部、喉部肿瘤很少转移到颈后三角淋巴结[4,5]。80 ~90年代在积累大量临床经验的基础上,进一步合理地缩小切除范围[6,7],提出各类分区性颈清扫术,达到既要根治肿瘤,又要减少手术创伤,将术后合并症缩减至最小范围,使患者顺利恢复。
, http://www.100md.com
颈淋巴结的分区
外科医师在进行颈部手术前应先了解颈部淋巴结的解剖,了解头颈部各器官肿瘤转移至淋巴结的走向,才能给患者恰当治疗。颈淋巴结解剖已在另文中阐述[8]。根治性颈清扫术最常清扫的淋巴结有以下3组:颈内静脉淋巴结上、中、下组,枕后三角副神经链淋巴结及锁骨上淋巴结。这3组淋巴结在颈部形成一个三角形,其间淋巴管相互沟通。颌下淋巴结清扫应用于口腔肿瘤。器官(喉、气管、食管及甲状腺)周围淋巴结清扫多用于下咽及颈段食管癌、喉癌有声门下浸润,以及甲状腺癌的治疗。
为便于临床应用,1991年美国耳鼻咽喉头颈外科基金学会将颈部淋巴结分区划分,文献上应用渐多趋向一致。颈部淋巴结分区划分规定如下[9](图1)。

图1 颈淋巴结分区
, 百拇医药
第I区(level I)包括颏下区及颌下区淋巴结。
第 II 区(level II)为颈内静脉淋巴结上组,即二腹肌下,相当于颅底至舌骨水平,前界为胸骨舌骨肌侧缘,后界为胸锁乳突肌后缘,为该肌所覆盖。
第III区(level III)为颈内静脉淋巴结中组,从舌骨水平至肩胛舌骨肌与颈内静脉交叉处,前后界与II区同。
第IV区(level IV)为颈内静脉淋巴结下组,从肩胛舌骨肌到锁骨上。前后界与II区同。
第V区(level V)为枕后三角区或称副神经链淋巴结,包括锁骨上淋巴结,后界为斜方肌,前界为胸锁乳突肌后缘,下界为锁骨。
第VI区(level VI) 为内脏周围淋巴结,或称前区(anterior compartment),包括环甲膜淋巴结、气管周围淋巴结、甲状腺周围淋巴结。咽后淋巴结也属这一组。这一区两侧界为颈总动脉,上界为舌骨,下界为胸骨上窝。
, 百拇医药
颈淋巴结清扫术的分类
颈清扫术可以按以下内容分类。
一、按手术适应证划分
1. 选择性颈清扫术(elective neck dissection):这是指患者颈部尚没有临床可确诊的淋巴结转移(N0),但根据原发灶情况(肿瘤部位、病理分化程度、T分类、以往治疗等)来判断,有较大可能有潜在淋巴结转移,由经治医师决定需要进行颈清扫术者。目前大量病例报道证明,这类手术后颈部标本病理检查有30%左右有显微镜下可见的癌灶,称为亚临床转移灶或隐匿转移灶[10-12]。对于N0患者是否应做根治性全颈清扫术,各家意见不一。
2. 治疗性颈清扫术(therapeutic neck dissection):这一手术是针对患者颈部已有肿大淋巴结转移(N1-3)而进行的,手术后标本检查约80%左右有病理可确诊的转移灶。
, 百拇医药
二、按手术切除组织来划分
1. 全颈清扫术(comprehensive neck dissection 或 radical neck dissection):根据解剖部位,切除胸锁乳突肌、肩胛舌骨肌、颈内和颈外静脉、颈横动脉、副神经、颈丛神经等,连同这一解剖范围内的淋巴结(通常为颈内静脉淋巴结上、中、下组,颈后三角淋巴结及锁骨上淋巴结)全部切除。
2. 改良性颈清扫术(modified neck dissection)或称功能性颈清扫术(functional neck dissection):在这一手术中保留胸锁乳突肌、颈内静脉和副神经,即为“三保留”手术。有的学者还主张保留颈丛神经[13],通常适应于颈部转移淋巴结在3 cm以下的病例(N1)。
三、按手术切除的区域(范围)来划分
, http://www.100md.com
1. 全颈清扫术(radical neck dissection):清扫I~V区。
2. 分区性颈清扫术(selective neck dissection):按原文应翻译为选择性颈清扫术,但易和elective neck dissection (选择性颈清扫术)相混淆,故试译如上。临床经验证实颈清扫的标本内并非所有分组淋巴结均有肿瘤转移。颈后三角转移较少,尤其对N0颈部作手术时更是如此[4,5]。分区性颈清扫大致包括:①上颈清扫术(II区 )[14];②肩胛舌骨肌上清扫术(I~III区,Supraomohyoid ND)[7](图2);③侧颈清扫术(I~IV区,Lateral ND)[15](图3);④前颈清扫术(VI区,anterior compartment ND)[9,11](图4);⑤后侧颈清扫术(II~V,posterolateral ND)[16](图5)。


, http://www.100md.com
图2 肩胛舌骨肌上清扫术 图3 侧颈清扫术 图4 前颈清扫术 图5 后侧颈清扫术
长期以来,头颈外科医师们做了大量颈清扫手术,发现并非在任何时候都要全颈清扫,这一点在文献上已有大量材料证实。目前对颈部N0或某些3 cm以下转移淋巴结(N1)患者,经典的颈清扫手术已很少应用,而较多地采用分区性颈清扫术,如声门上型喉癌颈部N0者,采用上颈清扫术或肩胛舌骨肌上清扫术(颌下I 区不做清扫)或侧颈清扫术;对口腔癌用肩胛舌骨肌上清扫术或侧颈清扫术;甲状腺癌常有颈后三角转移,宜全颈功能性清扫术加前颈清扫术等。
3.扩大颈清扫术(extended radical neck dissection):手术超出原颈清扫范围,包括常规不清扫的淋巴结和其他软组织切除等[9,11]。
临床应用
, 百拇医药
90年代以来,分区性颈清扫已成为颈转移癌的治疗倾向,应用于N0病例,甚至N1~2病例[17]。如口腔癌作肩胛舌骨肌上清扫术、喉癌作侧颈清扫术等,避免了以往经典全颈清扫术带来的术后后遗症,减少了手术创伤。
对于颈部N0病例,有的头颈肿瘤外科医师主张,对口腔及声门上型喉癌患者颈部体检N0,只要有15%~20%以上的机会有潜在癌转移,就应该做全颈清扫术[11,18]。但有人反对,因为这一手术范围广泛,创伤大,术后患者诸多不便,如面部水肿、颈部下陷、患侧斜方肌萎缩和上肢抬举困难等。而且文献上没有充分证据说明N0做全颈清扫术的效果优于不做广泛手术者。Yuen等[19]报道他们对声门上型喉癌N0患者只治疗局部,也取得同样治疗效果。但分区性颈清扫术不同于以往的全颈清扫术,分区性清扫手术范围小,只限于近处引流区淋巴结,创伤少,术后后遗症少,利于恢复。
, http://www.100md.com
表1 舌癌颈部手术与无手术组3年生存率比较( 例,% ) 分组
T1
T2
T3
T4
颈部手术
31/37(83.8)
44/66(66.7)
4/8(50.0)
10/19(52.6)
无颈部手术
, 百拇医药
1
1
1
1
放射治疗
15/21(71.4)
11/24(45.8)
2/6(33.3)
2/7(28.6)
门诊观察
15/20(75.0)
5/ 9(55.6)
, http://www.100md.com
1/1
1/1
下面就N0病例,结合我院资料,讨论分区性颈清扫术的应用。头颈原发肿瘤颈部N0的手术治疗
1. 声门上型喉癌:我科于70年代根据声门上型喉癌的淋巴引流第一站到颈内静脉淋巴结上组的特点,设计上颈深淋巴结切除术,送冰冻切片病理检查。如检查有转移,即做全颈清扫术。如病理阴性则颈部不作处理,避免不必要的扩大手术[13]。到1990年已手术162例,只有13例上颈清扫淋巴结阳性,而需进一步做颈清扫术。这一组喉癌声门上型N0的淋巴结显微镜下阳性率为8%(13/162)。其中149例在喉部手术后颈部观察,5年内颈部出现淋巴结转移的有15例,为 10.1%(15/149),复发率与文献报告相同。这一组有66%病例为III ~IV期患者,其5年生存率是81.2%。
, 百拇医药
如以原发灶T分类看颈部淋巴结转移的发生率,T1:14 例,5年观察无颈部转移;T2,:37例,3例(8.1%)颈转移;T3:76例,7例(9.2%)颈转移;T4:22 例,5 例(22.7%) 颈转移。15例5年内颈部复发转移者,同侧10例,对侧5例;4例为II区,8例为III区,3例为IV区。因此,对于声门上型喉癌N0患者可以采用上颈淋巴结切除术,如为会厌原发中线病变,可以作双上颈手术。也可考虑肩胛舌骨肌上清扫术,由于声门上型喉癌基本上没有颌下区转移,可以免除该区清扫术。上颈或肩胛舌骨肌上清扫对患者创伤不大 ,效果良好。
2. 舌癌:舌分为前2/3(舌活动部)与后1/3(舌根部),按解剖分界前部属口腔,后部属口咽,舌前2/3的淋巴引流有一个特点,第一站可以直接引流到颈内静脉淋巴结上组;也可以不经过上组直接引流到颈内静脉淋巴结中组。 从临床经验来看,大约有1/4的患者舌淋巴管可以直接汇流到颈内静脉中段淋巴结,Crile[1]指出在治疗舌癌转移时,有时可以在颈内静脉和肩胛舌骨肌交叉处发现第一站肿大转移淋巴结,并以图解显示。由于颈中部被胸锁乳突肌所覆盖,淋巴结稍肿大时不如上颈部容易被触及。因此,我科以往对舌癌N0患者常规做舌癌联合根治术(全颈清扫术)。兹将1960~1993年 219 例舌活动部癌T1-4N0患者的治疗经验作一介绍。颈部处理有3种方式:①颈部手术组,130 例(上颈清扫术14例,全颈清扫术116 例);②颈部不处理组,舌病灶手术后颈部随诊观察,31例;③单纯放射治疗组,58例。不同颈部处理方式的3年生存率见表1。
, 百拇医药
单纯从数字看,颈部做过颈清扫的生存率比其他两组高,但由于样本小,统计学不支持。3年随诊中颈部出现淋巴结转移复发的病例见表2。
表2 舌癌颈部转移3年复发率观察( 例,% ) 转移情况
例数(%)
第一次手术时发现隐匿性颈转移
1
上颈清扫术
4/ 14(28.6)
全颈清扫术
23/116(19.8)
3年随诊中出现颈转移
, 百拇医药
1
放射治疗组
10/ 58(17.2)
随诊观察组
5/ 31(16.1)
颈清扫术标本阴性复发
8/103(7.8)
全组颈淋巴结转移
50/219(22.8)
从表1,2可以看出,对舌癌N0患者3种治疗方法结果基本相当,当然不能由此得到结论,可以将N0患者不作处理,随诊观察毕竟不是上策,要考虑本组有22.8%的潜在转移(3年观察)。
, 百拇医药
进一步分析颈部转移与原发灶大小的关系:T1有14.1%(11/78)患者在3年内有颈转移;T2有25.3%(25/99)转移;T3有33.3%( 5/15)转移;T4有33.3%(9/27)转移。以转移部位统计:第I 区为22.2%;第II区为77.8% ;第III区为52.1% ;第IV、V区为4.8% 。根据这一资料,除T1患者转移机会较小外,应该对舌癌N0患者做一侧肩胛舌骨肌上清扫,包括I~III 区淋巴结。如果患者不愿手术,可以建议做放射治疗,放射剂 量为50 Gy, 5 周完成,或密切观察。Fletcher[20] 证明N0患者给予全颈50 Gy放射治疗可以使90%的病例以后不出现颈部转移,对一些不适宜手术治疗病例,可以应用。
3. 甲状腺癌:在临床未发现颈淋巴结转移时是否行选择性颈清扫术,目前仍有争议,尤以乳头状癌为争论焦点。主张行选择性颈清扫术者认为甲状腺癌的颈部转移率高,即使未触及肿大的淋巴结,颈清扫标本中阳性率也达40%~65%[21],颈部如不及时处理,可能导致广泛浸润和远处转移。不主张行选择性颈清扫术者认为选择性颈清扫与单纯腺叶切除比较,生存率无明显差别;甲状腺原发癌切除后,微小转移灶有可能被机体免疫系统消灭或长期滞留于淋巴结包膜内,最终发展为明显的临床颈转移的比例不高。我院一组125例颈部N0的甲状腺乳头状癌行单纯腺叶切除(不包括姑息切除者),5年以上随访发现颈部转移10例,占8%。10年生存率为80%。而另一组200例N+者10年生存率为83%[22],两组无明显差异。
, 百拇医药
常规对甲状腺乳头状癌行选择性颈清扫术并无必要。Shaha等[21]和Cady等[23]报道两组分化型甲状腺癌多因素分析的结果也均提示:颈部淋巴结转移与否不是影响预后的重要因素,而影响预后的主要因素是年龄、远处转移、甲状腺包膜外侵犯和原发肿瘤的大小。由于甲状腺癌临床发展缓慢,等有明确颈淋巴结转移时再手术也不影响预后,所以,对N0患者通常不采用选择性颈清扫术。
重要的是对临床颈部淋巴结状况的判断要准确,应术前仔细触摸患者的颈部以免遗漏,必要时可结合CT和B型超声波检查。我院[24]经CT、B型超声波检查和病理对照研究表明:甲状腺癌患者经CT、B型超声波检查,凡气管食管沟有肿大的淋巴结,术后病理均证实为转移癌(假阳性为0),术中探查切除气管食管沟淋巴结及上纵隔淋巴结是必要的。若病理证实为阳性,再行选择性颈清扫术。结论
颈淋巴结转移癌从全颈广泛手术到功能保存性手术、到分区局限性手术走过了93年的历程,手术范围缩小,患者创伤减少,疗效日渐提高。N0患者的颈部处理可以有两类:①观察,如甲状腺癌,等淋巴结转移发展了再处理也为时未晚;②分区性清扫术,如舌癌或声门上型喉癌,前者可行肩胛舌骨肌上清扫术;后者可行上颈清扫术或侧颈清扫术。不应再用全颈经典性清扫术来治疗颈部N0病变。N1病变(3cm 以下淋巴结)尚可应用各类分区性颈清扫术。但如果病理检查有淋巴结包膜外侵犯,应考虑术后放射治疗。对N2-3病例国外有学者在试行应用分区性手术[17],对这些病例进行分区性颈清扫术需要采用综合治疗[25],并应谨慎从事。对3 cm以上淋巴结及多个淋巴结转移,应多考虑应用全颈清扫手术。
, 百拇医药
参考文献
1 Crile G. Excision of cancer of the head and neck. JAMA, 1906, 47:1780-1786.
2 Martin HE, Del Valle B, Ehrlich H, et al. Neck dissection. Cancer, 1951, 4: 441-456.
3 Bocca E, Pignataro O. A conservation technique in radical neck dissection. Ann Otol Rhinol Laryngol, 1967,76:975-984.
4 Lindberg RD. Distribution of cervical lymph node metastases from squamous cell carcinoma of the upper respiratory and digestive tracts. Cancer, 1972, 29: 1446-1449.
, 百拇医药
5 Skolnik EM, King FY, Friedman M, et al. The posterior triangle in radical neck surgery. Arch Otolaryngol, 1976, 102: 1- 4.
6 Byers RM. Modified neck dissection: a study of 967 cases from 1970-1980. Am J Surg, 1985,150:414-421.
7 Medina JE, Byers RM. Supraomohyoid neck dissection: rationale, indications, and surgical technique. Head Neck, 1989,11:111-122.
8 屠规益. 颈淋巴系统. 中华耳鼻咽喉科杂志, 1991, 26: 372-374.
, 百拇医药
9 Robbins KT. Pocket guide to neck dissection classification and TNM staging of head and neck cancer. Alexandria: American Academy of Otolaryngology Head and Neck Surgery Foundation Inc ,1991. 9-20.
10 Snow GB, Patel P, Leemans CR, et al. Management of cervical lymph nodes in patients with head and neck cancer. Arch Otorhinolaryngol, 1992, 249:187-194.
11 Pillsbury HC III, Clark M. A rationale for therapy of the N0 neck. Laryngoscope, 1997, 107: 1294-1315.
, 百拇医药
12 时曜,关超, 陈兆林,等. 声门上喉癌淋巴结转移临床病理研究. 中华耳鼻咽喉科杂志 ,1990,25:234-236.
13 Bocca E, Pignataro O, Oldini C, et al. Functional neck dissection: an evaluation and review of 843 cases. Laryngoscope, 1984, 94:942-945.
14 徐震纲, 屠规益. 上颈深淋巴结清除术对声门上型喉癌无临床淋巴结转移的治疗作用.中华耳鼻咽喉科杂志, 1993;28:213-215.
15 Spiro RH, Gallo O, Shah JP. Selective jugular node dissection in patients with squamous carcinoma of the larynx and pharynx. Am J Surg, 1993,166:399-402
, http://www.100md.com
16 De Langen ZJ, Vermey A. Posterolateral neck dissection. Head Neck,1988,10:252-256.
17 Pellitteri PK,Robbins KT,Neuman T. Expanded applicattion of selective neck dissection with regard to nodal status. Head & Neck ,1997,19:260-265.
18 Pitman KT, Johnson JT, Myers E. Effectiveness of selective neck dissection for management of the clinically negative neck. Arch Otolaryngol Head Neck Surg, 1997, 123:917-922.
, 百拇医药
19 Yuen APW, Wei WI, Wong SHW. Critical Appraisal of watchful waiting policy in the management of N0 neck of advanced laryngeal carcinoma. Arch Otolaryngol Head Neck Surg, 1996,122:742-745.
20 Fletcher GH. Elective irradiation of subclinical disease in cancers of the head and neck. cancer, 1972, 29:1450-1454.
21 Shaha AR, Shah JP, Loree TR. Patterns of failure in differentiated carcinoma of the thyroid based on risk groups. Head Neck, 1998, 20:26-30.
, 百拇医药
22 谷铣之,主编. 现代肿瘤学(临床部分). 北京:北京医科大学协和医科大学联合出版社, 1993. 288-294.
23 Cady B, Ross A. An expanded view of risk group definition in differentiated thyroid carcinoma. Surgery, 1988, 104:947-953.
24 罗德红, 石木兰, 徐震纲,等. 颈部转移淋巴结的CT、B超扫描与病理对照研究. 中华放射学杂志, 1997, 31:608-613.
25 Byers RM, Roberts DB. The selective neck dissection for upper aerodigestive tract carcinoma: indications and results. In: Robbins KT, ed. Advances in head and neck oncology. San Diego:Singular , 1998.37-45.
(收稿:1998-08-24 修回:1999-04-10), 百拇医药