ОТФғ¶щүЖICUРЭүЛ116АэБЩөІ·ЦОц
ЧчХЯӘғіВПНйҒ №ұИЩ ·®С°Г· УЪТг НхАЧ
µӨО»ӘғіВПНйҒҰұ№ұИЩҰұ·®С°Г·ҰұНхАЧ 100045 КЧ¶әТҢүЖөуС§ёҢКф±±ң©¶щНҮТҢФғӘ»УЪТг ДПң©КР¶щНҮТҢФғ
№ШәьөКӘғРЭүЛӘ»әУЗүТҢБЖІҰ·үӘ»¶щүЖӘ»ЛАНцВК
ЦР»Ғ¶щүЖФУЦң991003 ҰңХҒТҒҰү ДүµД µчІйҢьДкАөРЭүЛµДБчРРІҰС§ҰұБЩөІМШµгғНРЭүЛЛАНцПа№ШТтЛШӘ¬МҢМЦРҰ¶щРЭүЛБЩөІ·ЦРНҰӘ·Ң·Ё ¶Ф1996Дк1ФВҰ«1997Дк12ФВИлОТФғPICUК±»тЧҰФғЖЪәд·ұЙъРЭүЛµДІҰАэҢшРР»Ш№ЛРФБЩөІ·ЦОцҰӘҢб№ы 594АэЦР116Аэ·ұЙъРЭүЛӘ¬РЭүЛ»әІҰВК19.5%ҰӘЛАНц49АэӘ¬ІҰЛАВК42.2%ҰӘНвТтҰұДЪТтғНТҢФөРФ»мғПТтЛШТэЖрµДРЭүЛХә75.9%ҰӘРЭүЛЛАНц¶аТтЛШ±дБү·ЦОцПФКңӘғРЭүЛ>8РҰК±Ә¬ФаЖчµН№аЧұ>12РҰК±Ә¬РҰ¶щОӘЦШІҰАэЖА·Ц(PCIS)<75·ЦӘ¬PaO2/FiO2<250ОҒЧоПФЦшПа№ШТтЛШҰӘёщңЭКЗ·сөжФЪУлРЭүЛ·ұЙъПа№ШµДВэРФІҰ»т¶аФаЖч№¦ДЬХП°ЧЫғПХч(MODS)Ә¬Ң«РЭүЛ·ЦОҒёөФУРНғНµӨөүРНБҢАаҰӘёөФУРН70АэӘ¬ЛАНц50АэӘ¬ІҰЛАВК71%Ә»µӨөүРН46АэӘ¬ЛАНц18АэӘ¬ІҰЛАВК39%ҰӘБҢРНПа±ИІоТмУРПФЦшТвТе(¦Ц2=11.970Ә¬P< 0.001)ҰӘҢбВЫ PICUµДРЭүЛ·ұІҰ»ъАніӘУлНвТтҰұДЪТтғНТҢФөРФТтЛШУР№ШҰӘРЭүЛФ¤ғуУл¶аЦЦТтЛШПа№ШҰӘёөФУғНµӨөүРНРЭүЛңЯУРГчПФІ»Н¬µДБЩөІ±нПЦғНФ¤ғуҰӘЗш·ЦБҢАаРЭүЛҢ«УРАыУЪФзЖЪХп¶ПҰұКµРРғПАнµДЦОБЖІЯВФғН¶ФРЭүЛµД»әІҰВКҰұІҰЛАВКә°БЖР§µДПа»Ө±ИҢП
, °ЩДөТҢТ©
Clinical analysis of 116 children with shock in a pediatric intensive care unit
CHEN Xiannan, GENG Rong, FAN Xunmei, et al.
Beijing ChildrenҰдs Hospital, Capital University of Medical Sciences, Beijing 100045
ҰңAbstractҰү Objective To investigate the etiologies, clinical features and risk factors of children with shock in a pediatric intensive care unit (PICU), and seek the clinical classification of shock. Methods One hundred and sixteen children with shock in PICU from January 1996 to December 1997 were identified and retrospectively analyzed. Results The morbidity and mortality of shock were 19.5% and 42.2%, respectively. Of 75% shock cases were related with external, internal and iatrogenic factors. According to multivariate analysis, the following factors that independently and significantly related to shock mortality were identified: organ hypoperfusion for over 12hr, shock more than 8hr, PaO2/FiO2<250 and re-occurrence of shock. Shock was divided into complicated and simple types according to whether or not presence of chronic diseases and multiple organ dysfunction syndrome (MODS) related with shock. There were 70 cases of complicated shock with a mortality of 71%, and 46 cases of simple shock with a mortality of 39%. The difference in mortality between the two types of shock was significant (¦Ц2=11.970, P< 0.001). Conclusion The pathogenesis of shock in PICU was associated with combined factors of external, internal and iatrogenic. There were significant differences in clinical manifestations and outcome between complicated and simple types of shock. Standardization of the diagnosis and classification of shock may be of benefit to early recognition of shock, determination of treating strategy, and the comparation among the mortality, morbidity treatment efficacy of shock.
, °ЩДөТҢТ©
ҰңKey wordsҰү Shock Intensive care units, pediatric Mortality
РЭүЛКЗОӘЦШ»ә¶щЧҒИл¶щүЖЦШЦұә໤КТ(PICU)ғНµәЦВЛАНцµДЦчТҒФТтЦ®Т»ҰӘ90ДкөъТФАө¶ФРЭүЛёЕДоә°Жд·ұЙъ»ъАнµДИПК¶ңщУРБЛЙоүМ±д»ҮӘ¬µ«ДүЗ°ОДПЧ±ЁµАРҰ¶щРЭүЛµД»әІҰВКҰұІҰЛАВКПаІоЙхФ¶ҰӘОҒБЛµчІйРЭүЛµД»әІҰВКҰұІҰЛАВКҰұБЩөІМШµгғНЛАНцПа№ШТтЛШӘ¬МҢМЦРЭүЛµД·ЦРНӘ¬¶ФОТФғ116АэРЭүЛІҰАэҢшРР»Ш№ЛРФµДБЩөІ·ЦОцӘ¬±ЁёжИзПВҰӘ
ЧКБПғН·Ң·Ё
Т»ҰұЧКБП
1996Дк1ФВҰ«1997Дк12ФВӘ¬ИлPICUК±»тЧҰФғЖЪәд·ұЙъµДРЭүЛІҰАэңщ№йИл±ңЧйҰӘЧКБПАөФөУЪІҰАъҰұОӘЦШІҰАэЖА·Ц±нҰұРЭүЛә໤әЗВә±нғН»¤Күә໤әЗВә±нҰӘ
¶юҰұµчІйДЪИЭ
, °ЩДөТҢТ©
әИНщК·ӘғәЗВәУРОЮВэРФІҰҰұПИМмРФәІІҰҰұФаЖч№¦ДЬЛрғ¦Ұұі¤ЖЪУ¦УГә¤ЛШғН»ҮБЖµИЦВГвТЯ№¦ДЬ»тДЪ»·ңіОЙВТµДТтЛШҰӘРЭүЛ·ұЙъ30МмЗ°µД»ъМе»щөҰЧөМ¬ҰӘПЦІҰК·ӘғәЗВәФаЖчµН№аЧұғНРЭүЛ·ұЙъҰұіЦРшК±әдӘ¬РЭүЛ·өёө·ұЙъөОКэҰӘИлPICU 24РҰК±ДЪғНРЭүЛ·ұЙъК±РҰ¶щЛАНцОӘПХЖА·Ц(PRISM)ғН№ъДЪРҰ¶щОӘЦШІҰАэЖА·Ц(PCIS)ЦµҰӘ°өНвТтҰұДЪТтғНТҢФөРФИэАаТтЛШ·ЦАаӘ¬µчІйЕР¶ЁµәЦВРЭүЛЦчТҒФТтғН(»т)УХТтӘ¬·ЦОцЦОБЖіЙ№¦ғНК§°ЬµДңСйҢМСµҰӘ
ИэҰұХп¶П±кЧә
PCISӘғ°өЦР»ҒТҢС§»б¶щүЖС§»бә±ХпС§Чй1995ДкЦЖ¶ЁµДРҰ¶щОӘЦШІҰАэЖА·Ц·Ё(ІЭ°ё)[1]ҰӘФаЖчµН№аЧұҰұРЭүЛғН¶аФаЖч№¦ДЬХП°ЧЫғПХч(MODS)ӘғТФ1991ДкГА№ъРШүЖ/ОӘЦШІҰТҢС§»б(ACCP/SCCM)БҒПҮ»бТйМбіцµДИ«ЙнСЧЦұ·өУ¦ЧЫғПХч(SIRS)ғНMODSРВёЕДоОҒТАңЭ[2,3] Ә¬ТФ1994ДкHayden[4]ғНFitcherµИ[5]ёщңЭЙПКцёЕДоМбіцµДРҰ¶щРЭүЛғНMODSЧКБПОҒХп¶П±кЧәҰӘңЯ±ёПВБРёчПоЦРТ»По»тТ»ПоТФЙПОҒФаЖчµН№аЧұ[6]Әғ(1) ·ЗРД·ОәІ»әЛщЦВµНСхСҒЦұӘ¬PaO2<60 mmHg(1 mmHg=0.133 kPa)»тСхғПЦёКэ(PaO2/FiO2)<300Ә»(2)ә±РФЙсЦңёД±діЦРш1РҰК±ТФЙПӘ»(3)ЦГµәДт№ЬәаІвДтБүРҰУЪ1 ml/(kg.h)Ә¬іЦРш1РҰК±ТФЙПӘ» (4)ёЯИйЛбСҒЦұ(өуУЪКµСйКТёЯПЮЦµ)ҰӘPRISMӘғёщңЭPollackµИ[6]µДPRISMЖА·Ц·ЁҰӘ
, http://www.100md.com
ЛДҰұНіәЖС§ө¦Ан
У¦УГµӨТтЛШүЁ·ҢәмСйҰұtәмСйғН¶аТтЛШLogisticЦрІҢ»Ш№йЙёСҰ±дБү¶ФРЭүЛЛАНцПа№ШТтЛШҢшРР·ЦОцҰӘІ»Н¬АаРНРЭүЛµДІҰЛАВКғНБЩөІ±нПЦ·ЦОцУ¦УГүЁ·ҢәмСйҰӘЖА·ЦТФңщЦµҰА±кЧәІо(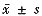 )±нКңҰӘ
)±нКңҰӘ
Ңб№ы
Т»ҰұТ»°гЧКБП
1996Дк1ФВҰ«1997Дк12ФВ№ІКХЦООӘЦШ»ә¶щ594АэӘ¬116Аэ·ығПРЭүЛµДХп¶П±кЧә,»әІҰВК19.5%Ә»ЛАНц49АэӘ¬ІҰЛАВК42.2%ҰӘ
1.ДкБд·ЦІәӘғҰЬ1Лк45Аэ(38.8%)Ә¬ЛАНц25АэӘ¬ІҰЛАВК55.6%Ә»>1Лк71Аэ(61.2%)Ә¬ЛАНц24АэӘ¬ІҰЛАВК33.8%ҰӘ
2.ЖА·ЦЦµӘғPRISMОҒ(16ҰА6)·ЦӘ¬өж»оғНЛАНцЧй·Ц±рОҒ(14ҰА4)·ЦғН(18ҰА5)·Ц(t=1.666Ә¬P< 0.05)Ә»PCISОҒ(78ҰА18)·ЦӘ¬өж»оғНЛАНцЧй·Ц±рОҒ(81ҰА12)·ЦғН(73ҰА15)·Ц(t=2.601Ә¬P<0.05)ҰӘ
, °ЩДөТҢТ©
3.µәЦВРЭүЛµД»щөҰәІІҰ»тЧөМ¬ӘғҰЬ1ЛкӘғЦШЦұ·ОСЧ11АэҰұ°ЬСҒЦұ7АэҰұРД·ОёөЛХ7Аэ ҰұMODS 5АэҰұПИМмРФРДФаІҰ5АэҰұі¦µАёРИң3АэҰұЦРКаЙсңПµНіёРИң2АэҰұЖдЛы5АэҰӘ>1ЛкӘғ°ЬСҒЦұ12АэҰұMODS 11АэҰұҢбµЮЧйЦҮІҰ8АэҰұ°ЧСҒІҰғНЦЧБц7АэҰұІҰ¶ңРФДФСЧ6АэҰұРД·ОёөЛХғу5АэҰұ·ОСЧ5АэҰұСҒТғІҰ3АэҰұөөЙЛ»тКЦКхғу3АэҰұЦР¶ң2 АэҰұЙцІҰ2АэҰұЖдЛы7АэҰӘ
4.БЩөІң№эӘғЧҰФғЖЪәд·ұІҰ66АэӘ¬Хә56.9 %(ДЪүЖ37.0%Ә¬НвүЖ9.4%Ә¬PICUДЪ10.5%)Ә¬¶аПµТюДдЖрІҰҰӘРЭүЛіЦРш8РҰК±ТФЙП45Аэ(38.8%)Ә¬РЭүЛ·өёө·ұЙъ31Аэ(26.7%)ҰӘРЭүЛЗ°ТСУ¦УГСҒ№Ь»оРФТ©ХЯХә1/3Ә¬өЛАаРЭүЛ»ә¶щіӘіКПЦСПЦШФаЖчµН№аЧұӘ¬µ«СҒС№ҢцОҒБЩҢз·¶О§»тЖ«µНҰӘ
5.РЭүЛІұ·ұФаЖчЛӨҢЯӘғMODS 54 АэҰұДФЛ®ЦЧ38 АэҰұғфОьңҢЖИЧЫғПХч(ARDS) 22 АэҰұЙц№¦ДЬЛӨҢЯ19 АэҰұ Оёі¦№¦ДЬЛӨҢЯ18АэҰұDIC 15АэҰұЦРКаРФДт±АЦұ4АэҰӘ
, °ЩДөТҢТ©
¶юҰұРЭүЛІҰТтғН(»т)УХ·ұТтЛШ
УЙНвТтҰұДЪТтғНТҢФөРФ»мғПТтЛШТэЖрХЯ88Аэ(75.9 %)ҰӘЖдЦРёРИң101Аэ(87.1%)Ә¬И±Сх76Аэ(65.5%)Ә¬ГвТЯ№¦ДЬµНПВҰұПИМмРФ»тВэРФәІІҰғНЛбәоµзҢвЦКСҒМЗОЙВТµИДЪФөРФТтЛШ89Аэ(76.7%)ҰӘғфОь»ъПа№ШРФ·ОСЧҰұµә№Ь°ЬСҒЦұҰұТ©ОпЦВДЪ»·ңіК§ғвµИТҢФөРФТтЛШ71Аэ(61.2%)ҰӘ
ИэҰұРЭүЛЛАНцПа№ШТтЛШ·ЦОц
1.РЭүЛЛАНцПа№ШТтЛШµДµӨТтЛШ·ЦОцҢб№ыӘғИлPICU»тРЭүЛ·ұЙъК±Ә¬¶аЦЦТтЛШУлРЭүЛЛАНцµД№ШПµПФЦш(±н1)ҰӘ
±н1 РЭүЛЛАНцОӘПХТтЛШµӨТтЛШ·ЦОцҢб№ы ТтЛШ
¦Ц2Цµ»тtЦµ
PЦµ
, °ЩДөТҢТ©
RR
RR 95%үЙРЕПЮ
·ұЙъµШµг(ФғДЪ)
3.066
0.08
0.679
0.439Ұ« 1.049
MODS
33.440
0.001
3.576
2.318Ұ«5.518
, °ЩДөТҢТ©
РД·ОёөЛХ
5.346
0.021
1.809
1.092Ұ«2.997
ВэРФІҰ
4.702
0.03
1.658
1.048Ұ«2.623
РЭүЛ>8РҰК±
53.950
, http://www.100md.com 0.0001
6.077
3.747Ұ«9.856
µН№аЧұ>12РҰК±
65.715
0.0001
8.204
4.921Ұ«13.677
РЭүЛ·өёө·ұЙъ
44.097
0.0001
3.986
, http://www.100md.com
2.645Ұ«6.005
СхғПЦёКэ<250
28.305
0.0001
3.033
2.012Ұ«4.572
PRISM>15·Ц
114.000
0.0001
PCIS<75·Ц
5.800
0.0001
, °ЩДөТҢТ©
2.РЭүЛЛАНцµД¶аТтЛШLogistic»Ш№йЙёСҰ±дБү·ЦОцПФКңӘғРЭүЛ>8РҰК±Ә¬ФаЖчµН№аЧұ>12РҰК±Ә¬PCIS<75Ә¬СхғПЦёКэ<250ОҒЧоПФЦшПа№ШТтЛШ(±н2)ҰӘЛщµГФ¤әЖЛАНцёЕВК№«КҢИзПВӘғ
P=e9.0848+2.8848X1 +2.4225X2-0.1474X3+2.3807X4/1+e9.0848+2.8848X1+2.4225X2-0.1474X3+2.3807X4
(X1,X2,X3,X4·Ц±рОҒӘғРЭүЛ>8РҰК±Ә¬µН№аЧұ>12РҰК±Ә¬PCIS<75Ә¬СхғПЦёКэ<250)ҰӘ
±н2 РЭүЛЛАНцОӘПХТтЛШ¶аТтЛШЦрІҢLogistic»Ш№й·ЦОцҢб№ы ТтЛШ
, http://www.100md.com
»Ш№йПµКэ
±кЧәОу
¦Ц2Цµ
PЦµ
RR
RR 95%үЙРЕПЮ
РЭүЛ>8 h
2.4225
0.79
9.453
0.0021
11.5017
, http://www.100md.com 2.4099Ұ«52.8162
µН№аЧұ>12 h
2.8848
0.79
13.307
0.0003
85.66
4.4504Ұ«85.6653
СхғПЦёКэ<250
2.3807
1.09
4.753
, http://www.100md.com
0.0292
10.8993
1.2717Ұ«92.8131
PCIS<75·Ц
-0.1474
0.05
9.008
0.0027
0.8629
0.7838Ұ«0.9501
ЛДҰұХп¶П·ЦАа
РЭүЛ·ұЙъК±Ә¬°өө«НіІҰТт·ЦАаӘғёРИңРФРЭүЛ68Аэ(58.6%)Ә¬µНСҒИЭБүРФРЭүЛ24Аэ(20.7%)Ә¬РДФөРФРЭүЛ12Аэ(10.4%)Ә¬№эГфРФРЭүЛ2Аэ(1.7%)Ә¬»мғПРН»т·ЦАаА§ДС10Аэ(8.6%)Ә»ІҰЛАВК·Ц±рОҒ50.7%Ә¬37.5%Ә¬58.3%Ә¬0%ғН70%ҰӘРЭүЛ·өёө·ұЙъХЯ·ЦАаүЙ·ұЙъ±д»ҮҰӘ
, http://www.100md.com
ОТГЗ¶ФРҰ¶щРЭүЛМбіцТФПВ·ЦРНӘғәМ·ұёөФУРНРЭүЛ(әтіЖёөФУРН)ғНФ·ұµӨөүРНРЭүЛ(әтіЖµӨөүРН)ҰӘёөФУРНәөөжФЪПИМмРФ»тВэРФәІІҰӘ¬»тРЭүЛ·ұЙъК±°йMODSҰӘµӨөүРНәөәИНщҢҰүµӘ¬КЧөО»әІҰЦ±ҢУ·ұЙъРЭүЛӘ¬ЗТІ»°йMODSҰӘ±ңЧй°өёөФУРНғНµӨөүРН·ЦАаӘғёөФУРНРЭүЛ70Аэ(60.3%)Ә¬ЛАНц50АэӘ¬ІҰЛАВК71.4%ҰӘЖдЦРөжФЪВэРФІҰХЯ59Аэ(50.9%)Ә»µӨөүРНРЭүЛ46Аэ(39.7%)Ә¬ЛАНц18АэӘ¬ІҰЛАВК39%ҰӘБҢРНІҰЛАВК±ИҢПӘ¬ІоТмУР·ЗіӘПФЦшТвТе(¦Ц2ӘҢ11.97Ә¬P<0.001)ҰӘБҢРНРЭүЛБЩөІ±нПЦғНФ¤ғу±ИҢПәы±н3ҰӘ
±н3 ёөФУРНғНµӨөүРНРЭүЛБЩөІЧКБПғНФ¤ғу±ИҢП(АэКэ) РЭүЛ
·ЦРН
Аэ
Кэ
PRISM
, °ЩДөТҢТ©
>15·Ц
PCIS
<75·Ц
PaO2/FiO2
<250
РЭүЛ
>12h
MODS
ДЪ»·ңі
ОЙВТ
ІҰЛАВК
(%)
, http://www.100md.com ёөФУРН
70
36
45
29
25
46
32
71.4
µӨөүРН
46
12
15
8
, °ЩДөТҢТ©
5
8
5
39.1
¦Ц2Цµ
7.349
11.172
5.786
8.940
9.735
6.271
11.970
PЦµ
, http://www.100md.com
0.007
0.001
0.02
0.01
0.002
0.012
0.001
ЧұӘғДЪ»·ңіОЙВТЦёСҒЗеәШ<3.0 mmol/L»т>6.0 mmol/LӘ¬СҒЗеДЖ<120 mmol/L»т>150 mmol/LӘ¬СҒЗеёЖ<0.8 mmol/LӘ¬СҒМЗ>16.6 mmol/L»т<2.8 mmol/L
МЦВЫ
Т»Ұұ№ШУЪµ±З°РҰ¶щРЭүЛБчРРІҰС§
, °ЩДөТҢТ©
ҢьДкАөОТ№ъРҰ¶щә±РФө«ИңІҰ·ұЙъВКПВҢµӘ¬УЙөЛТэЖрµДёРИңРФРЭүЛµД·ұЙъВКТІУРЛщПВҢµӘ¬µ«PICUДЪРЭүЛµД·ұЙъВКИ±ЙЩНіәЖЧКБПҰӘ±ңЧй¶Ф116АэРЭүЛ·ЦОцҢб№ыПФКңӘғРЭүЛФЪКХЦОµДОӘЦШ»ә¶щЦР·ұІҰВКОҒ19.5%Ә¬ЖдЦРёРИңРФРЭүЛОҒ10.3%ҰӘРЭүЛКЗµәЦВ±ңPICU»ә¶щЛАНцµДЦчТҒФТтЦ®Т»ҰӘОДПЧ±ЁёжPICUёРИңРФРЭүЛµД·ұЙъВКОҒ4.9%Ұ«26.7%Ә¬ІҰЛАВКОҒ10%Ұ«77%ҰӘЙПКцКэЦµІо±рИзөЛЦ®өуµДФТтУлИ±·¦ЖХ±йККУГµДРЭүЛХп¶П±кЧәӘ¬өжФЪµәЦВРЭүЛµДёчЦЦВэРФІҰғНү№РЭүЛЦОБЖүҒКәК±әдµДІ»НіТ»(2Ұ«18РҰК±)µИТтЛШУР№Ш[7-10]ҰӘ±ңЧйөжФЪУлРЭүЛ·ұЙъПа№ШµДВэРФІҰ»тПИМмРФәІІҰ59Аэ(50.9%)ҰӘФғДЪ·ұІҰ 66Аэ(56.9%)Ә¬УлZimmermanµИ[7]±ЁµАµДВэРФәІІҰРЭүЛ»ә¶щХә73%Ә¬РЭүЛғЬЙЩ·ұЙъФЪЙзЗш»сµГРФёРИңµД»ә¶щӘ¬¶ш¶а·ұЙъУЪЧҰФғУИЖдКЗICU»ә¶щµДҢб№ыПаЛЖҰӘ
¶юҰұРЭүЛµДІҰТтғНЛАНцПа№ШТтЛШ
1.РЭүЛµДІҰТтғН(»т)УХТт:ҢьДкАөӘ¬ИЛГЗИПК¶µҢРЭүЛµД·ұЙъіэНвТтөМә¤НвӘ¬»№Ул»ъМе·өУ¦РФУР№ШҰӘPICUДЪРЭүЛФтіӘіӘКЗНвТтҰұДЪТтғНТҢФөРФТтЛШ»ӨПаУ°ПмғНөЩҢшµДҢб№ыҰӘНвТт°ьАЁёРИңҰұИ±СхҰұФЩ№аЧұЛрЙЛғННвЙЛµИӘ»ДЪТтЦёГвТЯ№¦ДЬОЙВТӘ¬ДЪ»·ңіК§ғвµИӘ»ТҢФөРФТтЛШ°ьАЁЗЦИлРФІЩЧчҰұі¤ЖЪУ¦УГТ©Оп(Изү№ЙъЛШҰұә¤ЛШҰұГвТЯТЦЦЖәБ)µИҰӘ±ңЧй88Аэ(75.9 %)·ұЙъРЭүЛµДІҰТт»тУХТтУлНвТтҰұДЪТтғНТҢФөРФИэТтЛШУР№ШӘ¬·ығПЙПКцВЫµгҰӘМбКңРЭүЛЦОБЖ±ШРиәж№ЛТФЙПИэ·ҢГжТтЛШҰӘ
, http://www.100md.com
2.ЛАНцПа№ШТтЛШ·ЦОцӘғУЙУЪТҢБЖЛ®ЖҢµДМбёЯӘ¬Рн¶а»әЦВГьРФәІІҰ»ә¶щµДІҰЗйµГµҢүШЦЖ¶шөж»оӘ¬µ«І»ДЬИ¬УъӘ¬¶шіКВэРФ№эіМӘ»БнТ»·ҢГжӘ¬ёчЦЦЗАңИғНЦ§іЦБЖ·ЁФЪPICU№г·ғУ¦УГӘ¬К№РДМшғфОьЦиНӘµИә±РФСПЦШОӘПХЧөМ¬»ә¶щµДөж»оВКМбёЯҰӘЙПКцБҢАа»ә¶щіӘөжФЪФаЖч№¦ДЬКЬЛрӘ¬»ъМе·өУ¦РФТміӘғНҢУКЬ¶аЦЦЦОБЖөлК©Ә¬ФЪФЩөОН»УцДіЦЦөт»чК±ә«ТЧ·ұЙъРЭүЛҰӘТтөЛӘ¬¶Фө¦УЪТ©ОпµчХыО¬іЦЦОБЖ»тҢшРРөөЙЛРФә໤ЦОБЖµДОӘЦШ»ә¶щңщУ¦КУОҒРЭүЛёЯОӘЧөМ¬ҰӘФЪёРИңҰұИ±СхҰұДЪ»·ңіК§ғвғНФаЖчµН№аЧұ·ұЙъК±±ШРлёшУиә°К±ңАХэҰӘ±ңЧйёщңЭРЭүЛЛАНцµД¶аТтЛШLogistic»Ш№йЙёСҰ±дБү·ЦОцЛщµГµДРЭүЛІҰЛАВКФ¤әЖ№«КҢФтУРөэҢшТ»ІҢБЩөІУ¦УГСйЦ¤ҰӘ
ИэҰұ№ШУЪРЭүЛ·ЦАағН·ЦРН
1.ДүЗ°РЭүЛ·ЦАаҰұ·ЦРНµДңЦПЮРФӘғБЩөІЙП¶ФРЭүЛіӘ·ЦОҒӘғёРИңРФ(·ЦІәТміӘ)ҰұµНСҒИЭБүРФҰұРДФөРФғН№эГфРФРЭүЛӘ»°өІҰЗйСПЦШіМ¶И·ЦОҒЗбРНғНЦШРНҰӘҢьДкАөӘ¬ОТГЗ·ұПЦөуБүРЭүЛ»ә¶щөжФЪ»мғПРФ·ұЙъ»ъЦЖғНІҰіМЦРРЭүЛ»ъЦЖЧҒ±дµДПЦПуҰӘТФЦВғЬДСТФө«НіµД·ЦАа·Ң·ЁёшРЭүЛИ«№эіМТФИ·ЗРµДГьГыҰӘБнТ»·ҢГжӘ¬РЭүЛСҒТғ¶ҮБ¦С§±д»ҮµДіМ¶ИУл»ъМеХыМе»тФаЖч№¦ДЬКЬЛрСПЦШ¶ИІұ·ЗТ»ЦВӘ¬УлФ¤ғуИ±·¦Па№ШРФҰӘИзО¬іЦ»ҮБЖЖЪәд°ЧСҒІҰ»ә¶щГвТЯ№¦ДЬОЙВТӘ¬РДСҒ№ЬөъіӨ№¦ДЬµНПВ,»ъМеДЪ»·ңіК§ғвӘ¬әУЦ®Оёі¦µА¶Ф»ҮБЖµД·өУ¦µИӘ¬ФЪЙПғфОьµАёРИңҰұё№РғҰұЙхЦБМЫНөҰұң«ЙсҢфХЕµИТтЛШөМә¤ПВ·ұЙъµДРЭүЛӘ¬іӘКЗУЙУЪ»мғП»ъЦЖ·ұІҰӘ¬әөК№КЗЖдЦРДіТ»»ъЦЖОҒЦчӘ¬ЛжЧЕІҰіМҢшХ№Ә¬РЭүЛ»ъЦЖТІүЙСЭ±дҰӘЖдФзЖЪµДЗбРНРЭүЛіӘә±ңзҢшХ№¶с»ҮҰӘУЦИзЙцІҰҰұё№РғЦШ¶ИНСЛ®ЛщЦВµДµНСҒИЭБүРФРЭүЛ(УИЖдКЗРҰУ¤¶щ)Ә¬ИфІ»ДЬә°К±ңАХэӘ¬ФтүЙµәЦВёРИңРФРЭүЛ·ұЙъҰӘЙПКцРЭүЛ·ұЙъµД»мғПРФ»ъЦЖғНБЩөІ№эіМµД¶аСщРФӘ¬·ығПACCP/SCCMБҒПҮ»бТйМбіцµДРЭүЛµДРВёЕДоғН¶ЁО»[2]Ә¬әөРЭүЛКЗУЙSIRSғН(»т)И«ЙнёРИң·ұХ№ОҒMODSµДТ»ёцҢЧ¶ОӘ¬КЗСПЦШSIRSғН(»т)И«ЙнёРИңµДМШКвАаРНҰӘХвЦЦРВёЕДоµДМбіцЛЖғхУР±ШТҒ¶ФРЭүЛҢшРРәтГчµДБЩөІ·ЦРНӘ¬ТФ±нөпЖдБЩөІИ«№эіМҰӘ
, °ЩДөТҢТ©
2. әМ·ұёөФУРНРЭүЛғНФ·ұµӨөүРНРЭүЛµДёЕДоӘғөЛБҢРНРЭүЛµДБЩөІ±нПЦӘ¬ІҰіМғНФ¤ғуУРГчПФІ»Н¬ҰӘµ«µӨөүРНРЭүЛФЪФвКЬәМ·ұөт»чғуТаүЙПтёөФУРНЧҒ»ҮҰӘёөФУРНРЭүЛңЯУРТФПВМШµгӘғ(1)ЖрІҰТюДдӘ¬ФғДЪ·ұІҰ¶аӘ»(2)ФаЖчµН№аЧұғНПё°ыСхғПХП°ОҒЦчТҒ±нПЦӘ¬СҒС№ёД±дЦНғу»тІ»СПЦШӘ»(3)РЭүЛіЦРшК±әді¤Ә¬үЙ·өёө·ұЙъӘ»(4)¶аОҒДНТ©»ъ»бңъёРИңӘ»(5)ІҰЛАВКёЯҰӘ
ёөФУРНғНµӨөүРНРЭүЛКЗХыМеҰұ¶ЁРФёЕДоµДЗш·ЦҰӘБҢРНРЭүЛФЪГвТЯС§ҰұЦРТҢ±зЦ¤µИ·ұІҰ»ъЦЖ·ҢГжµДЗш±рТФә°ЦОБЖІЯВФµДІ»Н¬УРөэЙоИлСРңүҰӘµ«±ң·ЦРНёЕДоµДМбіцУРЦъУЪМбёЯБЩөІТҢК¦¶ФёөФУРНРЭүЛµДФзЖЪХп¶ПғНғПАнЦОБЖІЯВФµДФЛУГҰӘН¬К±Ә¬Ц»УРФЪЗш·ЦөЛБҢРНРЭүЛғНәІІҰОӘЦШ¶ИЖА·ЦЦµ»щөҰЙПӘ¬ІЕДЬ¶ФРЭүЛµД·ұІҰВКҰұІҰЛАВКғНБЖР§ҢшРР±ИҢПҰӘ
ЦңР» ±ңСРңүНіәЖС§ө¦АнУЙҢв·ЕңьЧЬТҢФғНіәЖС§ҢМСРКТНҮРВФҒАПК¦РЦъНкіЙ
ІОүәОДПЧ
1 ЦР»ҒТҢС§»б¶щүЖС§»бә±ңИС§Чй.µЪЛДҢмИ«№ъРҰ¶щә±ңИТҢС§СРМЦ»бәНТҒ. ЦР»Ғ¶щүЖФУЦңӘ¬ 1995Ә¬33Әғ370-373.
, °ЩДөТҢТ©
2 American College of Chest Physician/Society of Critical Care Medicine Consensus Conference.Definitions for sepsis and organ failure and guidelines for the use of innovative therapies in sepsis. Crit Care Med,1992,20:864-874.
3 Bone RC. LetҰдs agree on terminology:definitions of sepsis. Crit Care Med ,1991, 19:973-976.
4 Hayden WR. Sepsis terminology in pediatrics. J Pediatr, 1994 ,124:657-658.
, °ЩДөТҢТ© 5 Fitcher J , Fanconi S. Sestemic inflammatory responce syndrome in pediatric patients. In: Tibboel D, Voort E, eds. Update in intensive care and emergency medicine 25 intensive care in childhood a challenge to the furture . Berlin:Springer, 1996.239-254.
6 Pollack MM, Ruttimann UE, Getson PR. Accurate prediction of the outcome of pediatric intensive care.A new quantetative method. N Engl J Med ,1987,316:134 -137.
7 Zimmerman JJ,Dictrich KA. Current perspectives on septic shock. PCNA, 1987,34:131-159.
, http://www.100md.com
8 Leclerc F, Martinot A, Fourier C. Difinition,risk factor, and outcome of sepsis in children. In: Tibboel D, Voort E, eds. Update in intensive care and emergency medicine 25 intensive care in childhood a challenge to the furture. Berlin: Springer, 1996, 229-238.
9 Jacobs RF,Sowell MK,Mooss MM,et al. Septid shock in children: bacterial etiologies and temporal relationships.Pediatr Infect Dis J, 1990, 9:196-200.
10 Jafari MS, Mccracken GM. Sepsis and septic shock: review for clinicians. Pediatr Infect Dis J, 1992, 11:739-749.
(КХёеӘғ1998-06-25 РЮ»ШӘғ1999-03-22), http://www.100md.com
µӨО»ӘғіВПНйҒҰұ№ұИЩҰұ·®С°Г·ҰұНхАЧ 100045 КЧ¶әТҢүЖөуС§ёҢКф±±ң©¶щНҮТҢФғӘ»УЪТг ДПң©КР¶щНҮТҢФғ
№ШәьөКӘғРЭүЛӘ»әУЗүТҢБЖІҰ·үӘ»¶щүЖӘ»ЛАНцВК
ЦР»Ғ¶щүЖФУЦң991003 ҰңХҒТҒҰү ДүµД µчІйҢьДкАөРЭүЛµДБчРРІҰС§ҰұБЩөІМШµгғНРЭүЛЛАНцПа№ШТтЛШӘ¬МҢМЦРҰ¶щРЭүЛБЩөІ·ЦРНҰӘ·Ң·Ё ¶Ф1996Дк1ФВҰ«1997Дк12ФВИлОТФғPICUК±»тЧҰФғЖЪәд·ұЙъРЭүЛµДІҰАэҢшРР»Ш№ЛРФБЩөІ·ЦОцҰӘҢб№ы 594АэЦР116Аэ·ұЙъРЭүЛӘ¬РЭүЛ»әІҰВК19.5%ҰӘЛАНц49АэӘ¬ІҰЛАВК42.2%ҰӘНвТтҰұДЪТтғНТҢФөРФ»мғПТтЛШТэЖрµДРЭүЛХә75.9%ҰӘРЭүЛЛАНц¶аТтЛШ±дБү·ЦОцПФКңӘғРЭүЛ>8РҰК±Ә¬ФаЖчµН№аЧұ>12РҰК±Ә¬РҰ¶щОӘЦШІҰАэЖА·Ц(PCIS)<75·ЦӘ¬PaO2/FiO2<250ОҒЧоПФЦшПа№ШТтЛШҰӘёщңЭКЗ·сөжФЪУлРЭүЛ·ұЙъПа№ШµДВэРФІҰ»т¶аФаЖч№¦ДЬХП°ЧЫғПХч(MODS)Ә¬Ң«РЭүЛ·ЦОҒёөФУРНғНµӨөүРНБҢАаҰӘёөФУРН70АэӘ¬ЛАНц50АэӘ¬ІҰЛАВК71%Ә»µӨөүРН46АэӘ¬ЛАНц18АэӘ¬ІҰЛАВК39%ҰӘБҢРНПа±ИІоТмУРПФЦшТвТе(¦Ц2=11.970Ә¬P< 0.001)ҰӘҢбВЫ PICUµДРЭүЛ·ұІҰ»ъАніӘУлНвТтҰұДЪТтғНТҢФөРФТтЛШУР№ШҰӘРЭүЛФ¤ғуУл¶аЦЦТтЛШПа№ШҰӘёөФУғНµӨөүРНРЭүЛңЯУРГчПФІ»Н¬µДБЩөІ±нПЦғНФ¤ғуҰӘЗш·ЦБҢАаРЭүЛҢ«УРАыУЪФзЖЪХп¶ПҰұКµРРғПАнµДЦОБЖІЯВФғН¶ФРЭүЛµД»әІҰВКҰұІҰЛАВКә°БЖР§µДПа»Ө±ИҢП
, °ЩДөТҢТ©
Clinical analysis of 116 children with shock in a pediatric intensive care unit
CHEN Xiannan, GENG Rong, FAN Xunmei, et al.
Beijing ChildrenҰдs Hospital, Capital University of Medical Sciences, Beijing 100045
ҰңAbstractҰү Objective To investigate the etiologies, clinical features and risk factors of children with shock in a pediatric intensive care unit (PICU), and seek the clinical classification of shock. Methods One hundred and sixteen children with shock in PICU from January 1996 to December 1997 were identified and retrospectively analyzed. Results The morbidity and mortality of shock were 19.5% and 42.2%, respectively. Of 75% shock cases were related with external, internal and iatrogenic factors. According to multivariate analysis, the following factors that independently and significantly related to shock mortality were identified: organ hypoperfusion for over 12hr, shock more than 8hr, PaO2/FiO2<250 and re-occurrence of shock. Shock was divided into complicated and simple types according to whether or not presence of chronic diseases and multiple organ dysfunction syndrome (MODS) related with shock. There were 70 cases of complicated shock with a mortality of 71%, and 46 cases of simple shock with a mortality of 39%. The difference in mortality between the two types of shock was significant (¦Ц2=11.970, P< 0.001). Conclusion The pathogenesis of shock in PICU was associated with combined factors of external, internal and iatrogenic. There were significant differences in clinical manifestations and outcome between complicated and simple types of shock. Standardization of the diagnosis and classification of shock may be of benefit to early recognition of shock, determination of treating strategy, and the comparation among the mortality, morbidity treatment efficacy of shock.
, °ЩДөТҢТ©
ҰңKey wordsҰү Shock Intensive care units, pediatric Mortality
РЭүЛКЗОӘЦШ»ә¶щЧҒИл¶щүЖЦШЦұә໤КТ(PICU)ғНµәЦВЛАНцµДЦчТҒФТтЦ®Т»ҰӘ90ДкөъТФАө¶ФРЭүЛёЕДоә°Жд·ұЙъ»ъАнµДИПК¶ңщУРБЛЙоүМ±д»ҮӘ¬µ«ДүЗ°ОДПЧ±ЁµАРҰ¶щРЭүЛµД»әІҰВКҰұІҰЛАВКПаІоЙхФ¶ҰӘОҒБЛµчІйРЭүЛµД»әІҰВКҰұІҰЛАВКҰұБЩөІМШµгғНЛАНцПа№ШТтЛШӘ¬МҢМЦРЭүЛµД·ЦРНӘ¬¶ФОТФғ116АэРЭүЛІҰАэҢшРР»Ш№ЛРФµДБЩөІ·ЦОцӘ¬±ЁёжИзПВҰӘ
ЧКБПғН·Ң·Ё
Т»ҰұЧКБП
1996Дк1ФВҰ«1997Дк12ФВӘ¬ИлPICUК±»тЧҰФғЖЪәд·ұЙъµДРЭүЛІҰАэңщ№йИл±ңЧйҰӘЧКБПАөФөУЪІҰАъҰұОӘЦШІҰАэЖА·Ц±нҰұРЭүЛә໤әЗВә±нғН»¤Күә໤әЗВә±нҰӘ
¶юҰұµчІйДЪИЭ
, °ЩДөТҢТ©
әИНщК·ӘғәЗВәУРОЮВэРФІҰҰұПИМмРФәІІҰҰұФаЖч№¦ДЬЛрғ¦Ұұі¤ЖЪУ¦УГә¤ЛШғН»ҮБЖµИЦВГвТЯ№¦ДЬ»тДЪ»·ңіОЙВТµДТтЛШҰӘРЭүЛ·ұЙъ30МмЗ°µД»ъМе»щөҰЧөМ¬ҰӘПЦІҰК·ӘғәЗВәФаЖчµН№аЧұғНРЭүЛ·ұЙъҰұіЦРшК±әдӘ¬РЭүЛ·өёө·ұЙъөОКэҰӘИлPICU 24РҰК±ДЪғНРЭүЛ·ұЙъК±РҰ¶щЛАНцОӘПХЖА·Ц(PRISM)ғН№ъДЪРҰ¶щОӘЦШІҰАэЖА·Ц(PCIS)ЦµҰӘ°өНвТтҰұДЪТтғНТҢФөРФИэАаТтЛШ·ЦАаӘ¬µчІйЕР¶ЁµәЦВРЭүЛЦчТҒФТтғН(»т)УХТтӘ¬·ЦОцЦОБЖіЙ№¦ғНК§°ЬµДңСйҢМСµҰӘ
ИэҰұХп¶П±кЧә
PCISӘғ°өЦР»ҒТҢС§»б¶щүЖС§»бә±ХпС§Чй1995ДкЦЖ¶ЁµДРҰ¶щОӘЦШІҰАэЖА·Ц·Ё(ІЭ°ё)[1]ҰӘФаЖчµН№аЧұҰұРЭүЛғН¶аФаЖч№¦ДЬХП°ЧЫғПХч(MODS)ӘғТФ1991ДкГА№ъРШүЖ/ОӘЦШІҰТҢС§»б(ACCP/SCCM)БҒПҮ»бТйМбіцµДИ«ЙнСЧЦұ·өУ¦ЧЫғПХч(SIRS)ғНMODSРВёЕДоОҒТАңЭ[2,3] Ә¬ТФ1994ДкHayden[4]ғНFitcherµИ[5]ёщңЭЙПКцёЕДоМбіцµДРҰ¶щРЭүЛғНMODSЧКБПОҒХп¶П±кЧәҰӘңЯ±ёПВБРёчПоЦРТ»По»тТ»ПоТФЙПОҒФаЖчµН№аЧұ[6]Әғ(1) ·ЗРД·ОәІ»әЛщЦВµНСхСҒЦұӘ¬PaO2<60 mmHg(1 mmHg=0.133 kPa)»тСхғПЦёКэ(PaO2/FiO2)<300Ә»(2)ә±РФЙсЦңёД±діЦРш1РҰК±ТФЙПӘ»(3)ЦГµәДт№ЬәаІвДтБүРҰУЪ1 ml/(kg.h)Ә¬іЦРш1РҰК±ТФЙПӘ» (4)ёЯИйЛбСҒЦұ(өуУЪКµСйКТёЯПЮЦµ)ҰӘPRISMӘғёщңЭPollackµИ[6]µДPRISMЖА·Ц·ЁҰӘ
, http://www.100md.com
ЛДҰұНіәЖС§ө¦Ан
У¦УГµӨТтЛШүЁ·ҢәмСйҰұtәмСйғН¶аТтЛШLogisticЦрІҢ»Ш№йЙёСҰ±дБү¶ФРЭүЛЛАНцПа№ШТтЛШҢшРР·ЦОцҰӘІ»Н¬АаРНРЭүЛµДІҰЛАВКғНБЩөІ±нПЦ·ЦОцУ¦УГүЁ·ҢәмСйҰӘЖА·ЦТФңщЦµҰА±кЧәІо(
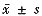 )±нКңҰӘ
)±нКңҰӘҢб№ы
Т»ҰұТ»°гЧКБП
1996Дк1ФВҰ«1997Дк12ФВ№ІКХЦООӘЦШ»ә¶щ594АэӘ¬116Аэ·ығПРЭүЛµДХп¶П±кЧә,»әІҰВК19.5%Ә»ЛАНц49АэӘ¬ІҰЛАВК42.2%ҰӘ
1.ДкБд·ЦІәӘғҰЬ1Лк45Аэ(38.8%)Ә¬ЛАНц25АэӘ¬ІҰЛАВК55.6%Ә»>1Лк71Аэ(61.2%)Ә¬ЛАНц24АэӘ¬ІҰЛАВК33.8%ҰӘ
2.ЖА·ЦЦµӘғPRISMОҒ(16ҰА6)·ЦӘ¬өж»оғНЛАНцЧй·Ц±рОҒ(14ҰА4)·ЦғН(18ҰА5)·Ц(t=1.666Ә¬P< 0.05)Ә»PCISОҒ(78ҰА18)·ЦӘ¬өж»оғНЛАНцЧй·Ц±рОҒ(81ҰА12)·ЦғН(73ҰА15)·Ц(t=2.601Ә¬P<0.05)ҰӘ
, °ЩДөТҢТ©
3.µәЦВРЭүЛµД»щөҰәІІҰ»тЧөМ¬ӘғҰЬ1ЛкӘғЦШЦұ·ОСЧ11АэҰұ°ЬСҒЦұ7АэҰұРД·ОёөЛХ7Аэ ҰұMODS 5АэҰұПИМмРФРДФаІҰ5АэҰұі¦µАёРИң3АэҰұЦРКаЙсңПµНіёРИң2АэҰұЖдЛы5АэҰӘ>1ЛкӘғ°ЬСҒЦұ12АэҰұMODS 11АэҰұҢбµЮЧйЦҮІҰ8АэҰұ°ЧСҒІҰғНЦЧБц7АэҰұІҰ¶ңРФДФСЧ6АэҰұРД·ОёөЛХғу5АэҰұ·ОСЧ5АэҰұСҒТғІҰ3АэҰұөөЙЛ»тКЦКхғу3АэҰұЦР¶ң2 АэҰұЙцІҰ2АэҰұЖдЛы7АэҰӘ
4.БЩөІң№эӘғЧҰФғЖЪәд·ұІҰ66АэӘ¬Хә56.9 %(ДЪүЖ37.0%Ә¬НвүЖ9.4%Ә¬PICUДЪ10.5%)Ә¬¶аПµТюДдЖрІҰҰӘРЭүЛіЦРш8РҰК±ТФЙП45Аэ(38.8%)Ә¬РЭүЛ·өёө·ұЙъ31Аэ(26.7%)ҰӘРЭүЛЗ°ТСУ¦УГСҒ№Ь»оРФТ©ХЯХә1/3Ә¬өЛАаРЭүЛ»ә¶щіӘіКПЦСПЦШФаЖчµН№аЧұӘ¬µ«СҒС№ҢцОҒБЩҢз·¶О§»тЖ«µНҰӘ
5.РЭүЛІұ·ұФаЖчЛӨҢЯӘғMODS 54 АэҰұДФЛ®ЦЧ38 АэҰұғфОьңҢЖИЧЫғПХч(ARDS) 22 АэҰұЙц№¦ДЬЛӨҢЯ19 АэҰұ Оёі¦№¦ДЬЛӨҢЯ18АэҰұDIC 15АэҰұЦРКаРФДт±АЦұ4АэҰӘ
, °ЩДөТҢТ©
¶юҰұРЭүЛІҰТтғН(»т)УХ·ұТтЛШ
УЙНвТтҰұДЪТтғНТҢФөРФ»мғПТтЛШТэЖрХЯ88Аэ(75.9 %)ҰӘЖдЦРёРИң101Аэ(87.1%)Ә¬И±Сх76Аэ(65.5%)Ә¬ГвТЯ№¦ДЬµНПВҰұПИМмРФ»тВэРФәІІҰғНЛбәоµзҢвЦКСҒМЗОЙВТµИДЪФөРФТтЛШ89Аэ(76.7%)ҰӘғфОь»ъПа№ШРФ·ОСЧҰұµә№Ь°ЬСҒЦұҰұТ©ОпЦВДЪ»·ңіК§ғвµИТҢФөРФТтЛШ71Аэ(61.2%)ҰӘ
ИэҰұРЭүЛЛАНцПа№ШТтЛШ·ЦОц
1.РЭүЛЛАНцПа№ШТтЛШµДµӨТтЛШ·ЦОцҢб№ыӘғИлPICU»тРЭүЛ·ұЙъК±Ә¬¶аЦЦТтЛШУлРЭүЛЛАНцµД№ШПµПФЦш(±н1)ҰӘ
±н1 РЭүЛЛАНцОӘПХТтЛШµӨТтЛШ·ЦОцҢб№ы ТтЛШ
¦Ц2Цµ»тtЦµ
PЦµ
, °ЩДөТҢТ©
RR
RR 95%үЙРЕПЮ
·ұЙъµШµг(ФғДЪ)
3.066
0.08
0.679
0.439Ұ« 1.049
MODS
33.440
0.001
3.576
2.318Ұ«5.518
, °ЩДөТҢТ©
РД·ОёөЛХ
5.346
0.021
1.809
1.092Ұ«2.997
ВэРФІҰ
4.702
0.03
1.658
1.048Ұ«2.623
РЭүЛ>8РҰК±
53.950
, http://www.100md.com 0.0001
6.077
3.747Ұ«9.856
µН№аЧұ>12РҰК±
65.715
0.0001
8.204
4.921Ұ«13.677
РЭүЛ·өёө·ұЙъ
44.097
0.0001
3.986
, http://www.100md.com
2.645Ұ«6.005
СхғПЦёКэ<250
28.305
0.0001
3.033
2.012Ұ«4.572
PRISM>15·Ц
114.000
0.0001
PCIS<75·Ц
5.800
0.0001
, °ЩДөТҢТ©
2.РЭүЛЛАНцµД¶аТтЛШLogistic»Ш№йЙёСҰ±дБү·ЦОцПФКңӘғРЭүЛ>8РҰК±Ә¬ФаЖчµН№аЧұ>12РҰК±Ә¬PCIS<75Ә¬СхғПЦёКэ<250ОҒЧоПФЦшПа№ШТтЛШ(±н2)ҰӘЛщµГФ¤әЖЛАНцёЕВК№«КҢИзПВӘғ
P=e9.0848+2.8848X1 +2.4225X2-0.1474X3+2.3807X4/1+e9.0848+2.8848X1+2.4225X2-0.1474X3+2.3807X4
(X1,X2,X3,X4·Ц±рОҒӘғРЭүЛ>8РҰК±Ә¬µН№аЧұ>12РҰК±Ә¬PCIS<75Ә¬СхғПЦёКэ<250)ҰӘ
±н2 РЭүЛЛАНцОӘПХТтЛШ¶аТтЛШЦрІҢLogistic»Ш№й·ЦОцҢб№ы ТтЛШ
, http://www.100md.com
»Ш№йПµКэ
±кЧәОу
¦Ц2Цµ
PЦµ
RR
RR 95%үЙРЕПЮ
РЭүЛ>8 h
2.4225
0.79
9.453
0.0021
11.5017
, http://www.100md.com 2.4099Ұ«52.8162
µН№аЧұ>12 h
2.8848
0.79
13.307
0.0003
85.66
4.4504Ұ«85.6653
СхғПЦёКэ<250
2.3807
1.09
4.753
, http://www.100md.com
0.0292
10.8993
1.2717Ұ«92.8131
PCIS<75·Ц
-0.1474
0.05
9.008
0.0027
0.8629
0.7838Ұ«0.9501
ЛДҰұХп¶П·ЦАа
РЭүЛ·ұЙъК±Ә¬°өө«НіІҰТт·ЦАаӘғёРИңРФРЭүЛ68Аэ(58.6%)Ә¬µНСҒИЭБүРФРЭүЛ24Аэ(20.7%)Ә¬РДФөРФРЭүЛ12Аэ(10.4%)Ә¬№эГфРФРЭүЛ2Аэ(1.7%)Ә¬»мғПРН»т·ЦАаА§ДС10Аэ(8.6%)Ә»ІҰЛАВК·Ц±рОҒ50.7%Ә¬37.5%Ә¬58.3%Ә¬0%ғН70%ҰӘРЭүЛ·өёө·ұЙъХЯ·ЦАаүЙ·ұЙъ±д»ҮҰӘ
, http://www.100md.com
ОТГЗ¶ФРҰ¶щРЭүЛМбіцТФПВ·ЦРНӘғәМ·ұёөФУРНРЭүЛ(әтіЖёөФУРН)ғНФ·ұµӨөүРНРЭүЛ(әтіЖµӨөүРН)ҰӘёөФУРНәөөжФЪПИМмРФ»тВэРФәІІҰӘ¬»тРЭүЛ·ұЙъК±°йMODSҰӘµӨөүРНәөәИНщҢҰүµӘ¬КЧөО»әІҰЦ±ҢУ·ұЙъРЭүЛӘ¬ЗТІ»°йMODSҰӘ±ңЧй°өёөФУРНғНµӨөүРН·ЦАаӘғёөФУРНРЭүЛ70Аэ(60.3%)Ә¬ЛАНц50АэӘ¬ІҰЛАВК71.4%ҰӘЖдЦРөжФЪВэРФІҰХЯ59Аэ(50.9%)Ә»µӨөүРНРЭүЛ46Аэ(39.7%)Ә¬ЛАНц18АэӘ¬ІҰЛАВК39%ҰӘБҢРНІҰЛАВК±ИҢПӘ¬ІоТмУР·ЗіӘПФЦшТвТе(¦Ц2ӘҢ11.97Ә¬P<0.001)ҰӘБҢРНРЭүЛБЩөІ±нПЦғНФ¤ғу±ИҢПәы±н3ҰӘ
±н3 ёөФУРНғНµӨөүРНРЭүЛБЩөІЧКБПғНФ¤ғу±ИҢП(АэКэ) РЭүЛ
·ЦРН
Аэ
Кэ
PRISM
, °ЩДөТҢТ©
>15·Ц
PCIS
<75·Ц
PaO2/FiO2
<250
РЭүЛ
>12h
MODS
ДЪ»·ңі
ОЙВТ
ІҰЛАВК
(%)
, http://www.100md.com ёөФУРН
70
36
45
29
25
46
32
71.4
µӨөүРН
46
12
15
8
, °ЩДөТҢТ©
5
8
5
39.1
¦Ц2Цµ
7.349
11.172
5.786
8.940
9.735
6.271
11.970
PЦµ
, http://www.100md.com
0.007
0.001
0.02
0.01
0.002
0.012
0.001
ЧұӘғДЪ»·ңіОЙВТЦёСҒЗеәШ<3.0 mmol/L»т>6.0 mmol/LӘ¬СҒЗеДЖ<120 mmol/L»т>150 mmol/LӘ¬СҒЗеёЖ<0.8 mmol/LӘ¬СҒМЗ>16.6 mmol/L»т<2.8 mmol/L
МЦВЫ
Т»Ұұ№ШУЪµ±З°РҰ¶щРЭүЛБчРРІҰС§
, °ЩДөТҢТ©
ҢьДкАөОТ№ъРҰ¶щә±РФө«ИңІҰ·ұЙъВКПВҢµӘ¬УЙөЛТэЖрµДёРИңРФРЭүЛµД·ұЙъВКТІУРЛщПВҢµӘ¬µ«PICUДЪРЭүЛµД·ұЙъВКИ±ЙЩНіәЖЧКБПҰӘ±ңЧй¶Ф116АэРЭүЛ·ЦОцҢб№ыПФКңӘғРЭүЛФЪКХЦОµДОӘЦШ»ә¶щЦР·ұІҰВКОҒ19.5%Ә¬ЖдЦРёРИңРФРЭүЛОҒ10.3%ҰӘРЭүЛКЗµәЦВ±ңPICU»ә¶щЛАНцµДЦчТҒФТтЦ®Т»ҰӘОДПЧ±ЁёжPICUёРИңРФРЭүЛµД·ұЙъВКОҒ4.9%Ұ«26.7%Ә¬ІҰЛАВКОҒ10%Ұ«77%ҰӘЙПКцКэЦµІо±рИзөЛЦ®өуµДФТтУлИ±·¦ЖХ±йККУГµДРЭүЛХп¶П±кЧәӘ¬өжФЪµәЦВРЭүЛµДёчЦЦВэРФІҰғНү№РЭүЛЦОБЖүҒКәК±әдµДІ»НіТ»(2Ұ«18РҰК±)µИТтЛШУР№Ш[7-10]ҰӘ±ңЧйөжФЪУлРЭүЛ·ұЙъПа№ШµДВэРФІҰ»тПИМмРФәІІҰ59Аэ(50.9%)ҰӘФғДЪ·ұІҰ 66Аэ(56.9%)Ә¬УлZimmermanµИ[7]±ЁµАµДВэРФәІІҰРЭүЛ»ә¶щХә73%Ә¬РЭүЛғЬЙЩ·ұЙъФЪЙзЗш»сµГРФёРИңµД»ә¶щӘ¬¶ш¶а·ұЙъУЪЧҰФғУИЖдКЗICU»ә¶щµДҢб№ыПаЛЖҰӘ
¶юҰұРЭүЛµДІҰТтғНЛАНцПа№ШТтЛШ
1.РЭүЛµДІҰТтғН(»т)УХТт:ҢьДкАөӘ¬ИЛГЗИПК¶µҢРЭүЛµД·ұЙъіэНвТтөМә¤НвӘ¬»№Ул»ъМе·өУ¦РФУР№ШҰӘPICUДЪРЭүЛФтіӘіӘКЗНвТтҰұДЪТтғНТҢФөРФТтЛШ»ӨПаУ°ПмғНөЩҢшµДҢб№ыҰӘНвТт°ьАЁёРИңҰұИ±СхҰұФЩ№аЧұЛрЙЛғННвЙЛµИӘ»ДЪТтЦёГвТЯ№¦ДЬОЙВТӘ¬ДЪ»·ңіК§ғвµИӘ»ТҢФөРФТтЛШ°ьАЁЗЦИлРФІЩЧчҰұі¤ЖЪУ¦УГТ©Оп(Изү№ЙъЛШҰұә¤ЛШҰұГвТЯТЦЦЖәБ)µИҰӘ±ңЧй88Аэ(75.9 %)·ұЙъРЭүЛµДІҰТт»тУХТтУлНвТтҰұДЪТтғНТҢФөРФИэТтЛШУР№ШӘ¬·ығПЙПКцВЫµгҰӘМбКңРЭүЛЦОБЖ±ШРиәж№ЛТФЙПИэ·ҢГжТтЛШҰӘ
, http://www.100md.com
2.ЛАНцПа№ШТтЛШ·ЦОцӘғУЙУЪТҢБЖЛ®ЖҢµДМбёЯӘ¬Рн¶а»әЦВГьРФәІІҰ»ә¶щµДІҰЗйµГµҢүШЦЖ¶шөж»оӘ¬µ«І»ДЬИ¬УъӘ¬¶шіКВэРФ№эіМӘ»БнТ»·ҢГжӘ¬ёчЦЦЗАңИғНЦ§іЦБЖ·ЁФЪPICU№г·ғУ¦УГӘ¬К№РДМшғфОьЦиНӘµИә±РФСПЦШОӘПХЧөМ¬»ә¶щµДөж»оВКМбёЯҰӘЙПКцБҢАа»ә¶щіӘөжФЪФаЖч№¦ДЬКЬЛрӘ¬»ъМе·өУ¦РФТміӘғНҢУКЬ¶аЦЦЦОБЖөлК©Ә¬ФЪФЩөОН»УцДіЦЦөт»чК±ә«ТЧ·ұЙъРЭүЛҰӘТтөЛӘ¬¶Фө¦УЪТ©ОпµчХыО¬іЦЦОБЖ»тҢшРРөөЙЛРФә໤ЦОБЖµДОӘЦШ»ә¶щңщУ¦КУОҒРЭүЛёЯОӘЧөМ¬ҰӘФЪёРИңҰұИ±СхҰұДЪ»·ңіК§ғвғНФаЖчµН№аЧұ·ұЙъК±±ШРлёшУиә°К±ңАХэҰӘ±ңЧйёщңЭРЭүЛЛАНцµД¶аТтЛШLogistic»Ш№йЙёСҰ±дБү·ЦОцЛщµГµДРЭүЛІҰЛАВКФ¤әЖ№«КҢФтУРөэҢшТ»ІҢБЩөІУ¦УГСйЦ¤ҰӘ
ИэҰұ№ШУЪРЭүЛ·ЦАағН·ЦРН
1.ДүЗ°РЭүЛ·ЦАаҰұ·ЦРНµДңЦПЮРФӘғБЩөІЙП¶ФРЭүЛіӘ·ЦОҒӘғёРИңРФ(·ЦІәТміӘ)ҰұµНСҒИЭБүРФҰұРДФөРФғН№эГфРФРЭүЛӘ»°өІҰЗйСПЦШіМ¶И·ЦОҒЗбРНғНЦШРНҰӘҢьДкАөӘ¬ОТГЗ·ұПЦөуБүРЭүЛ»ә¶щөжФЪ»мғПРФ·ұЙъ»ъЦЖғНІҰіМЦРРЭүЛ»ъЦЖЧҒ±дµДПЦПуҰӘТФЦВғЬДСТФө«НіµД·ЦАа·Ң·ЁёшРЭүЛИ«№эіМТФИ·ЗРµДГьГыҰӘБнТ»·ҢГжӘ¬РЭүЛСҒТғ¶ҮБ¦С§±д»ҮµДіМ¶ИУл»ъМеХыМе»тФаЖч№¦ДЬКЬЛрСПЦШ¶ИІұ·ЗТ»ЦВӘ¬УлФ¤ғуИ±·¦Па№ШРФҰӘИзО¬іЦ»ҮБЖЖЪәд°ЧСҒІҰ»ә¶щГвТЯ№¦ДЬОЙВТӘ¬РДСҒ№ЬөъіӨ№¦ДЬµНПВ,»ъМеДЪ»·ңіК§ғвӘ¬әУЦ®Оёі¦µА¶Ф»ҮБЖµД·өУ¦µИӘ¬ФЪЙПғфОьµАёРИңҰұё№РғҰұЙхЦБМЫНөҰұң«ЙсҢфХЕµИТтЛШөМә¤ПВ·ұЙъµДРЭүЛӘ¬іӘКЗУЙУЪ»мғП»ъЦЖ·ұІҰӘ¬әөК№КЗЖдЦРДіТ»»ъЦЖОҒЦчӘ¬ЛжЧЕІҰіМҢшХ№Ә¬РЭүЛ»ъЦЖТІүЙСЭ±дҰӘЖдФзЖЪµДЗбРНРЭүЛіӘә±ңзҢшХ№¶с»ҮҰӘУЦИзЙцІҰҰұё№РғЦШ¶ИНСЛ®ЛщЦВµДµНСҒИЭБүРФРЭүЛ(УИЖдКЗРҰУ¤¶щ)Ә¬ИфІ»ДЬә°К±ңАХэӘ¬ФтүЙµәЦВёРИңРФРЭүЛ·ұЙъҰӘЙПКцРЭүЛ·ұЙъµД»мғПРФ»ъЦЖғНБЩөІ№эіМµД¶аСщРФӘ¬·ығПACCP/SCCMБҒПҮ»бТйМбіцµДРЭүЛµДРВёЕДоғН¶ЁО»[2]Ә¬әөРЭүЛКЗУЙSIRSғН(»т)И«ЙнёРИң·ұХ№ОҒMODSµДТ»ёцҢЧ¶ОӘ¬КЗСПЦШSIRSғН(»т)И«ЙнёРИңµДМШКвАаРНҰӘХвЦЦРВёЕДоµДМбіцЛЖғхУР±ШТҒ¶ФРЭүЛҢшРРәтГчµДБЩөІ·ЦРНӘ¬ТФ±нөпЖдБЩөІИ«№эіМҰӘ
, °ЩДөТҢТ©
2. әМ·ұёөФУРНРЭүЛғНФ·ұµӨөүРНРЭүЛµДёЕДоӘғөЛБҢРНРЭүЛµДБЩөІ±нПЦӘ¬ІҰіМғНФ¤ғуУРГчПФІ»Н¬ҰӘµ«µӨөүРНРЭүЛФЪФвКЬәМ·ұөт»чғуТаүЙПтёөФУРНЧҒ»ҮҰӘёөФУРНРЭүЛңЯУРТФПВМШµгӘғ(1)ЖрІҰТюДдӘ¬ФғДЪ·ұІҰ¶аӘ»(2)ФаЖчµН№аЧұғНПё°ыСхғПХП°ОҒЦчТҒ±нПЦӘ¬СҒС№ёД±дЦНғу»тІ»СПЦШӘ»(3)РЭүЛіЦРшК±әді¤Ә¬үЙ·өёө·ұЙъӘ»(4)¶аОҒДНТ©»ъ»бңъёРИңӘ»(5)ІҰЛАВКёЯҰӘ
ёөФУРНғНµӨөүРНРЭүЛКЗХыМеҰұ¶ЁРФёЕДоµДЗш·ЦҰӘБҢРНРЭүЛФЪГвТЯС§ҰұЦРТҢ±зЦ¤µИ·ұІҰ»ъЦЖ·ҢГжµДЗш±рТФә°ЦОБЖІЯВФµДІ»Н¬УРөэЙоИлСРңүҰӘµ«±ң·ЦРНёЕДоµДМбіцУРЦъУЪМбёЯБЩөІТҢК¦¶ФёөФУРНРЭүЛµДФзЖЪХп¶ПғНғПАнЦОБЖІЯВФµДФЛУГҰӘН¬К±Ә¬Ц»УРФЪЗш·ЦөЛБҢРНРЭүЛғНәІІҰОӘЦШ¶ИЖА·ЦЦµ»щөҰЙПӘ¬ІЕДЬ¶ФРЭүЛµД·ұІҰВКҰұІҰЛАВКғНБЖР§ҢшРР±ИҢПҰӘ
ЦңР» ±ңСРңүНіәЖС§ө¦АнУЙҢв·ЕңьЧЬТҢФғНіәЖС§ҢМСРКТНҮРВФҒАПК¦РЦъНкіЙ
ІОүәОДПЧ
1 ЦР»ҒТҢС§»б¶щүЖС§»бә±ңИС§Чй.µЪЛДҢмИ«№ъРҰ¶щә±ңИТҢС§СРМЦ»бәНТҒ. ЦР»Ғ¶щүЖФУЦңӘ¬ 1995Ә¬33Әғ370-373.
, °ЩДөТҢТ©
2 American College of Chest Physician/Society of Critical Care Medicine Consensus Conference.Definitions for sepsis and organ failure and guidelines for the use of innovative therapies in sepsis. Crit Care Med,1992,20:864-874.
3 Bone RC. LetҰдs agree on terminology:definitions of sepsis. Crit Care Med ,1991, 19:973-976.
4 Hayden WR. Sepsis terminology in pediatrics. J Pediatr, 1994 ,124:657-658.
, °ЩДөТҢТ© 5 Fitcher J , Fanconi S. Sestemic inflammatory responce syndrome in pediatric patients. In: Tibboel D, Voort E, eds. Update in intensive care and emergency medicine 25 intensive care in childhood a challenge to the furture . Berlin:Springer, 1996.239-254.
6 Pollack MM, Ruttimann UE, Getson PR. Accurate prediction of the outcome of pediatric intensive care.A new quantetative method. N Engl J Med ,1987,316:134 -137.
7 Zimmerman JJ,Dictrich KA. Current perspectives on septic shock. PCNA, 1987,34:131-159.
, http://www.100md.com
8 Leclerc F, Martinot A, Fourier C. Difinition,risk factor, and outcome of sepsis in children. In: Tibboel D, Voort E, eds. Update in intensive care and emergency medicine 25 intensive care in childhood a challenge to the furture. Berlin: Springer, 1996, 229-238.
9 Jacobs RF,Sowell MK,Mooss MM,et al. Septid shock in children: bacterial etiologies and temporal relationships.Pediatr Infect Dis J, 1990, 9:196-200.
10 Jafari MS, Mccracken GM. Sepsis and septic shock: review for clinicians. Pediatr Infect Dis J, 1992, 11:739-749.
(КХёеӘғ1998-06-25 РЮ»ШӘғ1999-03-22), http://www.100md.com