中西医结合治疗幽门螺杆菌相关性消化性溃疡74例疗效观察
 |
 |
关键词:中西医结合疗法;幽门螺杆菌;消化性溃疡
中圈分类号:R57 文献标识码:B
文章编号:1007-2349(2008)01-0014-01
幽门螺杆菌相关性消化性溃疡经初次或多次治疗后复发患者的再治疗是临床上常见的棘手问题。笔者自2002年1月~2007年1月采用中西医结合治疗该病74例,并与74例单纯西药治疗进行对照观察,疗效较好,现报道如下。
1 临床资料
病例来源于本院2000年1月~2007年1月的住院和门诊患者,所有病例均符合入选条件:①入选前2年内因消化性溃疡伴幽门螺杆菌感染至少经过1个疗程的经典三联根除幽门螺杆菌及正规抗溃疡治疗;②入选前经胃镜检查溃疡未愈合,胃粘膜活检快速尿素酶试验幽门螺杆菌阳性,且1个月内未用过质子泵抑制剂、铋剂及抗生素;③无慢性肝病、肾病史,肝肾功能及尿常规检查均正常;④对质子泵抑制剂、阿莫西林、克拉霉素、铋剂无过敏史。符合入选条件的共136例,随机分为治疗组74例,对照组62例。经统计学处理,2组在年龄、病程、病情、大便潜血等方面比较均无显著性差异(P>0.05),具有可比性。2组一般资料见表1。
2 治疗方法
2.1 对照组 采用奥美拉唑40mg・d-1,晚餐前顿服,胶体果胶铋400mg・d-1,分4次于3餐前1h和睡前服,阿莫西林2000mg・d-1,分2次,于早晚餐前1h服,治疗1周后逐步撤药,减阿莫西林和克拉霉素,奥美拉唑和胶体果胶铋维持至8周。
2.2 治疗组 在对照组治疗用药的基础上加用中医治疗,中医辨证分为:①脾胃虚寒型(31例),用黄芪健中汤:黄芪、桂枝、山药、白术、白芍、茯苓、法半夏、陈皮、干姜、炙甘草等随症加减;②脾胃气滞型(23例),用柴胡舒肝散:柴胡、枳壳、白芍、香附、陈皮、苏梗、香橼皮、佛手等随症加减;③胃阴不足型(12例),用一贯煎:北沙参、生地、麦冬、白芍、川楝子、石斛、炙甘草等随症加减;④瘀血停滞型(8例),用膈下逐瘀汤:五灵脂、延胡索、赤芍、丹皮、香附、枳壳、桃仁等随症加减。
以上方药每日1剂,煎汁450ml,分3次,于3餐后2h温服。上述2组均在全身治疗的基础上,调怡情志,保持精神愉快,注意生活和饮食规律,戒烟酒及辛辣食物,忌用对胃和十二脂肠粘膜有损害的药物。在治疗开始第3天和8天各电话或门诊随访1次,记录服药的依从性和不良反应,2周为1个疗程,治疗4个疗程结束,治疗结束后3~12月复查胃镜,并作胃粘膜活检快速尿素酶试验,统计幽门螺杆菌根除率,临床疗效及不良反映情况。
3 疗效标准与治疗结果
3.1 疗效标准 治愈:临床症状和体征消失,胃镜检查溃疡为瘢痕期或无痕迹愈合且胃粘膜活检快速尿素酶试验幽门螺杆菌阴性;好转:症状基本消失,溃疡为愈合期或幽门螺杆菌仍为阳性;无效:未达好转标准。
3.2 治疗结果
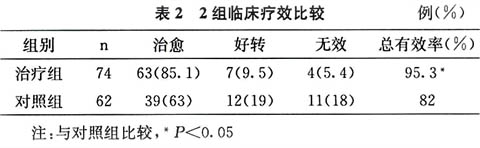
3.2.1 2组临床疗效比较见表2
3.2.2 不良反应治疗组无不良反应,对照组发生4例呕吐和1例腹泻。
4 讨论
当代医学认为消化性溃疡产生、复发的关键是攻击因子过强或保护因子减弱,病因复杂,如胃酸过多、精神情绪因素、幽门螺杆菌感染、饮食不节、遗传因素、生活环境因素等。根据文献报道,幽门螺杆菌感染,是本病的主要原因,根除幽门螺杆菌是治疗本病和防治复发的关键,随抗生素的广泛应用和治疗的不规范,耐药现象也日益常见,根除幽门螺杆菌的复治方案普遍存在着副反应大、患者依存性差的问题。中医认为本病属“胃脘痛”范畴,由于内伤劳倦、情志失畅、饥饱失常、冷暖失度等不同病因,而有不同的病机特点和证候表现,中医辨证从患者个体出发,强调整体观念,损有余、补不足、疏理气机、调理气血,达到阴阳调和的目的,笔者临床归纳为脾胃虚寒、肝胃气滞、胃阴不足和瘀血停滞4种基本证型,因人而易,随症加减,不拘守一方一法,结合西药抑酸、保护胃十二指肠粘膜以及根除幽门螺杆菌治疗,标本兼治,既可提高疗效,又可减少西药的不良反应,本资料表明,中西医结合治疗可提高幽门螺杆菌相关性消化性溃疡的治愈率,降低不良反应发生率,是一种较好的临床选择,值得临床应用。, http://www.100md.com(马玉德)