心血管药物与哮喘
 |
全球约有3亿多人罹患哮喘。哮喘已成为全球共同关注的健康问题。尽管目前哮喘的诊断、治疗及预后有了显著的改善,但仍存在一些不容忽视的问题。比如作为全球高发的慢性疾病中,高血压病合并哮喘或慢性阻塞性肺病(COPD)达7.4%,但此类患者用药时,由于患者和医生对于哮喘认识的不足,导致了很多可以避免的药物性哮喘。
在心血管药物中,常见的有阿司匹林、β阻滞剂、ACEI等药物均可能引起或加重哮喘。本文试从发病机制及规范诊治浅谈心血管药物与哮喘的关系。
哮喘病理生理机制
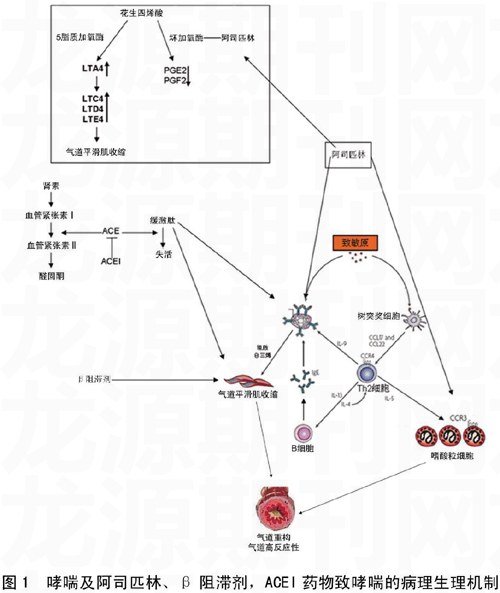
哮喘是多种细胞(肥大细胞、嗜酸性粒细胞、T淋巴细胞、气道上皮细胞等)和细胞介质(白三烯、组胺、及多种细胞因子和趋化因子)参与的可逆性气流受限的气道慢性炎症疾病(图1)。哮喘的病理、生理特征包括气道狭窄和气道高反应性。嗜酸性粒细胞通过释放多种生长因子促进气道平滑肌的增生和肥大,血管增生,从而引起气道重构。多种炎症介质,如组胺和前列腺素D2可引起微血管通透性增加,气道水肿。气道高反应可能与气道平滑肌体积与收缩力的增强,感觉神经对于炎症刺激的敏感性等有关。这些细胞及细胞介质介导的气道重构与气道高反应性形成了哮喘的病生理基础。
致敏原激活肥大细胞后,在IgE的作用下分泌多种炎症介质,如白三烯和组胺,可引起气道平滑肌的收缩。树突状细胞在致敏原的刺激下分泌胸腺活化调节趋化因子(CCL-17)和巨噬细胞来源的趋化因子(CCL22),从而通过结合趋化因子受体4(CCR4)吸引Th2细胞。Th2细胞在哮喘的炎症反应中发挥着中心作用。Th2细胞分泌白介素4(IL-4)和IL-13可以刺激B细胞分泌IgE;IL-5可以诱导嗜酸性粒细胞炎症反应;IL-9可以刺激肥大细胞增殖。这些细胞及细胞介质介导的气道重构与气道高反应性形成了哮喘的病理、生理基础。AIA的主要病生理机制是影响肥大细胞和嗜酸粒细胞内花生四烯酸的代谢过程。阿司匹林可以非选择性地阻断环氧化酶通路,从而转向5脂质加氧酶通路,使白三烯(LTC4、LTD4、LTE4)的生成增多,引起气道平滑肌的收缩。β阻滞剂直接阻断平滑肌细胞上的β2受体引起平滑肌收缩。ACEI可导致缓激肽的蓄积,从而刺激肥大细胞分泌组胺,并且可直接作用于平滑肌细胞上的β2受体,引起平滑肌的收缩。
心血管药物与哮喘
阿司匹林 阿司匹林性哮喘(AIA)并非一种过敏性疾病,而是一种慢性炎症反应。阿司匹林性哮喘的主要病理生理机制是影响肥大细胞和嗜酸粒细胞内花生四烯酸的代谢过程。患者支气管中嗜酸性粒细胞显著增多。阿司匹林可以非选择性地阻断环氧化酶通路,从而转向5脂质加氧酶通路,使白三烯的生成增多,引起气道平滑肌的收缩(图1)。
由于诊断的困难,AIA发病率尚无确切数据。2009年哮喘全球防治创议(GINA)提到多达28%的成人哮喘可由阿司匹林或者其他非甾体抗炎药(NSAIDs)加重,而在儿童哮喘中罕见。
有学者将阿司匹林诱发的呼吸系统疾病统称为阿司匹林加重呼吸系统疾病(AERD),包括Samter于1967年描述的Samter三联征(阿司匹林引起的特异性反应、鼻息肉、哮喘)及慢性增生性嗜酸粒细胞性鼻窦炎。其病史具有特征性。服用阿司匹林后数分钟至2小时左右,急性严重的哮喘发作,可伴有鼻分泌物、鼻塞等症状,严重者甚至可出现休克、意识丧失、呼吸暂停等。大部分病人以鼻炎首发,表现为鼻分泌物增多和鼻塞,查体可见鼻息肉。此后3个月~5年,可能会发生AIA。
如仅依据病史,AIA诊断率并不高。阿司匹林激发试验可确诊。但因其具有高风险性,故不推荐常规行阿司匹林激发试验。吸入性赖氨酸阿司匹林试验比口服阿司匹林试验更安全。以2 mg为起始剂量,在激发前和激发后4小时行肺功能检查,如果1秒钟用力呼气容量(FEV1 )或最大呼气峰流速(PEFR)在激发后下降>20% 即为阳性反应(气道反应性增高)。若2 mg激发为阴性,可再至20 mg激发,若仍为阴性,即可排除AIA。
AIA患者应停用阿司匹林,如气道炎症持续存在,糖皮质激素仍是首选的治疗方案,白三烯调节剂可作为辅助手段。这些患者应剂量避免再次使用阿司匹林或其他NSAIDs药物。若必须使用阿司匹林时,可考虑阿司匹林脱敏疗法使患者耐受阿司匹林。
β阻滞剂β阻滞剂直接阻断平滑肌细胞上的β受体引起平滑肌收缩(图1)。长期以来,β阻滞剂作为哮喘病人禁忌用药被广为接受。在2004年β阻滞剂专家共识(欧洲心脏病学会)中,明确指出β阻滞剂在哮喘患者禁忌使用。2009年日本高血压指南中指出,无论是非选择性β阻滞剂,还是选择性β1阻滞剂或α1和β阻滞剂(如卡维地洛、拉贝洛尔和阿尔马尔等),都禁用于高血压合并哮喘的患者。故心血管医生开具β阻滞剂前应详细询问患者是否有哮喘病史,并且识别可能潜在的哮喘患者,以免加重已有或潜在的哮喘。
然而近年有研究显示,在小鼠哮喘模型中,美托洛尔或纳多洛尔长期应用可使β2肾上腺素能受体数目增加、敏感性升高,并且对于乙酰甲胆碱激发的气道高反应性具有保护作用。这一发现也在小规模的临床试验中得到证实。β阻滞剂在哮喘中绝对禁忌这一传统观点受到质疑,但是需要更多的循证医学证据验证。
血管紧张素转换酶抑制剂(ACEI)ACEI通过竞争性地抑制血管紧张素转换酶(ACE)发挥作用。ACE是一种非特异的酶,除可使血管紧张素Ⅰ(Ang Ⅰ)转换成血管紧张素Ⅱ(Ang Ⅱ)外,还催化缓激肽等肽类扩血管物质的降解。因此,ACEI降低Ang Ⅱ浓度的同时,可导致缓激肽的蓄积,从而刺激肥大细胞分泌组胺,并且可直接作用于平滑肌细胞上的β2受体,引起平滑肌的收缩(图1)。
ACEI主要的不良反应是咳嗽,咳嗽发生率5%~10%。ACEI引起的咳嗽通常发生在用药后1周至数月,程度不一,夜间更为多见。主要表现为干咳,有时可伴咽痒,咽部异物感而使咳嗽阵阵发作。可能会与一些呼吸道疾病难以鉴别,如咳嗽变异型哮喘等。
ACEI引起的哮喘并不多见,国内外偶有报道。卡托普利引起哮喘最为常见。Lipworth等于1989年报道了第1例卡托普利导致的新发哮喘。国内多篇病例报道了卡托普利致新发哮喘。另外,Semple等报道了哮喘患者服用依那普利后呼吸困难、哮鸣音等加重。这些ACEI药物引起的哮喘停药以及应用β2受体激动剂后,症状可缓解。由于ACEI引起的哮喘大多数只见于个别病例报道,并且发生后停药较快,其发病率以及对肺功能的影响难以评估。
结语
心血管疾病和哮喘作为全球高发的慢性疾病,临床医生认识心血管常见用药对于哮喘的影响,在这个医学专科细化的时代里显得尤为重要。
阿司匹林、β阻滞剂、ACEI药物是心血管常用的药物,也是与哮喘密切相关的药物。AIA发病率相对较高,若能正确认识其病史特征,可以避免及有效诊治AIA。β阻滞剂是哮喘的绝对禁忌用药,临床医生用药前应该警惕患者是否罹患未诊断的哮喘。ACEI引起的咳嗽易与咳嗽变异型哮喘混淆,停药可缓解。ACEI引起的哮喘并不常见,其发病率及对肺功能的影响尚无足够的临床数据评估。, http://www.100md.com(陈江天 许传辉)